对抗知识焦虑,从看懂这条开始
App 下载
孩子睡不好别乱喂褪黑素,专家划了这些红线
家长群体|睡眠障碍|辛辛那提儿童医院|儿童用药|褪黑素|睡眠医学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
家长群体|睡眠障碍|辛辛那提儿童医院|儿童用药|褪黑素|睡眠医学|医学健康
凌晨1点的家长群里,总有妈妈在问“给娃吃褪黑素有用吗”。过去十年,全球儿童褪黑素使用量翻了数倍,美国CDC的数据更扎眼:5岁以下孩子误服褪黑素的急诊病例涨了530%,其中不乏因为把软糖剂型当零食吃的孩子。很多家长觉得它是“天然助眠剂”,安全无副作用,可2026年国际儿科睡眠协会的25年追踪研究却给所有人敲了警钟——褪黑素不是糖果,是需要严格遵医嘱的药物。为什么看似安全的褪黑素,会成为儿童用药的隐形雷区?
辛辛那提儿童医院的25年研究跟踪了629名慢性失眠患儿,76.2%的孩子症状得到改善,但疗效的差异藏着关键信息:合并睡眠呼吸障碍或睡眠运动障碍的孩子效果最好,而有神经共病的孩子改善概率最低。这意味着褪黑素不是万能的“睡眠开关”,它对不同病因的失眠作用天差地别。
国际儿科睡眠协会(IPSA)的指南划了明确的适应症:只推荐给确诊慢性失眠或昼夜节律紊乱的孩子,且必须先排除睡眠卫生问题——比如睡前刷手机、作息不规律这些“人为干扰”。对于神经发育障碍儿童(如自闭症、多动症),褪黑素的证据最充分,能缩短入睡时间30-45分钟,延长总睡眠时长20分钟以上;但对于普通发育的孩子,只有在行为治疗完全无效后,才能短期小剂量使用。
更重要的是,2岁以下孩子完全不建议使用。这个年龄段的睡眠问题大多是行为习惯导致,褪黑素不仅没用,还可能干扰自身激素节律。
很多家长给孩子吃褪黑素时,要么凭感觉加量,要么直接买市售的儿童软糖,可这里藏着两个致命问题:剂量混乱和监管缺失。
IPSA的指南对剂量做了严格的年龄分层:2-3岁最多1毫克,4-5岁最多2毫克,6-10岁最多3毫克,10岁以上最高5毫克,且必须从最低剂量0.5毫克开始,每周逐步调整。但美国市场的非处方褪黑素产品,实际含量和标签偏差可达-83%到+478%,甚至有26%的产品掺杂了未标注的血清素,可能引发严重不良反应。

更让人揪心的是误服风险。2021年美国毒物控制中心接到5万多起儿童褪黑素误服报告,其中94.3%是5岁以下孩子把软糖当零食吃。而在欧洲多数国家,褪黑素是处方药,必须凭医生处方购买,剂量和剂型都有严格管控,误服率远低于美国。这不是褪黑素本身的问题,是监管缺失把“药物”变成了“儿童零食”。
短期使用的副作用大多轻微,比如5%的孩子会有晨间嗜睡,4%会做噩梦,但长期使用的安全性数据依然不足——目前最长的随访是2年,还没有足够证据证明对青春期发育、内分泌系统的长期影响。
很多家长一看到孩子睡不好就想到吃药,却忽略了最有效的方法是行为干预。国际睡眠专家的共识是:行为治疗才是儿童失眠的首选,褪黑素只是辅助手段。
所谓行为干预,本质是帮孩子建立“睡眠生物钟”:固定每天的入睡和起床时间,哪怕周末也不例外;睡前1小时关掉所有电子屏幕,因为蓝光会抑制自身褪黑素分泌;用固定的睡前仪式(比如读绘本、洗澡)帮孩子进入放松状态;如果孩子半夜醒来,不要抱哄,而是引导他自己重新入睡。
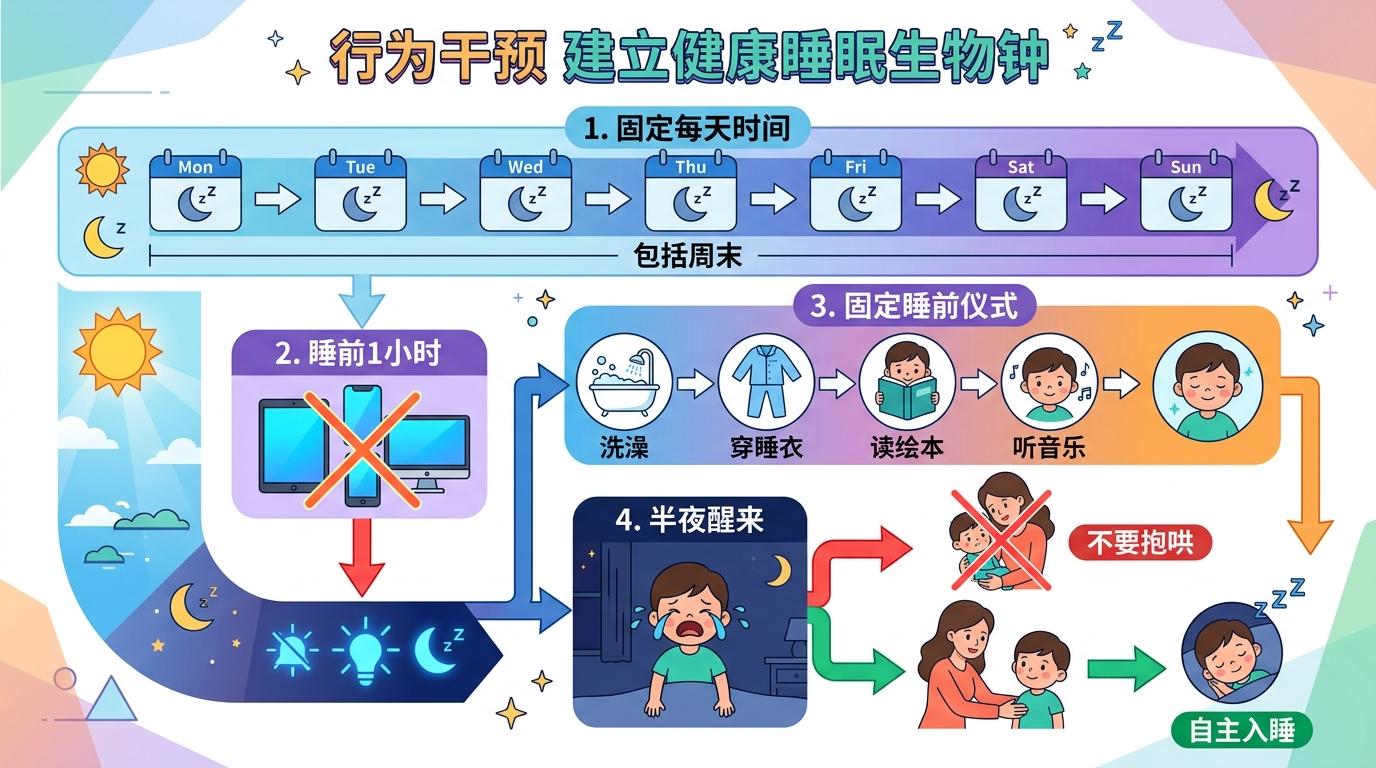
一项针对典型发育儿童的研究显示,认知行为疗法(CBT-I)的有效率高达80%,且效果能长期维持,远高于褪黑素的短期作用。即便是神经发育障碍儿童,行为干预结合褪黑素的效果,也比单独用药好得多。可惜很多家长觉得行为干预“太麻烦”,总想找“一吃就好”的捷径,却忘了最好的“助眠剂”是规律的生活习惯。
当我们讨论褪黑素时,其实在讨论两个问题:一个是药物本身的科学边界,另一个是家长对“睡眠焦虑”的应对。很多时候,孩子的睡眠问题不是生理疾病,是家庭生活节奏的折射——熬夜的家长、混乱的作息、无处不在的屏幕,这些才是睡不好的根源。
药是辅助工具,习惯才是长久答案。与其纠结要不要给孩子吃褪黑素,不如先给家里做一次“睡眠环境大扫除”:固定作息、关掉屏幕、建立睡前仪式。毕竟,让孩子安睡的从来不是一颗药丸,而是稳定有规律的生活,和家长不焦虑的陪伴。