对抗知识焦虑,从看懂这条开始
App 下载
胎盘扎穿膀胱后,她保住了子宫和孩子
三甲医院|术中大出血|剖宫产瘢痕|胎盘植入|凶险性前置胎盘|生殖围产医学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
三甲医院|术中大出血|剖宫产瘢痕|胎盘植入|凶险性前置胎盘|生殖围产医学|医学健康
35岁的张女士躺在手术台上时,腹腔里的胎盘正像失控的树根——扎进旧剖宫产瘢痕,穿透子宫肌层,死死缠住膀胱,彻底堵死宫颈口。这是被称为“产科死神”的凶险性前置胎盘伴穿透植入,常规剖宫产对她而言就是大出血的导火索,多家医院建议她尽早终止妊娠,但她抱着最后一丝希望,走进了浙中地区的一家省级三甲医院。
凶险性前置胎盘伴植入,是指胎盘绒毛异常附着、浸润甚至穿透子宫壁的一类疾病,在有剖宫产史的孕妇中发生率可达1/313。传统手术中,这类患者的术中出血量常达3000-5000毫升,相当于换掉全身近一半的血液,很多人术后进ICU,甚至要切除子宫保命。张女士的情况更糟,胎盘已经穿透膀胱,哪怕手术中一个微小的操作失误,都可能引发致命出血。
医院立刻启动了多学科会诊,产科、血管外科、麻醉科、新生儿科、泌尿外科、输血科的专家围坐在一起,最终敲定了一套创新方案:剖宫产术前预置腹主动脉阻断球囊,配合子宫下段横行平行捆扎法。腹主动脉球囊阻断原本用于创伤急救,通过股动脉穿刺置入球囊,术中充气就能暂时阻断盆腔血流——相当于给盆腔的“总水管”装了个可控阀门。
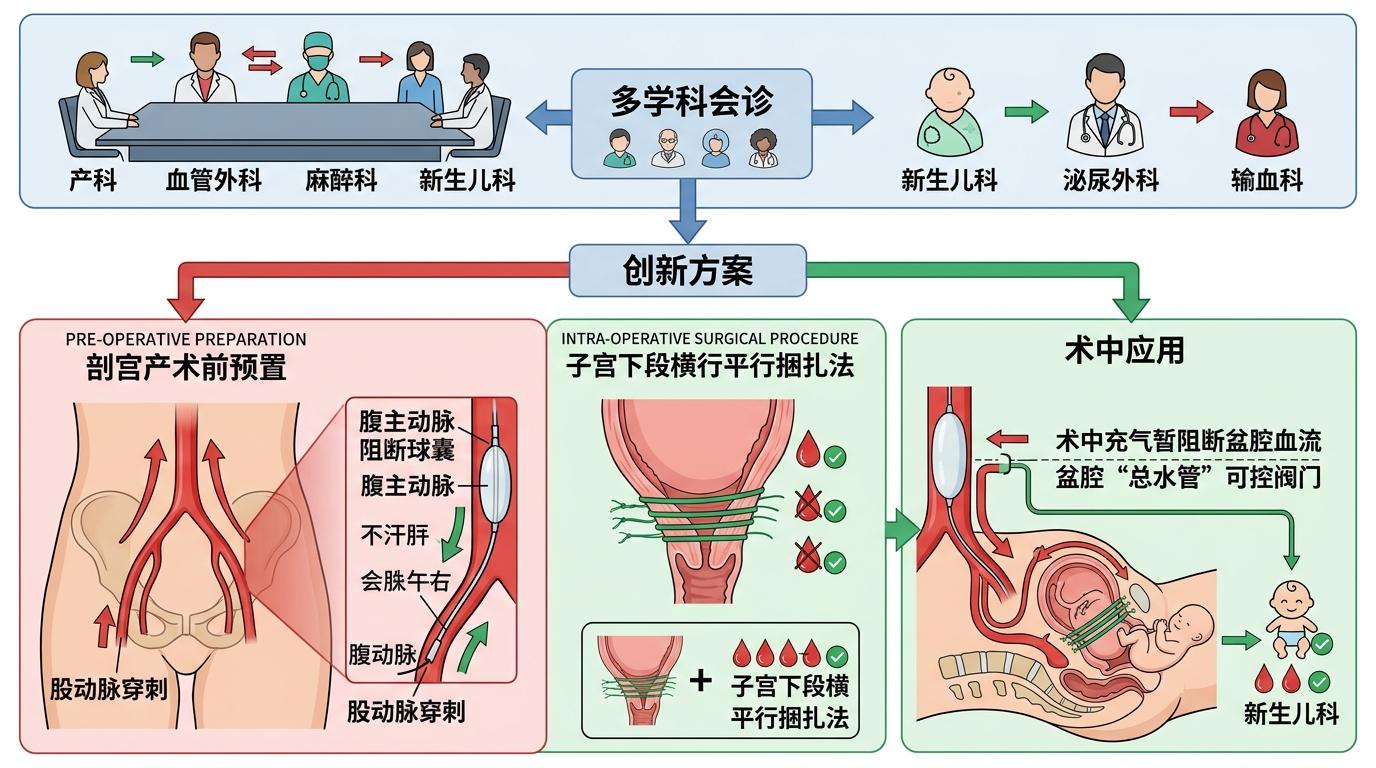
手术当天,血管外科医生先通过右侧股动脉的小孔,把球囊精准放到了腹主动脉远端。胎儿娩出的瞬间,球囊迅速充气,盆腔血流被暂时阻断,产科团队随即用改良的横行平行捆扎法收紧子宫下段。这场手术的出血量最终控制在800毫升,比传统手术减少了80%,张女士不仅保住了子宫,甚至不需要输注异体血,仅靠自体血回输就维持了血容量稳定。
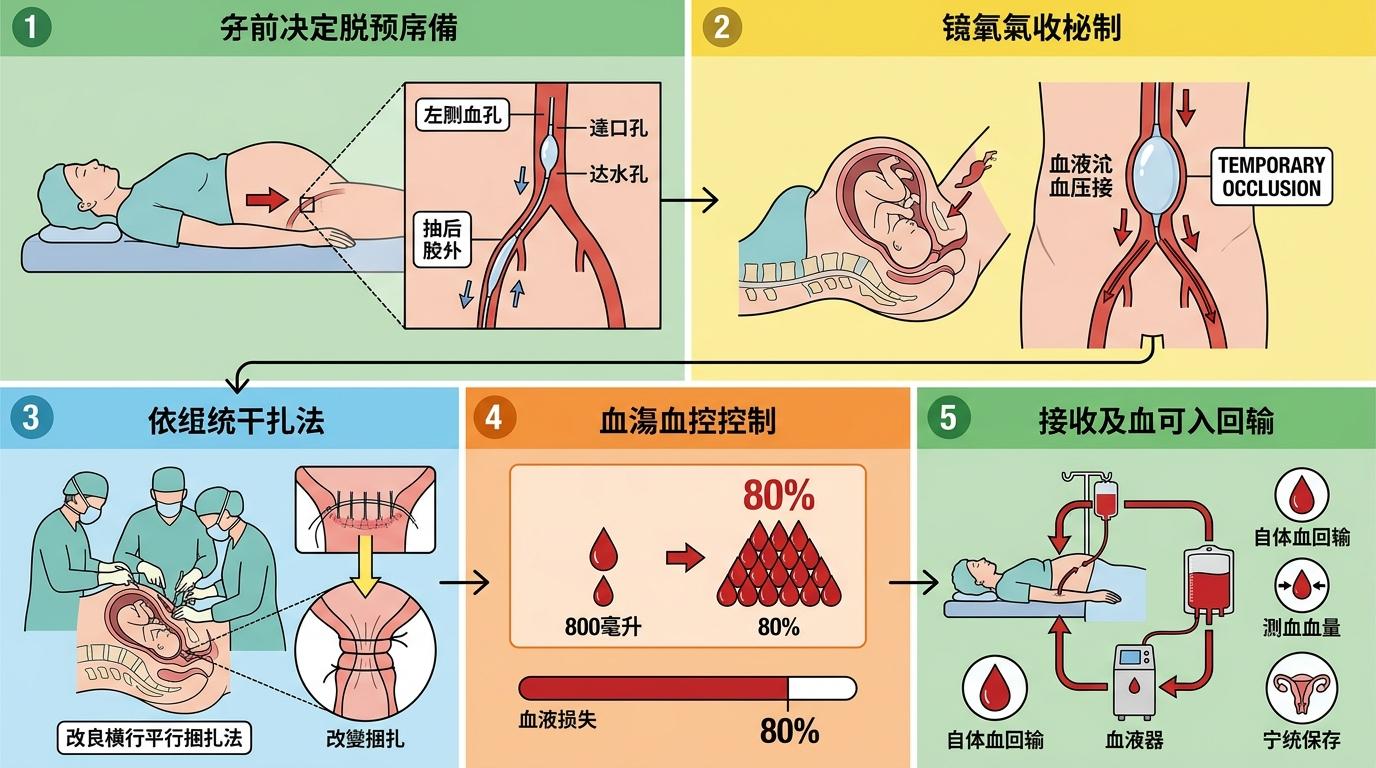
术后第二天,张女士就能下床活动了。但值得注意的是,腹主动脉球囊阻断并非没有风险,若阻断时间过长,可能导致下肢缺血、急性肾损伤等并发症,且该技术对操作精度要求极高,需要血管外科与产科的无缝配合。目前,这类创新方案仍多集中在具备多学科协作能力的三甲医院,基层医院的推广还需要更多技术培训和经验积累。
这例手术的意义,不止在于保住了一位母亲的子宫和孩子,更在于它验证了多学科协作在产科危重症中的核心价值。当单个科室的能力抵达边界时,不同专业的医生像齿轮一样咬合运转,就能把“不可能”的救治,变成可以复制的规范。而这,才是给更多高危孕产妇的真正希望。