
10 天前

10 天前
山东一家民营妇产医院的内科医生,给7位患者做了心电图并出具诊断报告,结果换来3万元罚款、156元违法所得被没收。消息传到临床一线,不少医生懵了——心电图是医学生入门就练的「三基」技能,是急诊、产科、新生儿科抢时间的救命工具,怎么顺手做了反而成了「超范围执业」?这张薄薄的心电图,像一面镜子,照出了行医规则和临床现实之间一道越来越宽的裂缝。
在华东某三甲医院心内科主任医师看来,这个处罚像个「冷笑话」。心电图不是心内科的专属,是所有临床医生的基本功——医学生要学,规培要练,急诊遇到胸痛患者先拉心电,是判断心梗的第一道关卡。「要是等心电图室的人来,急性心梗患者可能已经没了」,他说。
这种「违规」在医院里其实是常态:产科产妇突发胸痛,主管医生得立刻上手;新生儿科病情突变,医生边抢救边做心电;内科病房里,医生顺手给胸闷的患者拉个心电,比开单等心电图室更高效。医院默认,医生也习惯,直到罚单下来才发现,自己每天做的事,在法律层面居然是「无证上岗」。
问题出在2008年原卫生部的一份批复:只有注册为心血管内科的医师,才能出具心电图诊断报告。单纯注册「内科」的医生,哪怕天天读心电,也没有合法权限。而这套划分标准,和现在的临床节奏早已脱节。
在美国,根本没有「心电图专科医生」这个说法。所有经过住院医师规培的医生,都被默认具备心电解读能力,医院会根据医生的实际能力授予权限——急诊科、家庭医生都可以出报告,只是心脏科医生准确率最高,所以多数医院由他们主导。
这种模式的核心是「能力导向」而非「科室划分」。如果急诊科医生报告准确率有待提升,会和心脏科协商调整,是院内的自我调节,而非靠外部处罚。北美华人医师联盟主席高磊介绍,他供职的医院里,急诊科医生曾主动退出心电报告,原因是心脏科提出了更高的准确率要求,这是专业协作,不是规则卡死。
对比国内的「科室专属」,这种灵活模式更贴合临床逻辑:医疗的核心是救人,而不是死守科室边界。
部分省份已经开始松动。2019年湖南率先允许临床医师将「心电诊断专业」加入执业范围,只要在二级以上医院从事心电诊断两年以上,就能申请变更。聊城也在呼吁设立心电学诊断专业,解决「注册不合理」的问题。
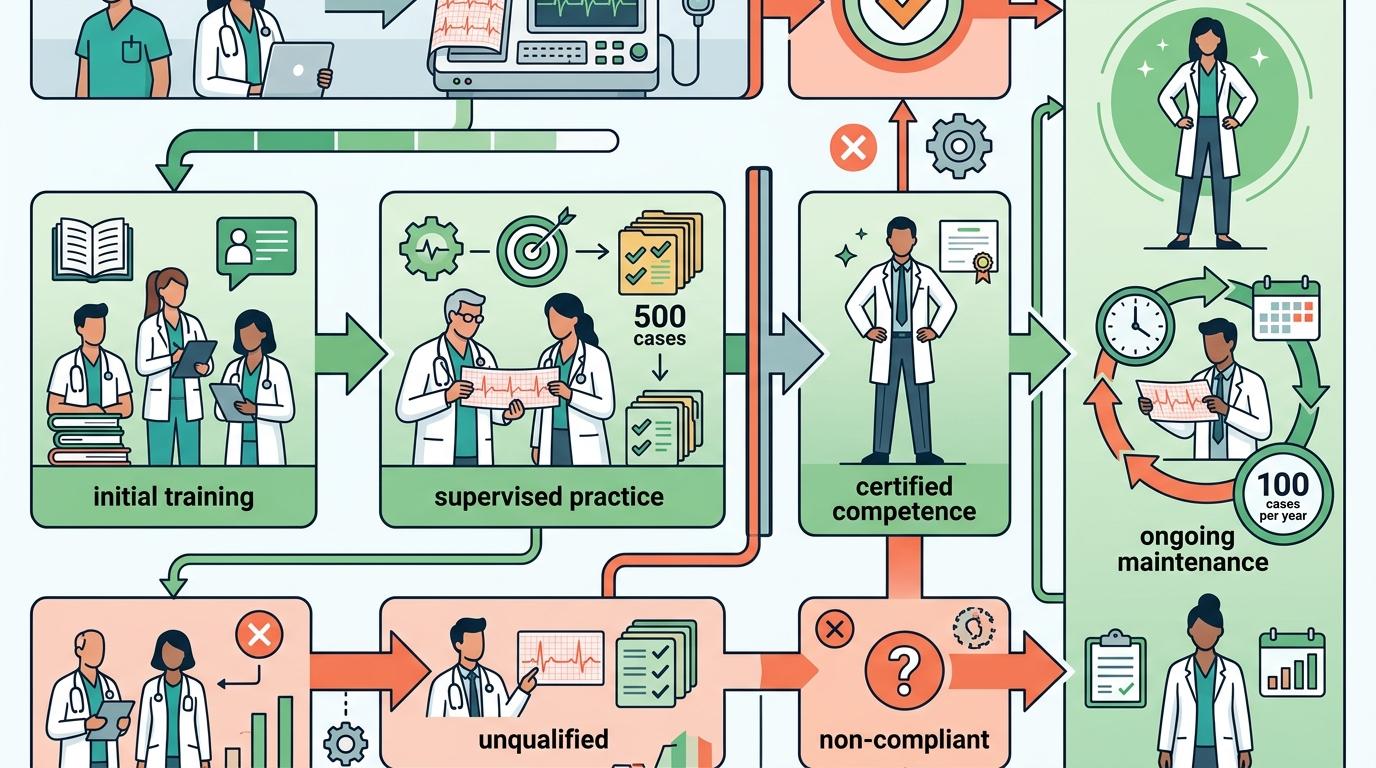
但改革不止是改注册范围。更关键的是建立能力标准——哪些医生能读心电?需要多少培训和实操?美国ACC/AHA建议,医生至少要在监督下解读500例心电,每年还要保持100例的解读量才能维持能力。国内目前还没有统一的培训和考核体系,这让很多医生即使做了多年心电,也拿不出「合法资质」。
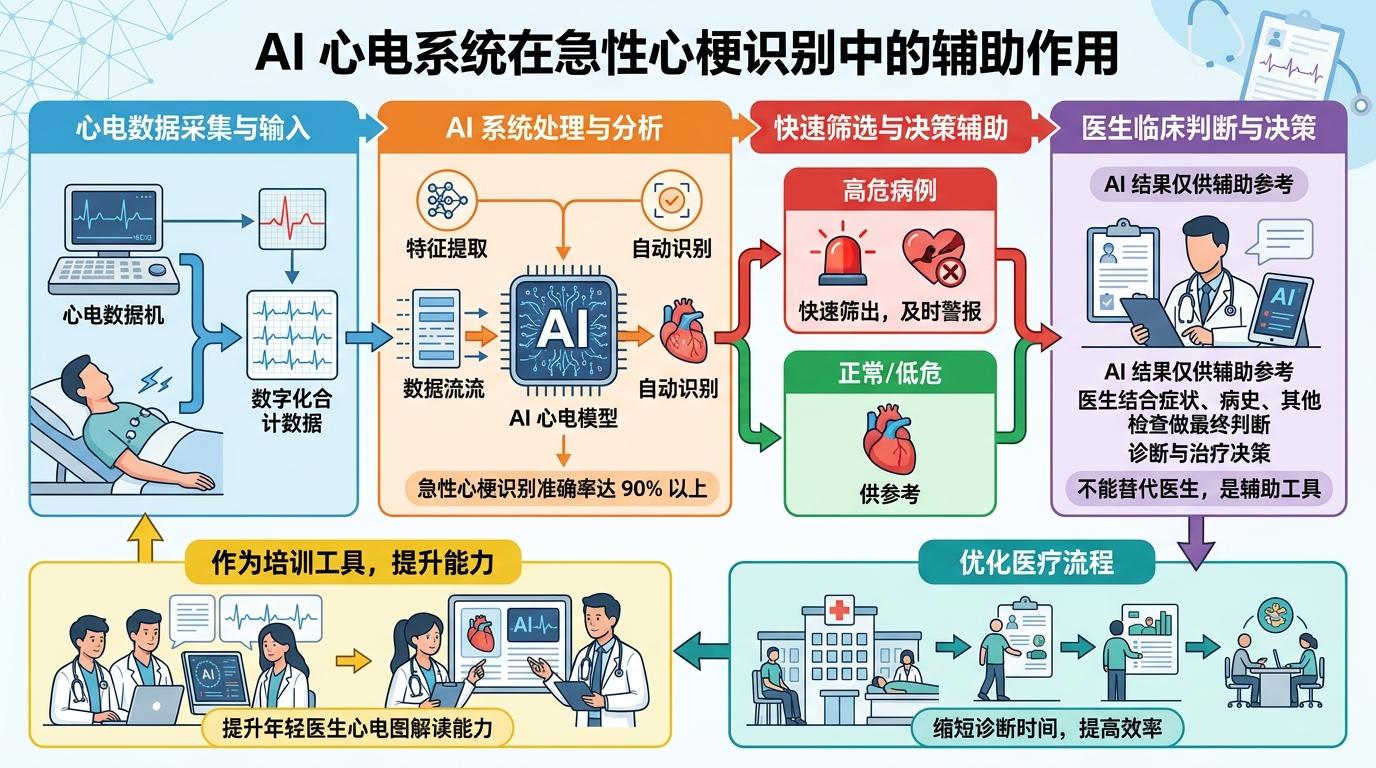
AI技术也在补位:现在的AI心电系统对急性心梗的识别准确率能达到90%以上,甚至超过部分普通医生。但AI不能替代医生的临床判断,它更像一个「辅助工具」,帮医生快速筛出高危病例,同时也能作为培训工具,提升年轻医生的解读能力。
当一张心电图能救命,却因为规则成了医生的「烫手山芋」,我们该反思的不是医生的「违规」,而是规则是否还能适应救人的需求。医疗的本质是解决问题,不是死守边界。
未来的方向,应该是让规则跟着临床走:用能力标准替代科室划分,用动态授权替代静态注册,让医生在救命的时候,不用先担心会不会违法。毕竟,让医生敢救人,才是最该守住的底线。
点击充电,成为大圆镜下一个视频选题!