对抗知识焦虑,从看懂这条开始
App 下载
左氧氟沙星吃1次还是2次,得看两个关键比值
药物血药浓度|抗菌剂量|Cmax/MIC|AUC/MIC|左氧氟沙星|感染性疾病|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
药物血药浓度|抗菌剂量|Cmax/MIC|AUC/MIC|左氧氟沙星|感染性疾病|医学健康
病房早交班的寂静被一句提问戳破:「这个肺炎患者的左氧氟沙星,为什么开500mg每天一次?说明书明明写着0.5g每天两次!」年轻医生攥着病历本的指节发白——这个问题不仅难住了他,连不少从医十几年的老大夫,也在开药时反复纠结。左氧氟沙星,这个家家户户药箱里可能都有的抗生素,到底该一天吃一次还是两次?剂量差的背后,藏着一套决定药效的「隐形标尺」,连说明书都没讲透。
你可以把左氧氟沙星想象成一支精准的抗菌导弹,而它的打击效果,全靠两个核心参数校准:AUC/MIC和Cmax/MIC。 先把这两个词翻译成大白话:AUC是药物进入人体后,24小时内血药浓度的「总暴露量」——相当于导弹在目标区域的总投射量;MIC是抑制特定细菌生长的最低药物浓度——也就是摧毁细菌需要的「最小弹药量」。AUC/MIC就是总投射量和最小弹药量的比值,这个数越高,细菌被彻底清除的概率越大。
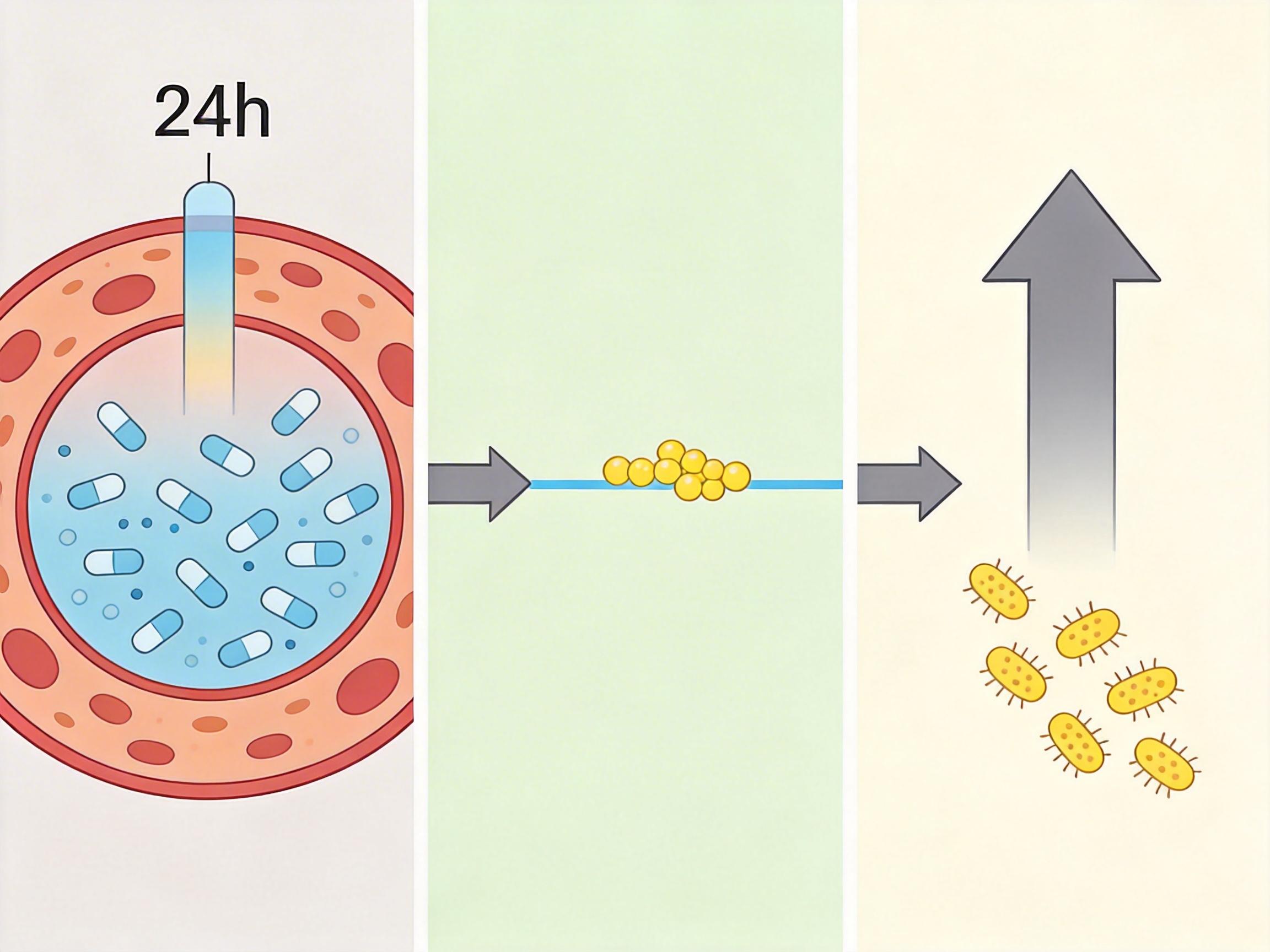
而Cmax/MIC是药物进入人体后能达到的最高浓度和MIC的比值,相当于导弹的「峰值打击力」。对于左氧氟沙星这类浓度依赖型抗生素,峰值越高,杀菌速度越快,还能减少细菌耐药的可能。 简单说:AUC/MIC管「能不能杀干净」,Cmax/MIC管「能不能快速杀、少耐药」。只要这两个比值达标,不管一天吃一次还是两次,都能有效抗菌。
为什么说明书和临床实践会出现分歧?因为左氧氟沙星有两个特殊的「天赋」:长达6-8小时的半衰期,以及显著的「抗菌后效应」——就算药物浓度降到MIC以下,停药后还能继续抑制细菌生长2-4小时。这两个天赋,给了医生灵活选择给药方案的空间。 如果是社区获得性肺炎、轻中度尿路感染这类常见感染,致病菌大多对左氧氟沙星敏感,一天一次500-750mg的剂量就足以让AUC/MIC和Cmax/MIC达标。一次给药的峰值浓度更高,能快速压制细菌,加上长半衰期和抗菌后效应,24小时内都能维持有效抑菌浓度,还能减少患者吃药的麻烦,提高依从性。 但如果是医院获得性肺炎、耐药铜绿假单胞菌感染这类重症,或者患者肾功能不全,药物代谢变慢,一天两次的方案反而更稳妥。分两次给药能避免单次剂量过高带来的副作用,同时让血药浓度更稳定地维持在MIC以上,持续压制耐药性强的细菌。比如针对铜绿假单胞菌,两次给药能让药物在体内的有效暴露时间更长,更难让细菌产生耐药突变。 这里要敲个黑板:没有绝对正确的方案,只有最适合患者的方案。比如同样是肺炎,社区获得性的用一次就行,医院里感染的可能就得用两次;年轻肾功能正常的患者能扛750mg一次,老年肾功能减退的可能就得拆成250mg两次。
就算搞懂了比值和方案,临床用药还有三个容易被忽略的细节,稍有不慎就可能影响药效甚至引发风险。 第一个雷区是肾功能不全患者的剂量调整。左氧氟沙星80%通过肾脏排泄,肌酐清除率低于50mL/min时,750mg一天一次就得改成500mg一天一次,或者250mg一天两次,否则药物在体内蓄积,可能引发抽搐、QT间期延长等严重副作用。 第二个雷区是输液速度。500mg的左氧氟沙星至少要滴60分钟,750mg的至少要滴90分钟。快速输液会让血药浓度瞬间过高,增加低血压、心律失常的风险,就像给血管突然灌了一股高压水流。
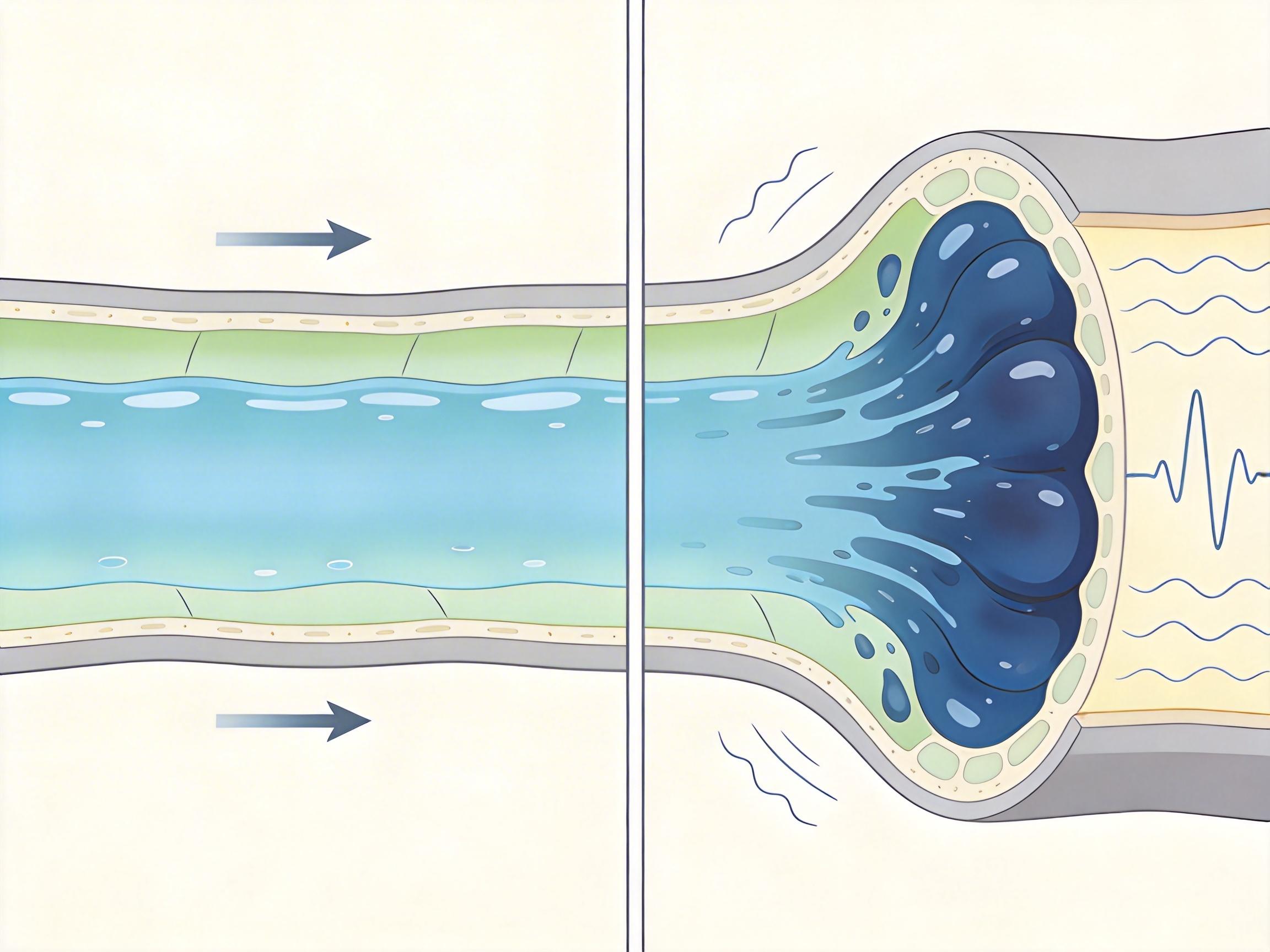
第三个雷区是药物相互作用。和含钙、镁、铁的药物同服,会形成难以吸收的螯合物,让左氧氟沙星的药效打折扣,两者服用时间得间隔2小时以上;和非甾体抗炎药、糖皮质激素合用,会增加中枢神经毒性和肌腱断裂的风险,得密切观察患者反应。
从病房里的灵魂拷问,到实验室里的PK/PD参数,左氧氟沙星的剂量争议,本质上是医学「标准化」和「个体化」的碰撞。说明书给的是通用指导,但每个患者的身体、每株细菌的特性,都是独一无二的变量。 真正的合理用药,从来不是对着说明书照本宣科,而是拿着「AUC/MIC」和「Cmax/MIC」这两把标尺,去匹配患者的病情、细菌的耐药性、身体的代谢能力。 精准抗菌,比「按章办事」更重要。 未来随着动态PK/PD模型和个体化监测的普及,医生手里的标尺会越来越精准,而患者也能在更科学的方案里,获得更安全有效的治疗。