对抗知识焦虑,从看懂这条开始
App 下载
十年磨出促排新方案,给卵巢“加buff”不靠补激素
获卵数提升|雄激素调控|促排卵新方案|卵巢储备减退|来曲唑|生殖围产医学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
获卵数提升|雄激素调控|促排卵新方案|卵巢储备减退|来曲唑|生殖围产医学|医学健康
44岁半的陈女士(化名)曾以为自己的生育希望已经耗尽:卵巢储备减退,常规促排只得到寥寥2枚卵子,连胚胎都没养成。2016年,医生在她月经第2天加了一种原本用于乳腺癌的药物——来曲唑,连续吃5天,再配合常规促排药。结果让所有人意外:她最终取出12枚卵子,养成5枚胚胎,还顺利生下了孩子。这个看似“试错”的治疗,背后藏着一个被忽略了几十年的卵巢调控逻辑:我们一直想给卵巢“补能量”,却没发现,解锁它潜力的钥匙,是让它自己产生更多雄激素。
这个44岁患者的成功,不是孤例。团队后续分析发现,用了来曲唑的治疗周期里,有个反常识的现象:血液里的雌激素水平不高,但取到的卵子数量却不少——这和常规促排里“雌激素越高、卵子越多”的规律完全脱钩了。
你可以把卵巢里的卵泡想象成一群等着被叫醒的种子,促性腺激素是“叫醒铃”。卵巢储备减退的女性,就像土壤里的种子大多陷入了沉睡,普通音量的铃声根本叫不醒。而来曲唑的作用,不是把铃声调得更大,而是给种子装了个“高灵敏度听筒”。
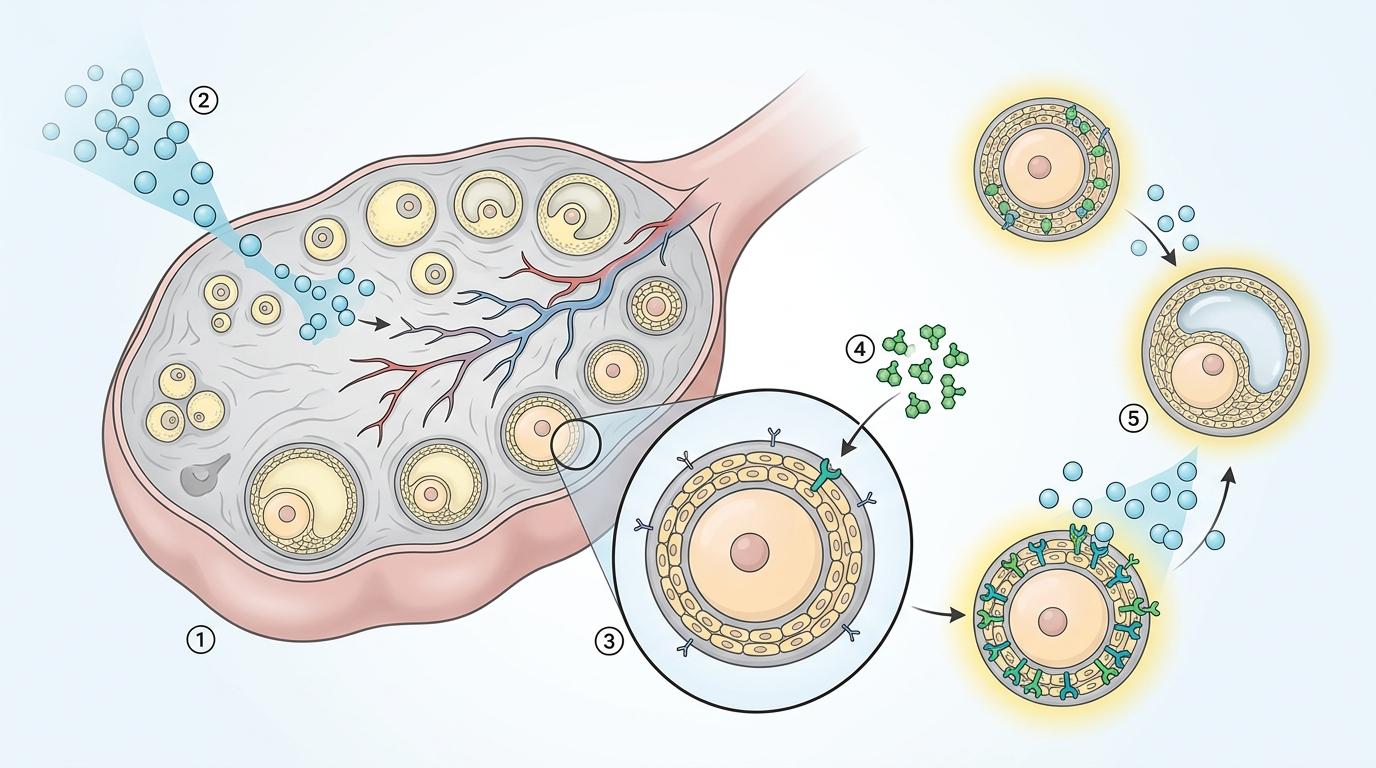
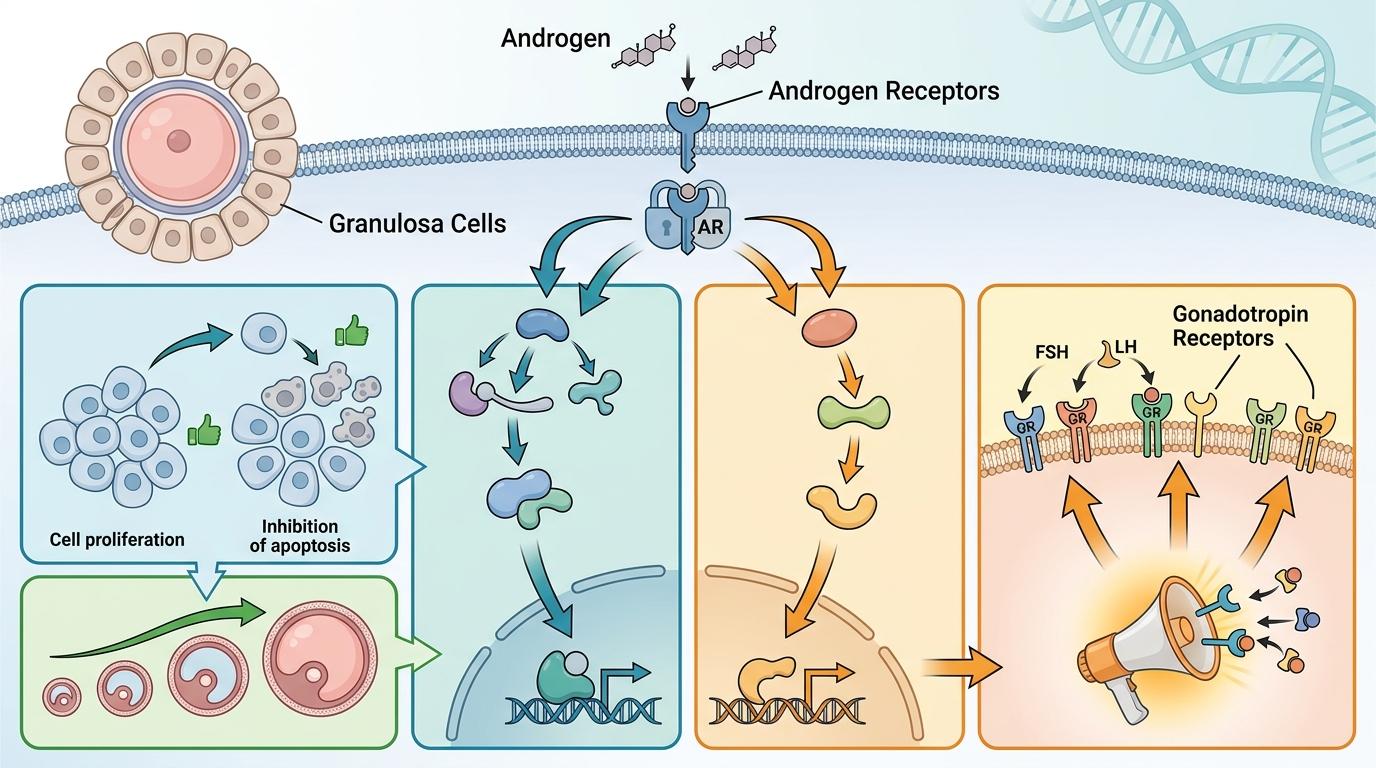
它是一种芳香化酶抑制剂,简单说就是能阻止雄激素转化成雌激素。雌激素少了,下丘脑-垂体的“负反馈”就松了,身体会自己分泌更多促性腺激素;更关键的是,卵巢局部的雄激素水平会升高——而雄激素,正是那个给卵泡装“听筒”的物质:它能让卵泡表面的促性腺激素受体变多,让卵泡对促排药更敏感。团队把这个机制叫做“雄激素反应弹性”。
但真实的机制比这更精确:雄激素会通过颗粒细胞上的雄激素受体(AR),激活两条关键通路——一条是促进颗粒细胞增殖、抑制凋亡,让卵泡能长到成熟;另一条是直接增加促性腺激素受体的数量,相当于给卵泡“扩音”。
为了验证这个假说,团队花了十年,做了一项多中心随机对照试验——这是医学里最严谨的验证方式。他们找了318名卵巢储备减退(AMH<1.2ng/mL或窦卵泡数<5)或40-45岁的高龄女性,随机分成两组:一组用改良来曲唑拮抗剂方案(mLP),一组用常规的GnRH拮抗剂方案。
结果有点意外:整体的累积妊娠率和活产率,两组没什么差别——32.1% vs 34.0%,24.5% vs 22.6%。但把人群拆开看,差异就出来了:
在卵巢储备减退的患者里,mLP组新鲜周期双胚胎移植的临床妊娠率是65.8%,对照组只有36.4%,几乎翻了一倍;高龄组的活产率也有上升趋势,从13.6%涨到了20.9%。更实在的是,mLP组的促排时间缩短了,促性腺激素用量少了——意味着患者少遭罪,还能省钱。
为什么整体数据没差别?因为这个方案的优势,只在“需要提高敏感性”的人群里才会放大。就像给听力不好的人装助听器,能让他们听清声音,但对听力正常的人来说,根本没必要。而那些卵巢储备还不错的高龄女性,本身对促排药的敏感性没那么差,所以收益不明显。
更重要的是,这个方案完全不需要额外补充雄激素——而是通过调节身体自身的激素平衡来实现,避免了外源性雄激素可能带来的多毛、痤疮等副作用,安全性更好。
不过,这个研究也不是没有争议。一直以来,雄激素在女性生殖里的角色都像个“双面人”:适量的雄激素能促进卵泡发育,但过多的雄激素,比如多囊卵巢综合征患者体内的高雄激素,反而会让卵泡停滞在小卵泡阶段,没法成熟。
团队的研究也发现,来曲唑的作用有个“度”:它只是适度升高局部雄激素水平,而不是让雄激素泛滥。而且,它对子宫内膜的影响很小——这是它比传统促排药克罗米芬更有优势的地方,克罗米芬会抑制子宫内膜生长,影响胚胎着床,而来曲唑不会。
还有个关键问题:为什么有些患者对来曲唑的反应很好,有些却一般?团队推测,这可能和个体的雄激素受体敏感性有关——就像同样的助听器,有些人用着效果极佳,有些人却觉得没多大用。未来可能需要通过检测雄激素受体的表达水平,甚至基因多态性,来给患者做更精准的分层治疗。
目前的研究还只是个起点,团队已经开始探索基于“雄激素反应弹性”的个体化方案:比如根据患者的AMH水平、窦卵泡数,调整来曲唑的剂量和用药时间,甚至结合AI技术预测患者的反应,让治疗更精准。
我们总觉得,要解决卵巢储备减退的问题,就得给卵巢“补”点什么——补促排药,补激素,补营养。但这个研究告诉我们,有时候,最好的治疗不是“给予”,而是“解锁”——解锁身体自身的调节能力,让它回到本该有的节奏里。
“给卵巢松绑,比给它加料更重要。”这句话,不仅适用于生殖医学,也适用于很多和身体相关的问题:我们太习惯用“对抗”的思路解决问题,却常常忘了,身体本身就有一套精妙的平衡系统。
未来的生殖治疗,可能不再是“千人一方”的促排,而是像给不同的土壤调配不同的肥料——有的需要松松土,有的需要浇浇水,有的需要晒晒太阳。而这个用十年时间磨出来的方案,就是第一把能精准松土的锄头。