
10 天前

10 天前
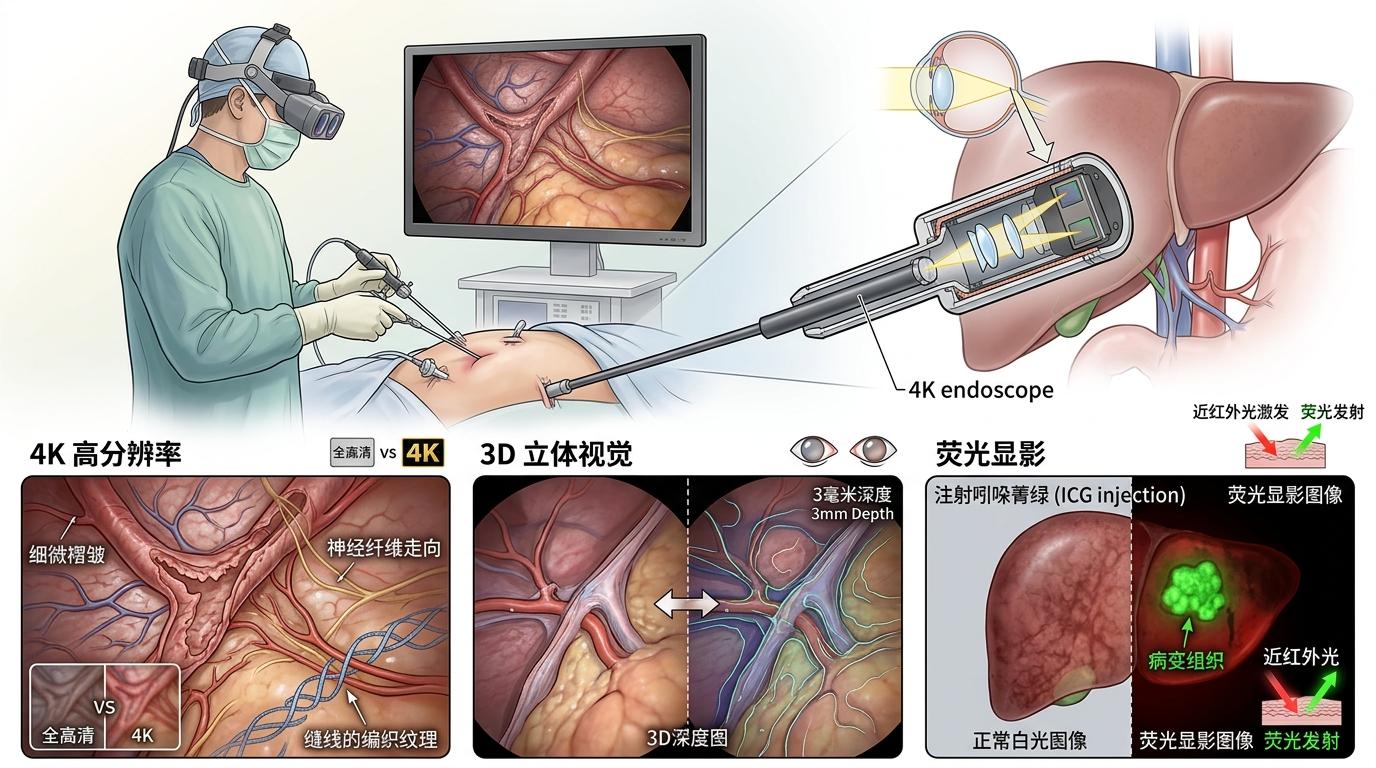
当外科医生握着细长的内窥镜探入患者体内,他们面对的从来不是简单的“看”——是要在毫米级的缝隙里找到肿瘤边界,在缠绕的血管中避开致命误触,在模糊的组织纹理里分辨健康与病变。过去,这像在暗室里穿针引线,全靠经验和运气。直到一套把4K高清、3D立体、荧光显影拧成一股的系统出现,才把暗室的灯彻底点亮,让手术的“精准度”从模糊的概念,变成了可以量化的毫米、毫秒和像素。
你可以把这套系统想象成一个升级的“手术视野三件套”:4K负责把画面“拉到眼前”——3840×2160的分辨率是全高清的4倍,能看清血管壁上的细微褶皱、神经纤维的走向,甚至缝线的编织纹理;3D负责补上“空间感”——通过双目摄像头模拟人眼视差,把平面图像还原成立体结构,让医生能准确判断“这个组织离我还有3毫米”,而不是像看2D画面时全靠猜测;荧光显影则是“精准定位器”——注射吲哚菁绿这类造影剂后,病变组织会在近红外光下发出荧光,就像给病灶贴了个高亮标签,哪怕藏在正常组织后面也无所遁形。
但真实的技术比这个类比更精密:为了让三个模式同时工作不打架,工程师在有限的镜身里塞进了双光路系统,用光学棱镜把白光和荧光信号分开捕获,再通过FPGA芯片实时处理——这个芯片能并行运算30多种算法,把图像延迟压到50毫秒以内,保证医生的手动到哪,眼睛看到的画面就跟到哪,不会出现“手已经动了,画面还没跟上”的脱节。
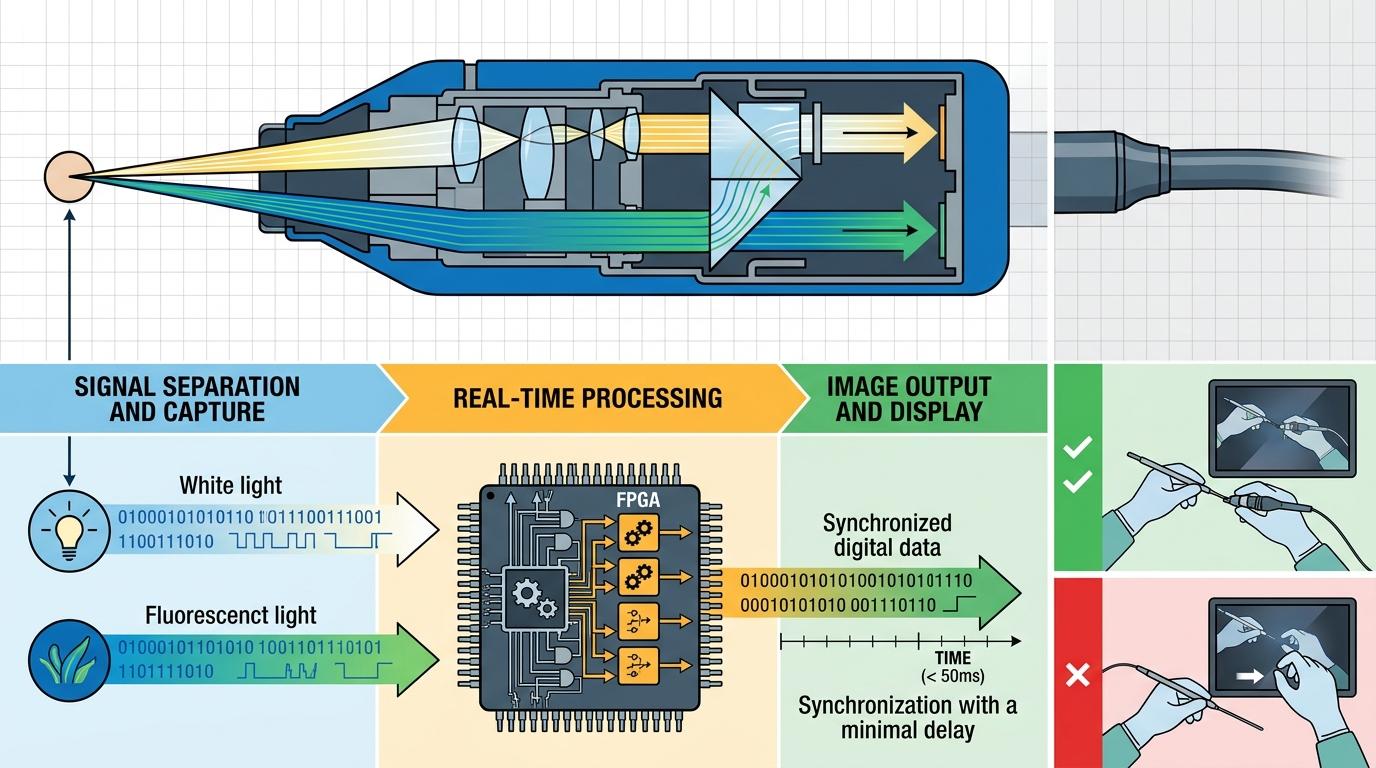
把三个技术凑在一起不难,难的是让它们1+1+1>3。比如4K的高分辨率需要更多光线,但手术中为了减少对组织的损伤,又不能用太亮的灯;3D立体成像容易让医生产生视觉疲劳,得优化显示的偏振技术和算法;荧光显影的信号很弱,容易被白光淹没,得用数字锁相技术把荧光信号从噪声里“抠”出来——就像在嘈杂的菜市场里,精准听清某个人的说话声。
更关键的是“手眼同步”。手术中,哪怕50毫秒以上的延迟,都可能让医生误判组织位置,导致出血或神经损伤。研发团队用FPGA硬件加速替代了传统的CPU处理,把图像处理速度提升了20倍,功耗却降到原来的1/20。有临床数据显示,用这套系统做复杂的肝胆手术,手术时间平均缩短15%,术中出血量减少22%,术后并发症发生率降低了近30%。
当然,它也不是完美的:3D模式下部分医生仍会出现轻微头晕,荧光显影的深度还局限在5-10毫米,而且目前的荧光探针大多只能标记通用病灶,还没有针对特定肿瘤的靶向探针——这些都是未来要啃的硬骨头。
这套三合一系统的意义,不止是提升了手术的精准度,更在悄悄推动内窥镜行业的“国产替代”。过去,高端内窥镜市场长期被国际品牌垄断,一台进口系统的价格能达到几十万甚至上百万,很多基层医院根本用不起。而国产系统的出现,不仅把价格拉到了进口产品的一半左右,还打破了技术壁垒——目前国产厂商已经掌握了从光学设计到算法优化的全链条技术,相关专利数量占全球的30%以上。
更值得关注的是,它正在推动微创手术的下沉。过去,复杂的微创外科手术只能在大医院做,因为只有那里有高端设备和经验丰富的医生。现在,随着国产系统的普及,基层医院也能开展高难度手术,比如用荧光显影精准切除早期胃癌,用3D视野完成复杂的关节镜手术。2025年,国产高端内窥镜的市场份额已经超过30%,预计到2027年能突破35%,越来越多的患者不用再跑到大城市看病。
当我们谈论医疗科技的进步时,往往会想到那些听起来很炫酷的概念,比如手术机器人、AI诊断,但真正能改变患者命运的,常常是这种把“看不见”变成“看得见”的技术。它没有那么多噱头,只是踏踏实实地解决了医生最核心的需求:看得更清,判断更准,手术更安全。
“精准医疗的起点,是先把病看清楚。”这句话听起来朴素,却是无数工程师和医生用了近十年时间,才打磨出来的答案。未来,随着AI辅助识别、多模态影像融合等技术的加入,这套系统还会变得更聪明,但核心始终不变——让医生的眼睛,成为患者最可靠的导航。
点击充电,成为大圆镜下一个视频选题!