对抗知识焦虑,从看懂这条开始
App 下载
5岁女童颅内长拳头大肿瘤,18小时手术抢回生命
小儿麻醉|高亮|神经外科|基底节|颅内肿瘤|肿瘤学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
小儿麻醉|高亮|神经外科|基底节|颅内肿瘤|肿瘤学|医学健康
2025年11月,5岁的暄暄突然说话结巴、走路摔跤,家人带她就医时,拿到的影像让所有医生倒吸一口冷气:一个比成人拳头还大的肿瘤,盘踞在她左侧颅腔最核心的区域——基底节、丘脑、脑干,这些管着运动、感觉、甚至呼吸心跳的‘生命开关’,全被肿瘤挤到了边缘。多家医院给出的结论一致:没希望,下不了手术台。直到她找到神经外科专家高亮,这位见惯了生死的医生盯着影像看了很久,说:‘我们赌一把。’没人想到,这场赌局最终赢了。
高亮所在的团队擅长复杂颅内肿瘤手术,但面对5岁的患儿,成人神经外科的平台撑不起小儿麻醉的精准调控、术后的儿科重症监护。他立刻想到了上海交通大学医学院附属儿童医院——国内顶尖的儿科重症平台。
这不是简单的‘专家联合手术’,而是要搭建一套跨院的多学科协作闭环:神经外科负责攻坚肿瘤,儿童医院的小儿麻醉科全程盯着孩子的心率、血压、麻醉深度,输血科提前备足适配儿童的血液制品,影像科用3D重建技术把肿瘤和周围神经血管的关系刻进每个医生脑子里,甚至连术后的康复师、心理医生都提前加入了团队。
术前他们开了5次多学科会诊,把手术中可能出现的每一种风险都推演了一遍:肿瘤如果破裂大出血怎么止血?脑干受到牵拉导致呼吸骤停怎么急救?孩子术中体温下降怎么维持?连输血的速度都分成了三个等级——根据出血情况精准调控,既不缺血也不增加心脏负担。
2026年1月31日早上9点,手术开始。高亮把肿瘤比作‘塞进豆腐里的馒头’——脑组织像嫩豆腐一样脆弱,肿瘤却像发面馒头一样坚韧,和周围的神经血管粘得密不透风。直接拉扯肿瘤,轻则瘫痪,重则当场心跳停止。
他们用了‘内部瓦解’的战术:先在肿瘤上开一个小孔,用吸引器一点点‘掏’肿瘤内部,就像先把馒头芯挖空,只剩一层皮贴在豆腐上。每掏掉一部分,就立刻用湿润的明胶海绵压住创面止血,防止血液流进脑组织造成损伤。这个过程持续了12个小时,高亮在显微镜下保持同一个姿势,眼睛连眨都不敢多眨——他的手稍微抖一下,可能就碰断了一根控制手脚的神经。
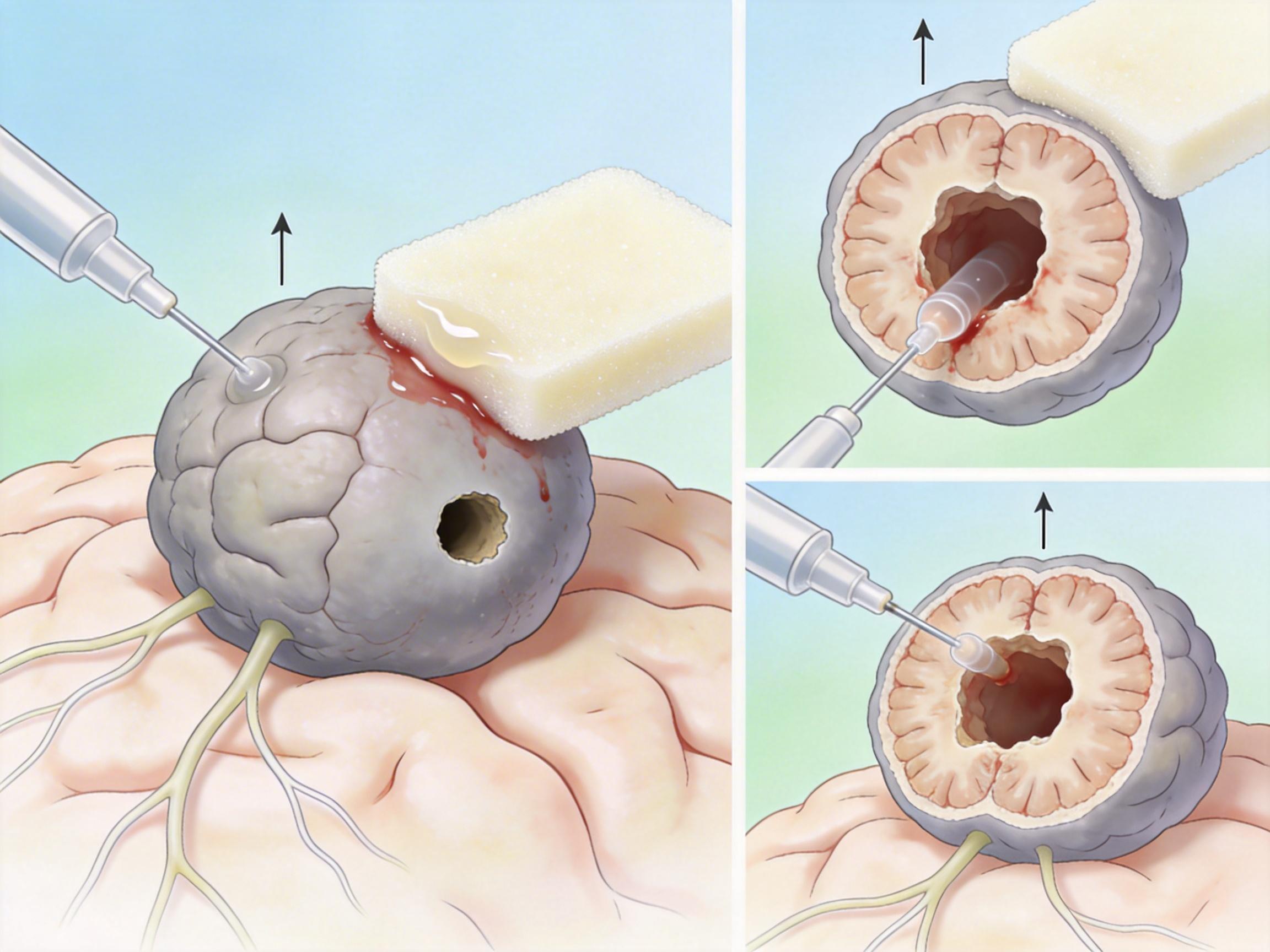
当最后一层肿瘤包膜被小心翼翼地从脑干上剥下来时,整个手术室的人都松了口气。这场手术做了18个小时,切除的肿瘤重400克,几乎是暄暄颅腔容量的一半,而她的出血量被控制在了安全范围里。
手术成功只是第一步。术后第7天,暄暄的脑脊液白细胞数飙升到8000×10⁶/L——正常人的数值是0-10,这意味着她患上了极重度颅内感染。如果控制不住,就算肿瘤切干净了,孩子也可能救不回来。
高亮的‘神经重症全流程管理’体系这时发挥了作用。他们没有盲目用广谱抗生素,而是先做了脑脊液细菌培养,精准找到致病菌,然后用‘鞘内给药’的方式把抗生素直接打进蛛网膜下腔——就像把药直接送到感染的心脏里。同时,每天从暄暄的腰部置管排出150毫升被污染的脑脊液,再让新鲜的脑脊液慢慢填充颅腔,相当于给大脑‘换血’。
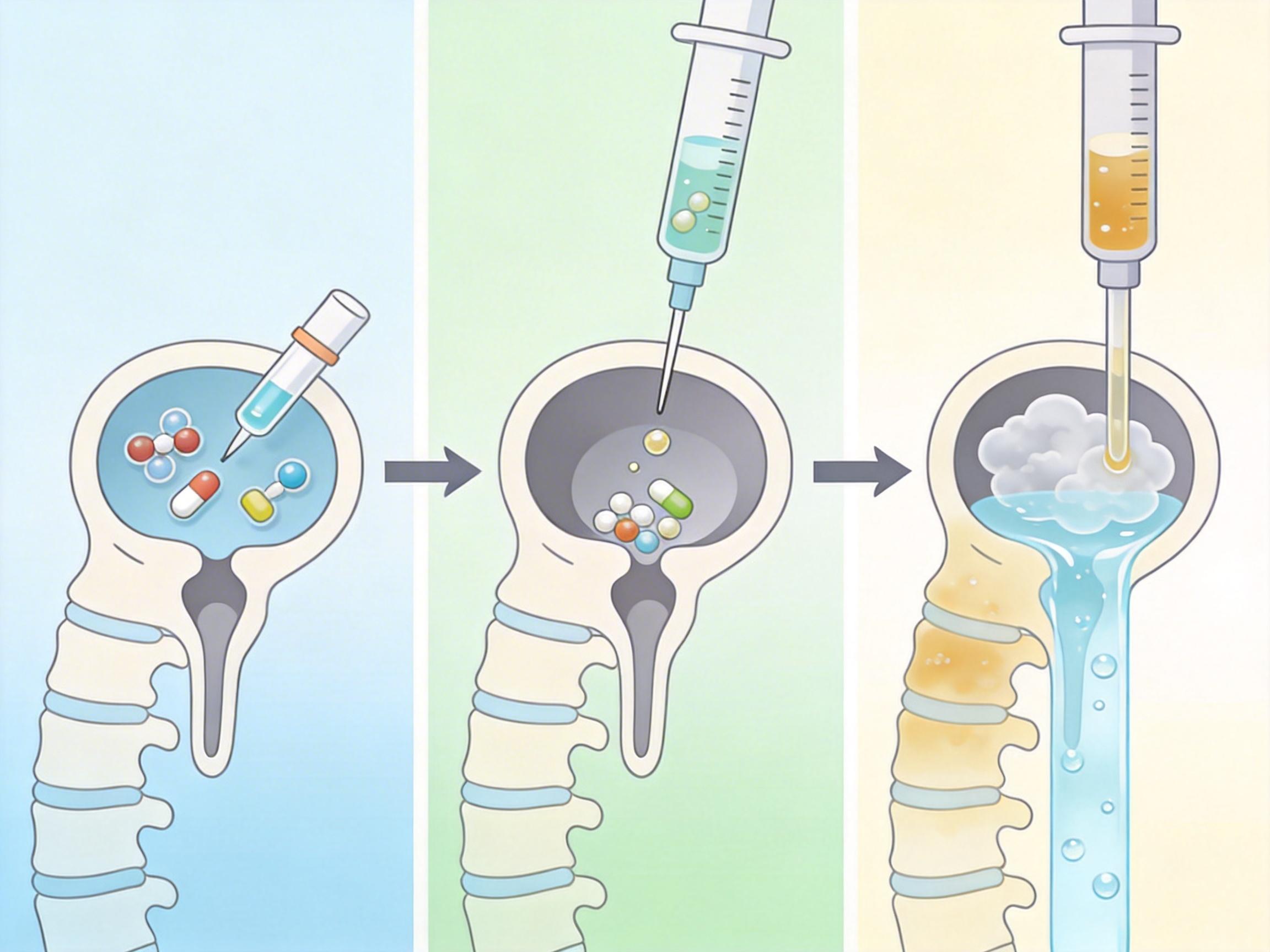
他们还请来了华山医院抗生素研究所的专家远程会诊,调整用药方案。3周后,暄暄的脑脊液指标终于恢复了正常。病理结果也出来了:脑膜瘤一级,良性,复发几率极低。
出院那天,暄暄已经能牵着妈妈的手走路,说话也和以前一样清晰。术前被肿瘤挤到偏移的中脑,已经慢慢复位,颅腔里的空腔,预计两三年就能被脑组织填满,不会影响她以后的生长发育。
这场手术的成功,从来不是某一个专家的‘神迹’,而是一套体系的胜利——跨院协作的闭环、全流程的精细管理、多学科的无缝配合,才是攻克‘生命禁区’的真正密码。
医学的终极意义,从来不是挑战极限,而是用每一个严谨的细节,把‘不可能’拉回‘活下去’的轨道上。