
9 天前

9 天前
凌晨三点的婴儿房,28岁的林晓抱着哭闹的儿子,乳头的刺痛还没消退,手机里弹出育儿号的推送:“纯母乳是给宝宝最好的礼物”。她上周刚被确诊产后抑郁,医生说哺乳能帮她调节情绪,但她现在只觉得,每一次喂奶都是一场必须及格的考试——而她好像随时要交白卷。
2026年,一项针对2022名低收入新妈妈的研究给出了更复杂的答案:纯母乳妈妈的抑郁风险确实更低,但三分之一原本计划纯母乳的妈妈,在产后第一个月就不得不放弃。更残酷的是,那些没能实现哺乳意愿的妈妈,抑郁风险比一开始就选配方奶的人高出两倍。这背后,不是妈妈“不够努力”,而是一组没人愿意说透的双向循环。
你可以把母乳和抑郁的关系想象成一对牵着手的人——不是谁拯救谁,而是一起往前走,也可能一起掉进坑里。
先看生理层面:哺乳时大脑会分泌催产素,这种被称为“抱抱激素”的物质能降低压力激素皮质醇,让妈妈更平静,也更能感知宝宝的需求。有研究显示,纯母乳妈妈的催产素水平,比混合喂养的妈妈高出30%,而催产素不足正是产后抑郁的核心生理标记之一。
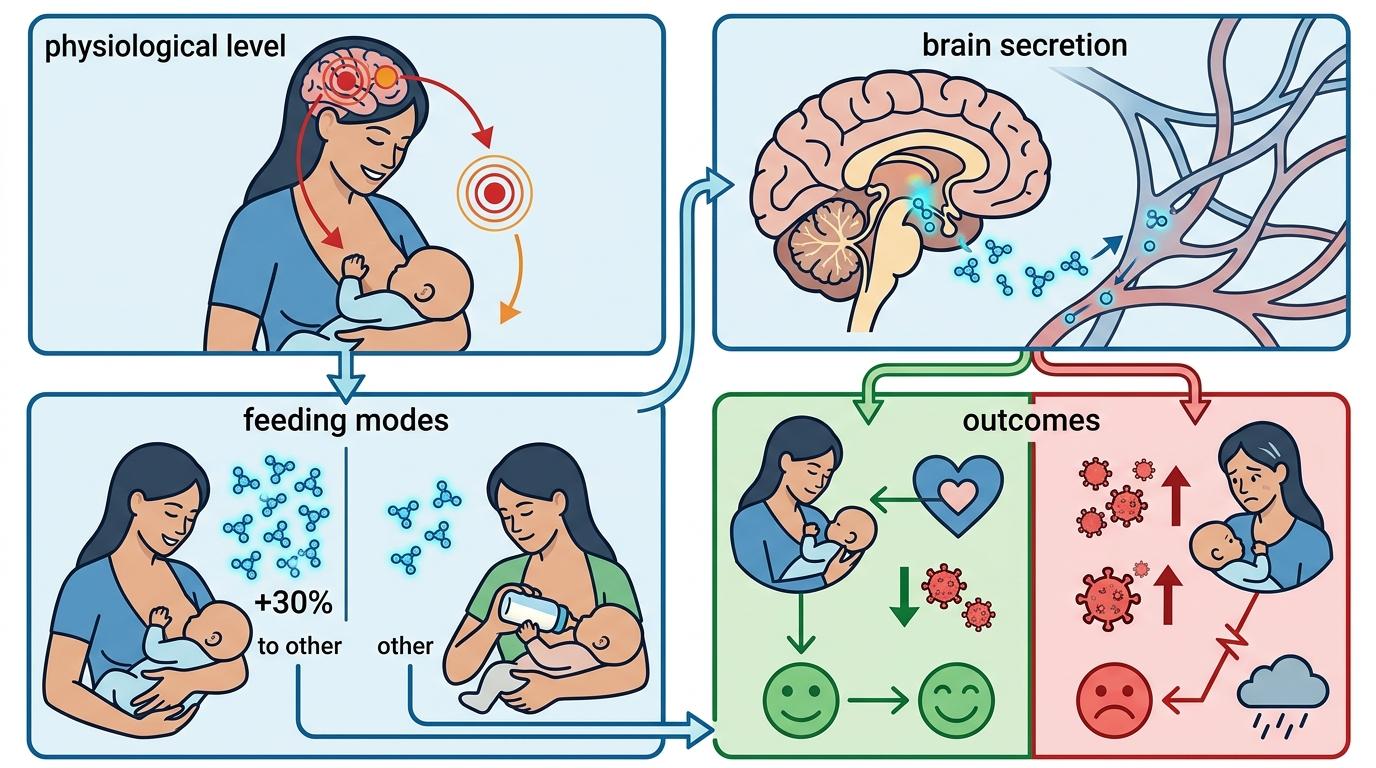
但这个链条很容易断裂。如果妈妈本身有抑郁倾向,大脑对催产素的敏感度会下降,喂奶时不仅没放松感,反而可能因为宝宝哭闹、乳头疼痛陷入焦虑。这种焦虑又会进一步抑制催产素分泌,导致奶水不足,奶水不足再加重自我否定——恶性循环就此形成。
2026年的研究数据更直白:那些孕前没有抑郁史、顺利实现纯母乳计划的妈妈,抑郁风险最低;而计划母乳却失败的妈妈,抑郁风险最高。真正影响情绪的不是“喂了什么”,而是“有没有活成自己期待的样子”。
林晓的母乳失败,始于产后第三天的乳头皲裂。她找过护士,得到的回答是“多让宝宝吸就好了”;她想请通乳师,丈夫说“网上说这是正常的,别乱花钱”。直到第五天她发烧到39度,才被诊断为乳腺炎,医生直接说“先停母乳吧”。
这不是个例。2026年的研究里,三分之一放弃纯母乳的妈妈,都遇到了类似的“外部障碍”:有的是产假只有30天,复工后公司没有哺乳室;有的是夜里独自带娃,连续一周每天睡不到3小时;还有的是婆婆坚持要给宝宝喂水,导致宝宝吸吮乳头的意愿下降。
这些障碍背后,是一组共同影响母乳和情绪的变量:收入越低的妈妈,越难负担通乳师、吸奶器的费用;教育水平越低的家庭,越容易相信“老经验”而非科学指导;伴侣支持不足的妈妈,要独自承担喂奶、换尿布、哄睡的全部压力——这些压力,既会让母乳难以为继,也会把妈妈推向抑郁的边缘。
更隐蔽的是“母乳至上”的社会压力。当“纯母乳=好妈妈”的观念被反复强调,那些不得不放弃的妈妈,会把“失败”归因为自己“不够称职”,这种自我否定,比奶水不足本身更伤人。
在瑞典,妈妈们产后能享受480天的带薪产假,其中爸爸必须休满90天;医院会安排专门的哺乳顾问上门,从哺乳姿势到情绪疏导全程跟进;社区里有免费的母乳支持小组,妈妈们可以互相分享乳头护理的药膏,也可以吐槽夜里的崩溃。

这种支持体系下,瑞典的纯母乳喂养率能达到6个月以上的妈妈占70%,同时产后抑郁的发生率只有10%左右。对比之下,我国部分地区的调查显示,产后抑郁的发生率接近20%,其中近半数妈妈提到“哺乳压力”是重要诱因。
临床实践已经在调整方向:不再只盯着“有没有纯母乳”,而是先问“妈妈现在的情绪怎么样”。比如美国的一些医院,会在产后第一天就给妈妈做抑郁筛查,同时安排哺乳顾问和心理医生一起跟进;有的社区会提供“夜间托婴服务”,让妈妈能睡上连续4小时的觉——这些看似和母乳无关的支持,反而能让妈妈更有信心坚持哺乳。
对妈妈来说,最需要的从来不是“你应该纯母乳”,而是“不管你选什么,我们都在”。
林晓后来给宝宝喂了配方奶,她找了心理咨询师,也加入了妈妈互助群。现在她能笑着说:“我不是完美妈妈,但我是能陪宝宝好好长大的妈妈。”
母乳从来不是治愈抑郁的解药,它只是妈妈和宝宝之间的一条纽带——这条纽带需要被支持,而不是被绑架。当我们不再用“纯母乳”定义好妈妈,当社会能给妈妈们多一点睡眠、多一点理解、多一点不用“完美”的空间,那条双向循环的链条,才会转向温暖的方向。
好妈妈的标准,从来不是喂什么,而是好好爱自己。
点击充电,成为大圆镜下一个视频选题!