对抗知识焦虑,从看懂这条开始
App 下载
肝移植患者不用终身吃药了?3人已停药超3年
临床试验|匹兹堡大学|调节性树突状细胞|免疫抑制剂|肝移植患者|临床诊疗技术|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
临床试验|匹兹堡大学|调节性树突状细胞|免疫抑制剂|肝移植患者|临床诊疗技术|医学健康
想象一下:你刚从鬼门关被肝移植拉回来,却要一辈子把免疫抑制剂当饭吃——这些药会慢慢伤你的肾、催你得糖尿病,连出门都要怕风吹草动的感染。这是150万终末期肝病患者逃不开的“生存代价”,半个多世纪里,医生和患者都只能在“活下来”和“活得好”里二选一。
但现在有3个人,已经连续三年没吃一片抗排异药,新肝脏还在好好工作。匹兹堡大学的团队用一种细胞,给免疫系统上了堂“认亲课”,让13个里的4个患者彻底摆脱了药罐子。这不是天方夜谭,是登在《自然·通讯》上的临床试验结果。为什么这种细胞能让免疫系统“改邪归正”?
你可以把调节性树突状细胞(DCregs)理解成免疫系统的“礼仪老师”——它的核心工作不是喊打喊杀,而是教T细胞“分清敌我”。正常情况下,树突状细胞是免疫系统的“侦察兵”,发现外来抗原就会拉响警报,召集T细胞进攻;但DCregs是个“反内卷”的侦察兵,它会把供体肝脏的抗原呈递给T细胞,同时递上“停止攻击”的信号。
这次试验用的是供体来源的DCregs——术前从供体血液里分离出单核细胞,在实验室里用维生素D3、IL-10等“调教剂”把它们诱导成DCregs,再在术前7天输到患者体内。这相当于提前给患者的免疫系统办了场“见面会”:“下周要来的这个肝脏,是自己人,别动手。”
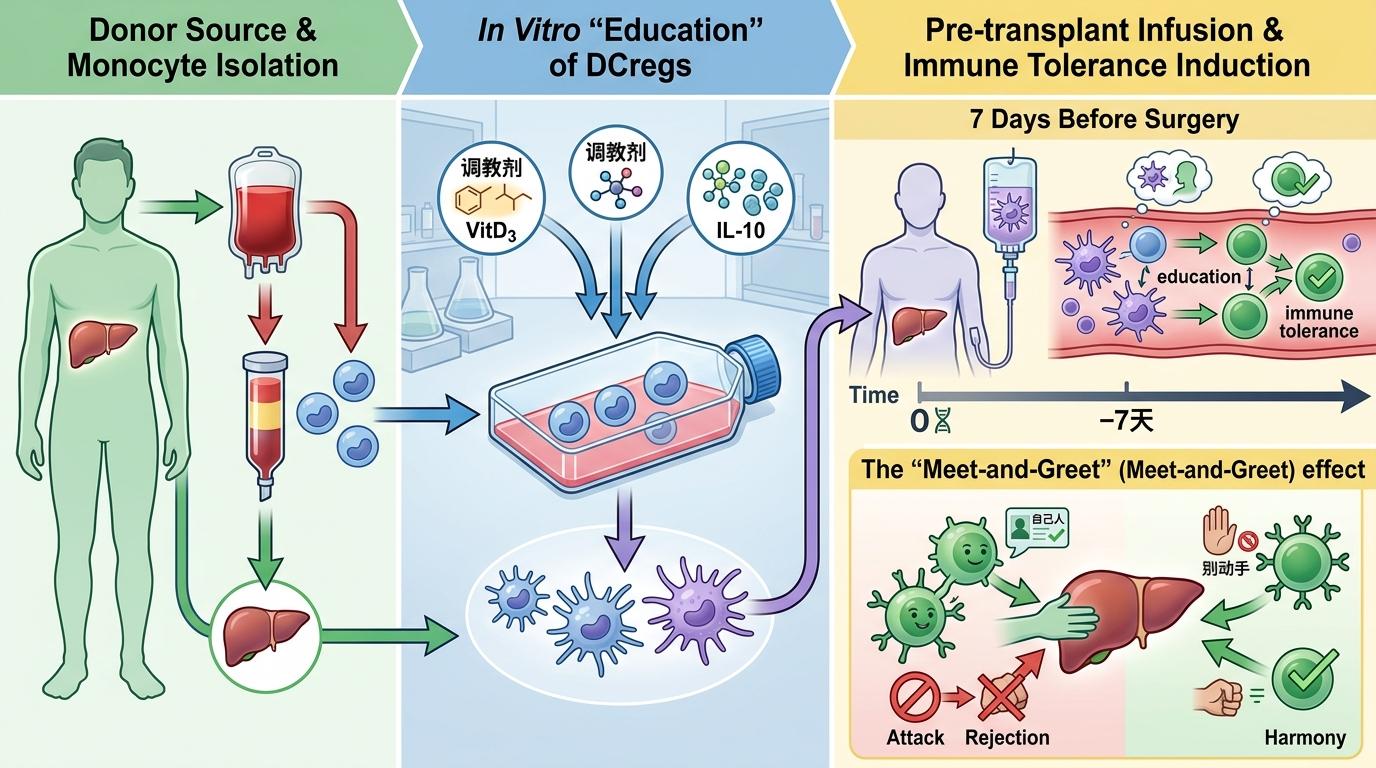
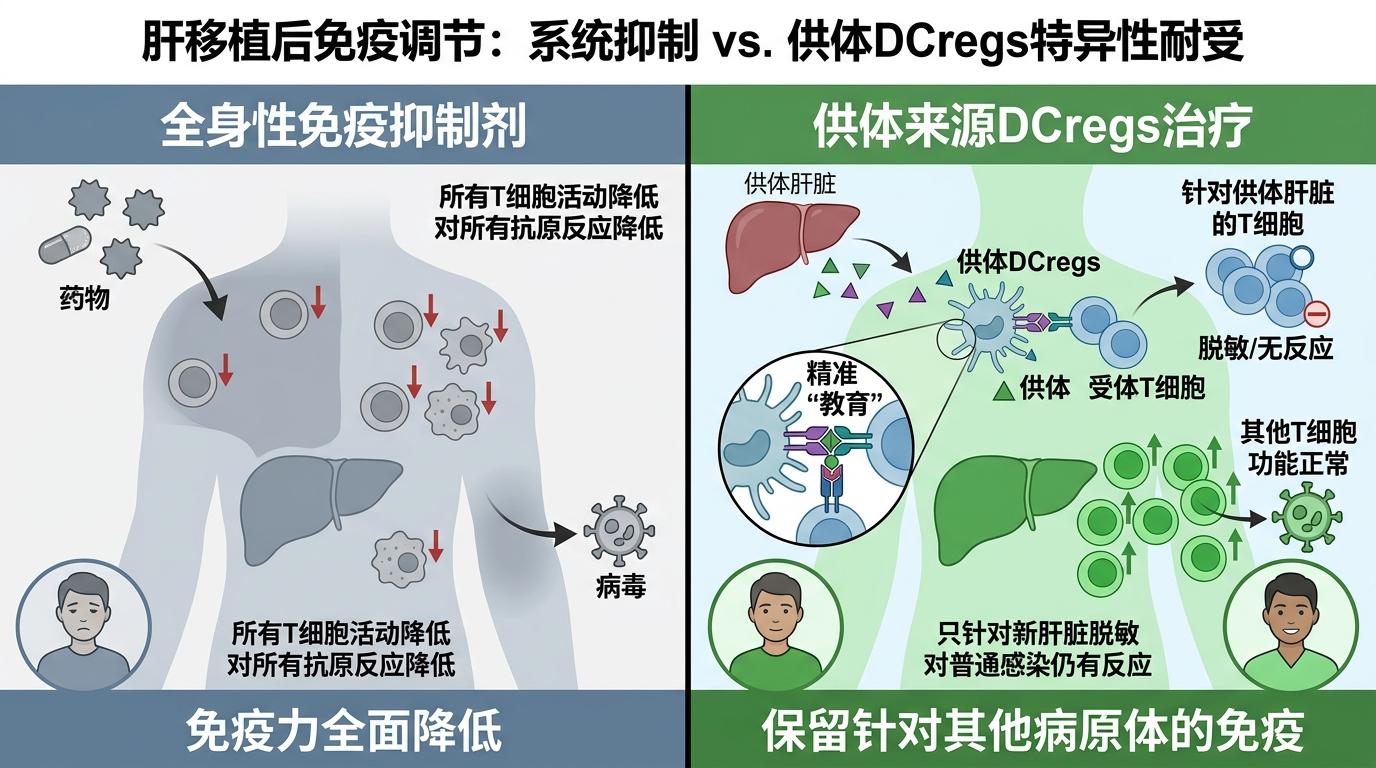
和患者自身来源的DCregs比,供体DCregs自带完整的供体抗原,能更精准地“教育”免疫系统。它不会像免疫抑制剂那样全面压制免疫力,只是针对性地让T细胞对新肝脏脱敏——这也是为什么停药的患者不会随便就感染的原因。
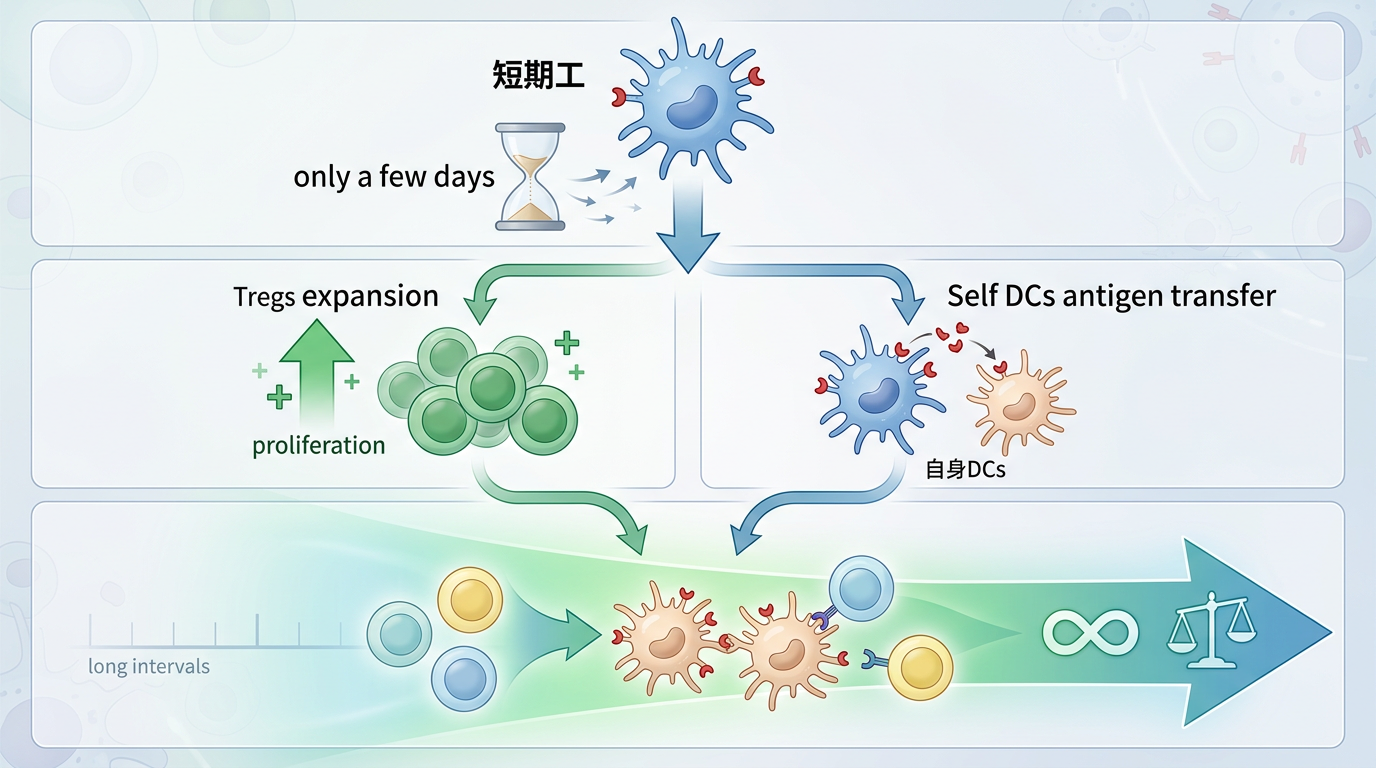
试验里的DCregs是严格的“短期工”,在患者体内只能活几天,但它留下的影响是长期的:它会促使患者体内的调节性T细胞(Tregs)扩增,还会让患者自身的树突状细胞“穿上”供体的抗原分子,继续完成“免疫教育”的工作。
这次试验最亮眼的数字,是37.5%的“操作耐受”率——13个患者里有4个成功停用了所有免疫抑制剂,其中3个已经保持无药状态超过3年。而传统方案里,能实现“操作耐受”的患者只有约13%。
这里的“操作耐受”不是模糊的“身体适应了”,而是有严格的医学标准:停药至少1年,肝功能正常,没有排斥反应的迹象。要知道,之前医生敢给患者减药都要反复斟酌,更别说彻底停药。
为什么这个方案能成功?关键在于“提前干预”。传统的免疫抑制是“亡羊补牢”——等免疫系统已经开始攻击新肝脏了,再用药物强行压制;而DCregs是“未雨绸缪”,在手术前就把免疫系统的“认知”给掰过来了。
试验里还有个细节:术后一年,医生会给患者做肝活检,只有那些免疫状态“安静”的患者才能尝试停药。8个符合条件的患者里,有4个成功了,这说明DCregs不是“万能药”,但它能帮更多患者达到“可停药”的状态。
更重要的是,所有患者输注DCregs后都没有出现严重副作用——这意味着这种细胞疗法的安全性已经得到初步验证。
当然,现在就说“肝移植不用吃药了”还太早。13个样本量还是太小,没法得出确定性结论,而且不是所有患者都适合这种疗法——比如已故供体的肝移植,能不能用DCregs还需要研究。
研究团队已经在规划下一步:他们要做更大规模的随机对照试验,直接对比DCregs疗法和传统方案的效果;还要优化细胞制备的工艺,降低成本;甚至尝试在术后输注DCregs,看看能不能给更多患者“补课”。
还有个现实问题:DCregs的制备需要严格的GMP实验室,成本不低,未来如果要普及,得解决规模化生产的问题。而且,现在还没找到能精准预测“谁能停药”的生物标志物,医生只能靠活检和长期观察来判断,这也限制了疗法的推广。
不过,这次试验的意义不止是那4个停药的患者——它证明了“让免疫系统主动接受新器官”不是天方夜谭,而是可以实现的临床目标。半个多世纪里,移植医学一直在和免疫系统“硬碰硬”,现在终于找到了“以柔克刚”的可能。
对那3个已经停药三年的患者来说,生活已经彻底不一样了:不用再掐着点吃药,不用再定期去查肾功能,甚至可以放心地出门旅行。他们的故事,是给150万终末期肝病患者的一个希望——活下来,也能活得好。
医学的进步往往不是“一步登天”,而是从“不可能”里抠出一点点“可能”。这次试验就像在铜墙上钻了个孔,让光透了进来。让免疫系统学会妥协,才是移植的终极答案。未来的某一天,肝移植患者不用再在“生存”和“生活”里二选一,这或许才是医学最该有的样子。