对抗知识焦虑,从看懂这条开始
App 下载
连输15天氨曲南没事,第16天却致命
侧链结构|抗生素过敏|β-内酰胺环|过敏性休克|氨曲南|感染性疾病|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
侧链结构|抗生素过敏|β-内酰胺环|过敏性休克|氨曲南|感染性疾病|医学健康
4岁男孩因支气管肺炎住院,因为有头孢过敏史,医生给他开了氨曲南——一种被认为和青霉素、头孢交叉过敏率极低的抗生素。连续15天输液,孩子都没出现任何异常。第16天,药液刚滴进血管2分钟,他突然陷入过敏性休克,尽管医生用上了所有急救手段,还是没能留住他的生命。法院最终判决医院赔偿89万,但更值得追问的是:为什么用了半个月的药,会突然变成致命毒药?这背后藏着抗生素过敏最容易被忽略的陷阱。
你可以把氨曲南想象成一个只有一扇门的小房子,而青霉素、头孢是有多个房间的别墅——它们共享一个叫β-内酰胺环的“地基”,但氨曲南的“房门”(侧链结构)和其他β-内酰胺类药物完全不同。过去医学界认为,这种独特性让它几乎不会和青霉素、头孢发生交叉过敏,发生率不到1%,因此成了过敏患者的首选替代药。
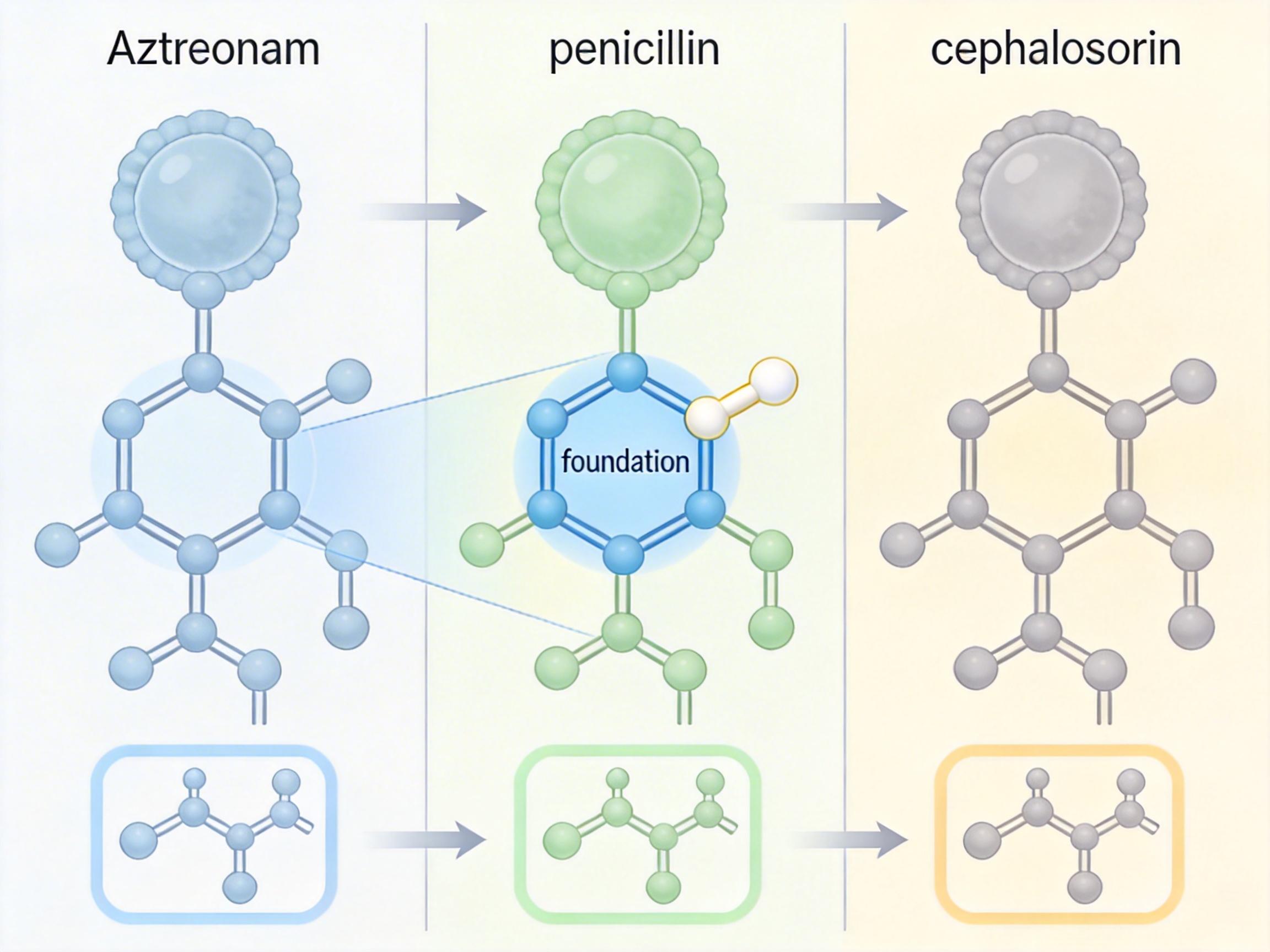
但真实的免疫反应比这个类比更复杂:过敏本质是免疫系统把药物当成“入侵者”发起攻击,而它识别的关键不是那个通用的“地基”,而是每个药物独有的“房门”。氨曲南的侧链虽然特殊,却和另一种头孢类药物头孢他啶高度相似——就像两扇从同一个模具里出来的门。极少数对头孢他啶过敏的患者,免疫系统会把氨曲南的侧链当成“同款入侵者”,哪怕之前用了十几天都没事,也可能在某一次突然触发致命的IgE介导过敏反应。
那个4岁的孩子,很可能就是这不到1%的例外。
氨曲南的药品说明书里,从来没要求过皮试。这不是医院的疏忽,而是有科学依据:皮试主要检测的是体内是否有针对药物的IgE抗体,但氨曲南的过敏反应太罕见,皮试的假阳性率远高于真阳性——也就是说,很多皮试显示“过敏”的人,其实根本不会过敏,反而会被剥夺一个安全有效的治疗选择。
但现实给医生的是一道两难选择题:一方面,指南和说明书没要求皮试,硬做可能导致过度医疗;另一方面,一旦出现过敏致死的案例,家属和法院会追问“为什么不做皮试”。国内很多医院对头孢类药物的皮试标准都不统一,更别说氨曲南这种小众药——有的医院用原液稀释做皮试,有的用青霉素皮试代替,还有的干脆不做,全靠临床观察。
更棘手的是,哪怕做了皮试,也不能完全排除风险。过敏反应的触发需要足够的“抗体-药物”复合物,连续用药的过程中,抗体可能在体内悄悄积累,直到某一次达到阈值——就像往天平上不断加砝码,前15次都没倾斜,第16次轻轻一放,天平突然垮了。
这个悲剧里还有一个更隐蔽的问题:孩子的“头孢过敏史”是真的吗?
研究显示,约10%的患者自称对青霉素或头孢过敏,但其中90%都是误标——有的是把输液后的皮疹当成过敏,有的是把胃肠道不适当成过敏,还有的是听家长说“小时候过敏”就一直记着。这些误标的患者,会被医生直接排除在β-内酰胺类药物的首选名单之外,被迫使用氨曲南这类更贵、抗菌谱更窄的替代药。
美国Parkland医院做过一个试验:给所有开氨曲南的患者强制做青霉素过敏皮试,结果85%的患者皮试阴性,转而使用更便宜、更有效的青霉素或头孢类药物,医院的氨曲南使用率直接下降,每个患者平均节省1915美元。更重要的是,这些患者没有出现任何过敏反应。
可惜的是,国内大部分医院还没有建立这样的过敏“去标签”机制,很多患者带着一个假的过敏标签,用着不必要的替代药,反而暴露在更高的风险里。
那个4岁孩子的悲剧,不是氨曲南的错,也不是医生的故意疏忽,而是整个抗生素过敏管理体系里的漏洞——从模糊的过敏史记录,到不统一的皮试标准,再到对“低概率风险”的侥幸心理。
我们总以为“过敏”是一个非黑即白的标签:过敏就是不能用,不过敏就是绝对安全。但真实的药物过敏,更像一个渐变的光谱:从几乎不会过敏的“绿色区”,到可能过敏的“黄色区”,再到绝对不能碰的“红色区”。

过敏无小事,标签需谨慎。 这句话不仅是说给医生听的,也是说给每个患者的:下次去医院,别只说“我对青霉素过敏”,试着说清楚“我上次用青霉素后起了皮疹”或者“我小时候用头孢后发烧了”——这些细节,可能会救你一命。