
5 天前

5 天前
你可能不知道,全球每3个人里就有1个带着慢性肝病的“隐形病灶”——它悄无声息地啃噬肝脏,直到某天突然爆出腹水、肝癌这类致命并发症。过去我们靠抽管血测两个老指标(APRI和FIB-4)筛查,但它们只能“拍快照”,抓不住肝病进展的动态风险。吉林大学和北京大学的团队最近做了件大事:在38万普通人里对比了12种抽血测肝硬化的模型,结果刷新了整个行业的认知。为什么这些新模型能提前揪出高危人群?我们得从肝脏的“求救信号”说起。
你可以把肝脏想成一个默默干活的仓库:肝细胞是搬运工,血小板是守门人,肝酶是仓库里的碎纸——平时碎纸不多,一旦仓库乱了套,碎纸就会堆满走廊。老模型APRI和FIB-4就是数碎纸和守门人的数量,判断仓库是不是乱了,但它们只看当下,不知道仓库是刚乱的,还是已经乱了好几年。
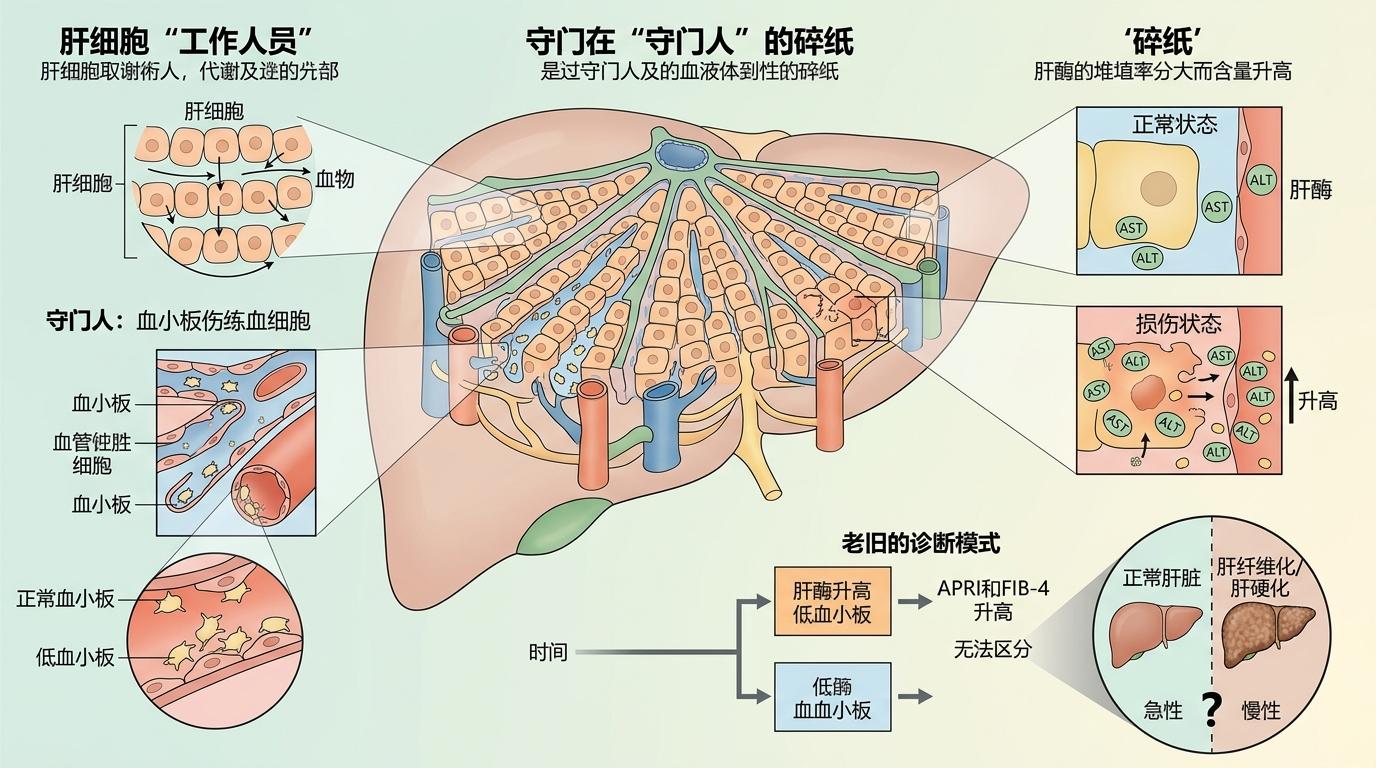
新模型的思路完全变了。比如LiverRisk,它把年龄、血糖、胆固醇这些“仓库周边环境”也加了进去——毕竟年纪大的仓库更容易老化,血糖高会腐蚀仓库地基;而CORE模型更直接,它不关心仓库乱不乱,只盯着“仓库什么时候会塌”——专门挑那些和肝硬化直接相关的指标,比如三种肝酶的动态变化。
直给补刀: 这些新模型用的全是医院常规抽血就能测的指标,不用加做任何特殊检查。它们靠的不是新指标,而是对旧指标的重新组合和加权,核心是从“评估当前纤维化程度”转向“预测未来5到10年的肝硬化风险”。
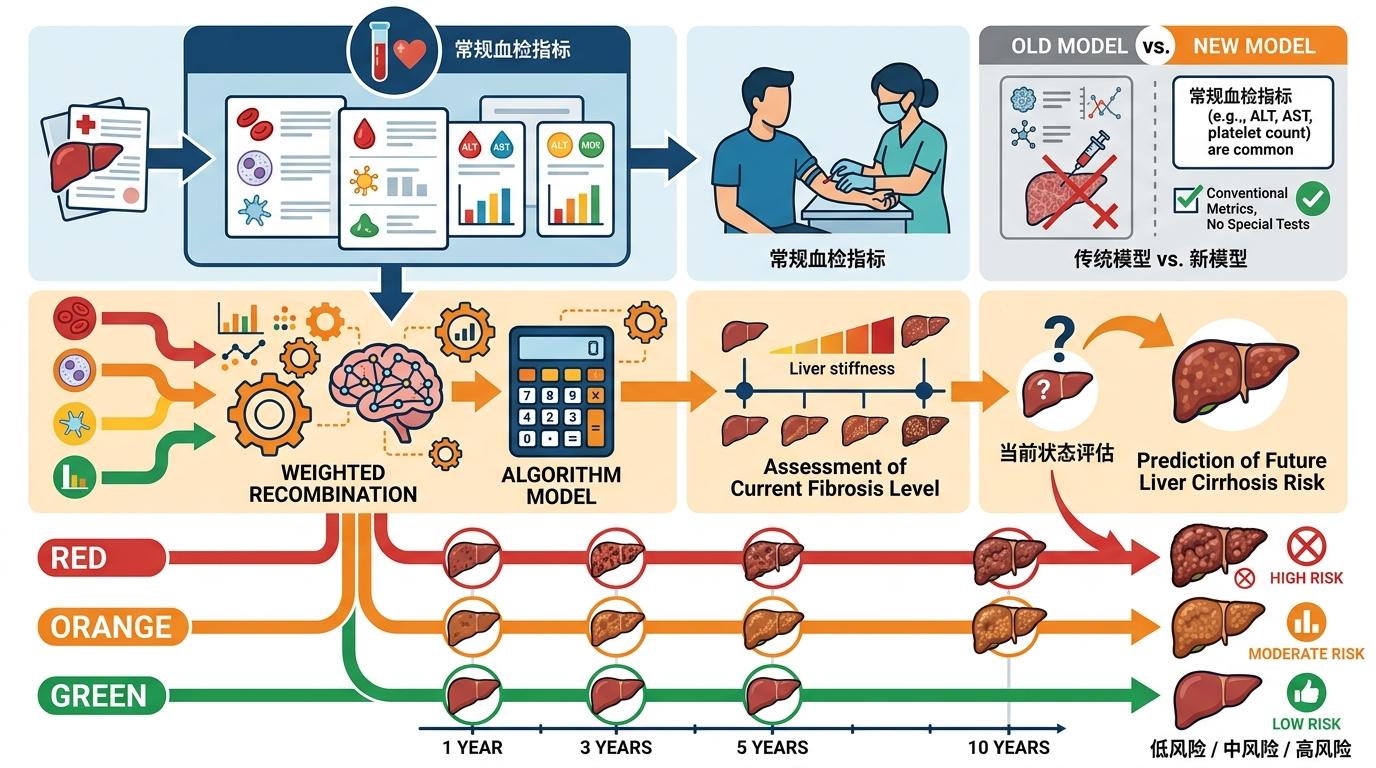
研究团队在英国生物样本库的38万普通人里蹲了10年,最终只发现1498人出现了肝硬化严重并发症——相当于每1000个人里只有4个会中招,这对筛查工具的精准度要求极高:既要揪出真高危,又不能把太多普通人吓去医院。
他们用了一套严格的“考试标准”:C指数看区分度(能不能把高危和低危分开),精确率-召回率曲线看“抓坏人”的准头(会不会把好人当成坏人)。结果出来时连研究者都有点意外:
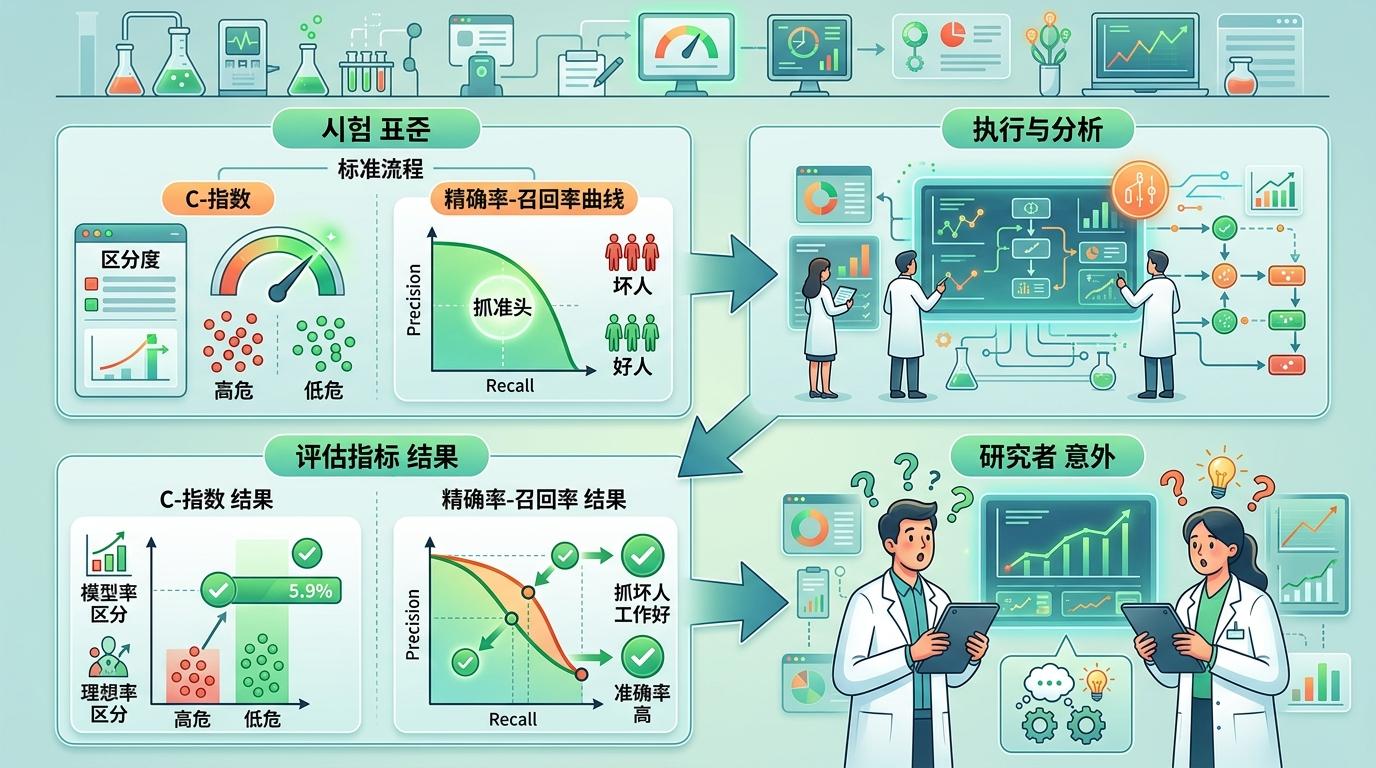
最关键的是,在社区医院这种转诊资源有限的地方,把CORE的阈值调高一点,比先用CORE再用LiverRisk的“两步法”更划算——能在少转诊人的前提下,抓住更多真高危。这对基层医疗来说太重要了:不用浪费专科资源,也不会漏过该救的人。
但这些新模型也不是完美的。比如LiverRisk在三级医院的肝病患者里表现反而不如老工具FIB-4——它本来就是为普通人筛查设计的,到了重症患者堆里,就像用体温枪给发烧病人测体温,精度不够。
还有个更现实的问题:基层医生能不能用?现在这些模型大多还停留在研究论文里,没有做成一键计算的工具,也没有统一的使用指南。而且不同人群的阈值不一样——比如FIB-4在65岁以上老人里假阳性率特别高,新模型虽然优化了,但还是没完全解决“千人一值”的问题。
更重要的是,这些模型只能测风险,不能改风险。就算你测出CORE评分高,真正能阻止肝硬化的还是戒烟戒酒、控制血糖、减肥这些“老办法”——模型只是给你递了个警报器,能不能避险,终究得靠自己。
我们总盼着有什么“神药”能治好肝病,但这次的研究告诉我们:最好的“神药”可能是更早的预警。这些抽管血就能测的模型,把肝硬化的筛查门槛从专科医院拉到了社区诊所,让30%的慢性肝病高危人群有机会在“仓库塌掉”之前,就开始修补。
风险早知道,人生慢一步。这不是什么惊天动地的突破,但它是最务实的进步——把医学的力量,从“治病”拉回了“防病”的原点。毕竟,比起在重症病房里抢人,我们更该做的是,在人们还没察觉的时候,就把危险拦在门外。
点击充电,成为大圆镜下一个视频选题!