对抗知识焦虑,从看懂这条开始
App 下载
AI智能体正在把医院变成协作网络
数据孤岛|诊断建议系统|医疗数据整合|医院协作网络|临床诊疗技术|AI智能体|医学健康|人工智能
对抗知识焦虑,从看懂这条开始
App 下载
数据孤岛|诊断建议系统|医疗数据整合|医院协作网络|临床诊疗技术|AI智能体|医学健康|人工智能
凌晨三点的急诊室,值班医生盯着屏幕上的CT影像、血液报告和患者过往病历,手指在几个系统间反复切换——这是无数医护人员的日常。直到2026年春天,一套AI系统改变了这一切:它能自动整合所有数据,给出分层的诊断建议,甚至帮医生预约好后续的检查和床位。这不是某个科幻场景,而是正在国内多家医院落地的AI智能体。它的出现,终于打破了医疗领域持续多年的「数据孤岛」困境,也让人们意识到:AI不再是病历本上的一个辅助按钮,而是能串联起整个医疗流程的核心节点。
你可以把早期的医疗大模型想象成一本随时能查的医学百科——输入问题,它给出答案,但你得自己判断怎么用这些答案解决实际问题。而AI智能体更像一个有经验的住院医师:它能记住患者的过往病史(记忆模块),能一步步分析症状背后的病因(推理规划),还会自己去调用影像系统、检验数据库甚至医保接口(工具调用),最后把整理好的方案递到医生面前。
这种转变的核心是「闭环能力」。此前的医疗AI大多停留在「信息输出」,而智能体能完成「问题拆解-资源调用-结果整合」的完整链条。比如面对一位胸痛患者,它不会只给出「可能是心梗」的判断,还会自动调出患者的心电图数据、对比既往病史,甚至帮医生启动急诊绿色通道的流程。
一组数据能体现这种变化的速度:截至2025年5月国内已有288个医疗大模型,但其中多数只是问答工具;而到2026年第一季度,近五成的医疗AI项目已经转向智能体架构,其中22%完成了临床落地。
最初的医疗AI合作模式,是医院出数据和场景,企业负责技术开发,最终产出的往往是只适用于某一个科室的单点工具。但现在,越来越多的企业开始跳出「定制化开发」的框架,转向构建能覆盖全流程的智能体生态。
这种生态化的改变体现在两个层面:在临床端,多个专科智能体形成协同网络——影像智能体识别出肺部结节后,会自动把信息推送给诊断智能体,诊断智能体结合患者的基因数据和病史,给出个性化的治疗方案,最后由随访智能体跟进患者的康复情况。在运营端,智能体能接管医保核验、智能排班、患者随访等碎片化行政事务,据测算可降低医院30%以上的非临床人力成本。
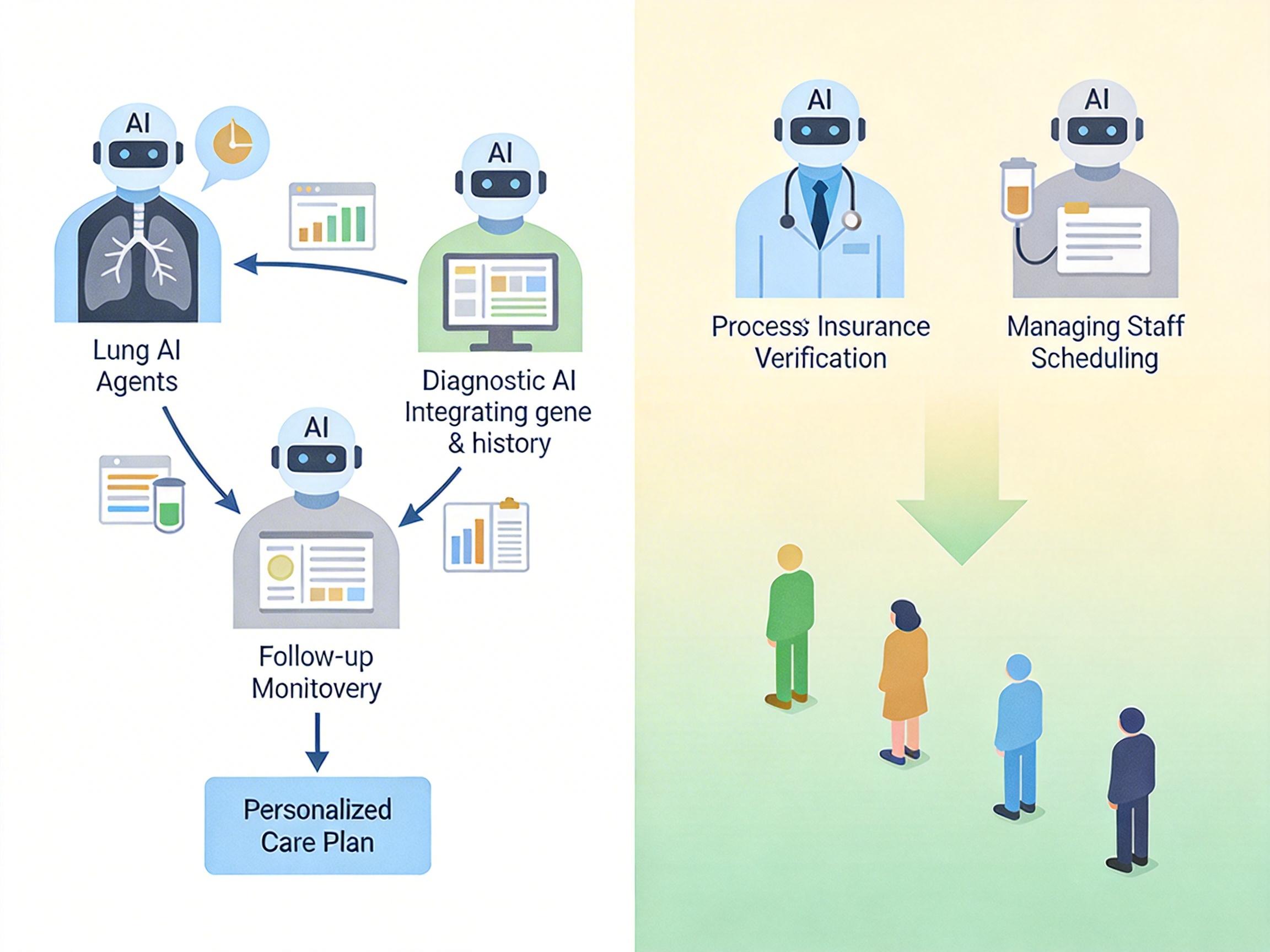
更重要的是,这种生态不再是企业单方面的输出,而是能和医院现有系统深度融合的「智能底座」。它不需要医生学习新的操作逻辑,而是把AI能力嵌入到医生已经熟悉的工作流中——比如在医生写病历的同时,智能体自动补充患者的过往检查数据;在开处方时,实时提醒药物相互作用风险。
智能体的快速落地也伴随着无法回避的挑战。最核心的问题是「AI幻觉」——当智能体整合多源数据时,可能会生成看似合理但不符合事实的结论,比如虚构患者的过往病史,或者给出错误的用药建议。有研究显示,医疗AI的幻觉发生率约在8%-20%之间,在罕见病诊断等复杂场景中,这个比例会更高。
另一个挑战是「黑箱效应」。智能体的推理过程往往是不透明的,医生能看到它给出的结论,但不知道它是如何整合数据、得出这个结论的。这不仅影响医生对AI的信任,也给医疗责任的界定带来了难题——如果AI给出的建议导致了医疗失误,责任该由谁来承担?
为了应对这些问题,不少机构开始探索「人机协同」的模式:智能体给出初步方案,但最终的决策仍由医生做出;同时通过知识图谱、实时医学数据库等技术,减少AI幻觉的发生概率,提升推理过程的透明度。比如在一些医院,智能体生成的病历必须经过医生的人工审核才能归档,智能体的诊断建议也会附上引用的医学指南和文献来源。
当我们谈论医疗AI的未来时,很多人会想到「AI医生」替代人类医生的场景,但真正的未来可能更温和,也更有价值:AI智能体不会取代医生,而是会成为医生的「超级助手」——帮医生处理繁琐的行政事务,整合分散的数据资源,让医生有更多时间去关注患者本身,去做只有人类才能完成的、充满人文关怀的判断。
智能体的终极价值,是让医疗系统回归「以患者为中心」的本质。它打破了数据和流程的壁垒,让信息能在患者、医生、医院之间顺畅流动,让每一个治疗决策都能基于完整的患者画像。
医疗的智能升级,核心是人的解放。