对抗知识焦虑,从看懂这条开始
App 下载
没确诊的慢性病,比确诊更折磨人
反复就医经历|医疗信任危机|慢性不明原因症状|疑难未确诊患者|社会心理学|临床诊疗技术|心理认知|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
反复就医经历|医疗信任危机|慢性不明原因症状|疑难未确诊患者|社会心理学|临床诊疗技术|心理认知|医学健康
李女士的抽屉里塞着七家医院的病历本,每页都写着相似的描述:慢性疲劳、反复腹痛、头晕恶心。三年来,她做了21次检查,抽过的血能装满两个矿泉水瓶,却始终没等来一句明确的诊断。"我到底有没有病?"她问过每个医生,得到的不是含糊的"再观察",就是一句轻描淡写的"别想太多"。
这种悬而未决的痛苦,不是个例。美国国家医疗支出面板调查显示,每10个成年人里就有1个带着无法解释的疼痛症状生活,他们像被医学体系遗忘的群体——没有病名,没有标准治疗方案,连抱怨都像在无病呻吟。更残忍的是,这种"不确定"本身,就是一种慢性病。
医学史上从不缺把身体问题推给心理的例子:上世纪中叶,"冰箱母亲"理论把自闭症归咎于母亲的冷漠;慢性疲劳综合征曾被当成"懒病",患者被要求"想开点";连炎症性肠病都被归因为"性格缺陷"。这些早已被推翻的谬论,至今还在影响着临床判断——当症状无法用现有医学解释时,"心理问题"成了最省事的兜底答案。
这种"医疗煤气灯效应"会把患者拖进更深的深渊:你开始怀疑自己的感受是不是真的,是不是真的太矫情,甚至不敢再去医院。复旦大学对21位未确诊患者的访谈显示,90%的人有过自我否定,62%的人因害怕被误解而减少就医。
更值得关注的是,这种误诊不是医生的恶意,而是医学体系的惯性。我们的医学教育一直以"找到明确诊断"为目标,却没教过医生如何面对"不确定"——当一个医生习惯了用病名给患者贴标签,面对没有标签的人时,他会本能地感到挫败,甚至想推开这个难题。
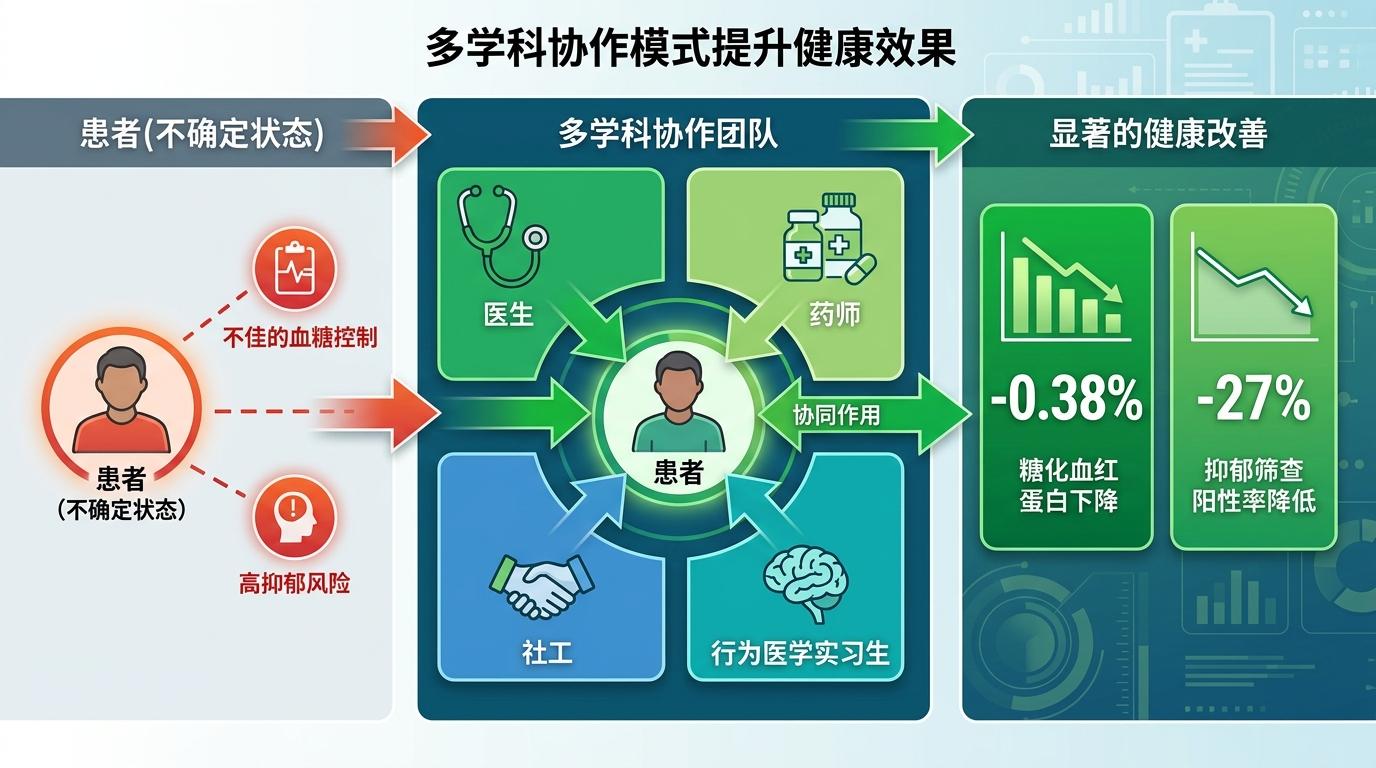
在德国莱比锡大学附属医院的心理躯体医学科,12岁的安娜已经在这里待了6周。她和李女士有相似的症状:无法解释的疲劳和腹痛,不同的是,安娜的治疗团队里不止有消化科医生,还有心理治疗师、护士、营养师,甚至有一位社会工作者。
这是德国心理躯体医学的核心逻辑:当身体的问题找不到答案时,就把人当成一个整体来看。心理治疗师帮安娜处理因症状产生的焦虑,营养师调整她的饮食结构,护士每周记录她的情绪波动,社会工作者则帮她协调学校的补课安排。没有明确的病名,但每一个细节都在被认真对待。
这种多学科协作模式,本质上是在给"不确定"搭建一个临时的落脚点。美国北卡罗来纳州的社区诊所做过一个实验:给血糖控制不佳的糖尿病患者配备包含医生、药师、社工、行为医学实习生的团队,结果患者的糖化血红蛋白平均下降了0.38%,抑郁筛查阳性率降低了27%。
不是所有问题都需要一个答案,有时候,持续的陪伴和支持,比一个不确定的诊断更重要。
32岁的张凯是一位未确诊的慢性疲劳患者,他的手机里装着三个症状追踪APP,每天记录自己的睡眠时长、疲劳程度、饮食情况,甚至连当天的情绪都会标注出来。"医生给不了答案,我就自己找规律。"他说。现在他能准确预判自己的疲劳周期,提前调整工作安排,甚至总结出了一套适合自己的饮食方案。
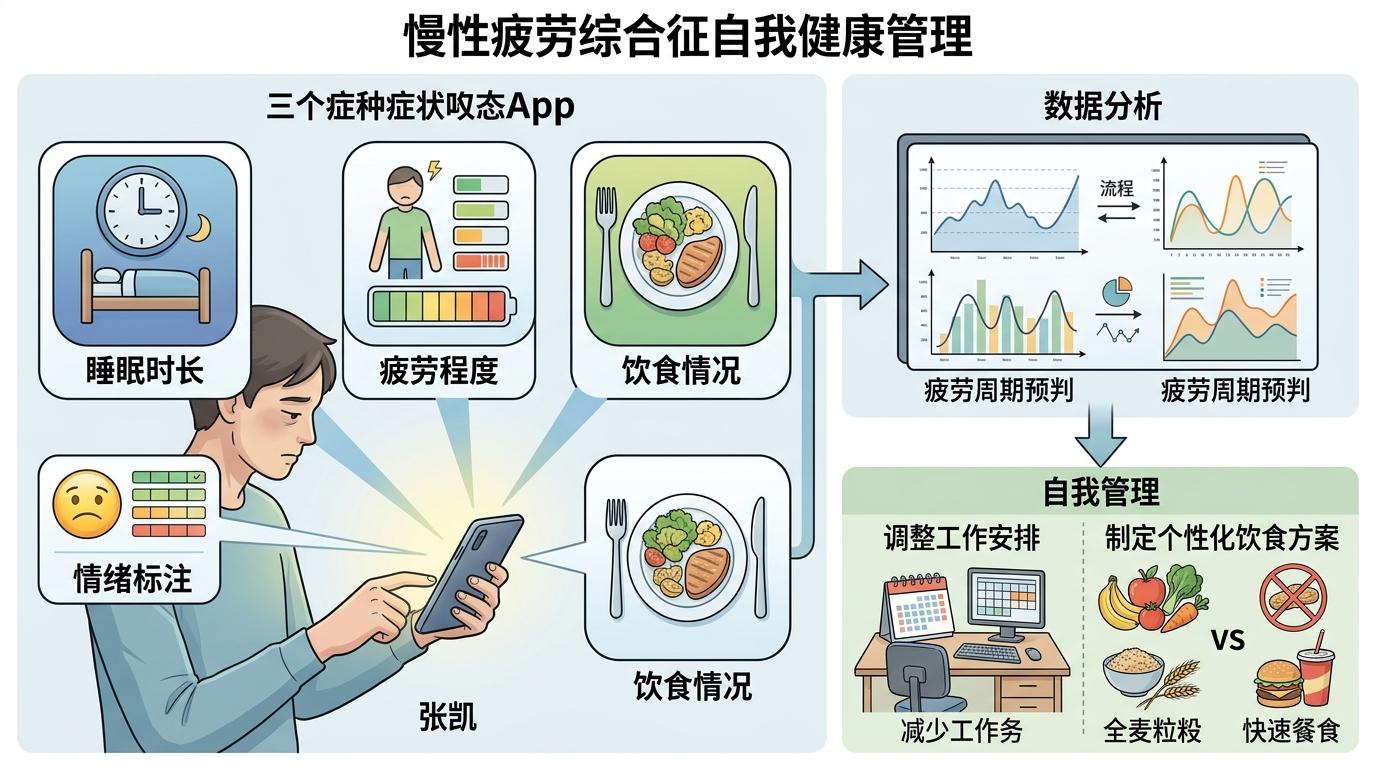
这就是患者赋能的核心:从"等待医生拯救",变成"自己管理健康"。认知行为疗法里的"认知重构"技术,能帮患者跳出"我是不是真的有病"的自我怀疑——不是否定症状,而是把注意力从"为什么"转移到"怎么办":疲劳时就休息,腹痛时就记录,不用强迫自己寻找一个解释。
美国老龄化管理署支持的慢性病自我管理教育项目显示,参与项目的患者中,72%的人学会了主动记录症状,68%的人能和医生更有效地沟通,急诊就诊率降低了15%。当你不再把自己当成一个等待诊断的"病人",而是一个管理身体的"管理者"时,不确定性带来的恐惧就会大大降低。
医学的本质,从来不是消除所有不确定性,而是学会和它共处。我们总以为病名是救赎的钥匙,却忘了,真正的救赎是被看见、被理解、被认真对待。
当李女士终于找到一位愿意每两周和她聊一次的医生时,她的腹痛居然减轻了不少——不是因为找到了病因,而是因为她终于不用再证明自己"真的有病"。
与不确定共处,才是慢性病的终极解药。