
9 天前

9 天前
你有没有过这种经历:蹲久了站起来腿麻得像踩棉花,或者午睡压到胳膊,醒过来手指半天没知觉?大多数人会笑着说“压到神经了”,揉一揉就忘了。但你可能不知道,2026年最新的《麻木诊治与管理专家共识》里,把麻木列为了4类重大疾病的早期信号——其中就包括脑卒中、肿瘤和代谢危象。有数据显示,约75%的外周神经病变患者,最初都把麻木当成了“小毛病”硬扛,直到出现瘫痪、失明才就医。为什么一个看似普通的症状,会成为身体发出的“红色警报”?
你可以把人体的感觉系统想象成一张遍布全身的“电线网”:外周神经是入户的电线,脊髓是小区的配电箱,大脑则是城市的总调度室。麻木,本质上就是这张网的某个环节出了故障——可能是电线被压折(比如久坐压迫神经),可能是配电箱烧了(比如脊髓病变),也可能是总调度室断了电(比如脑卒中)。
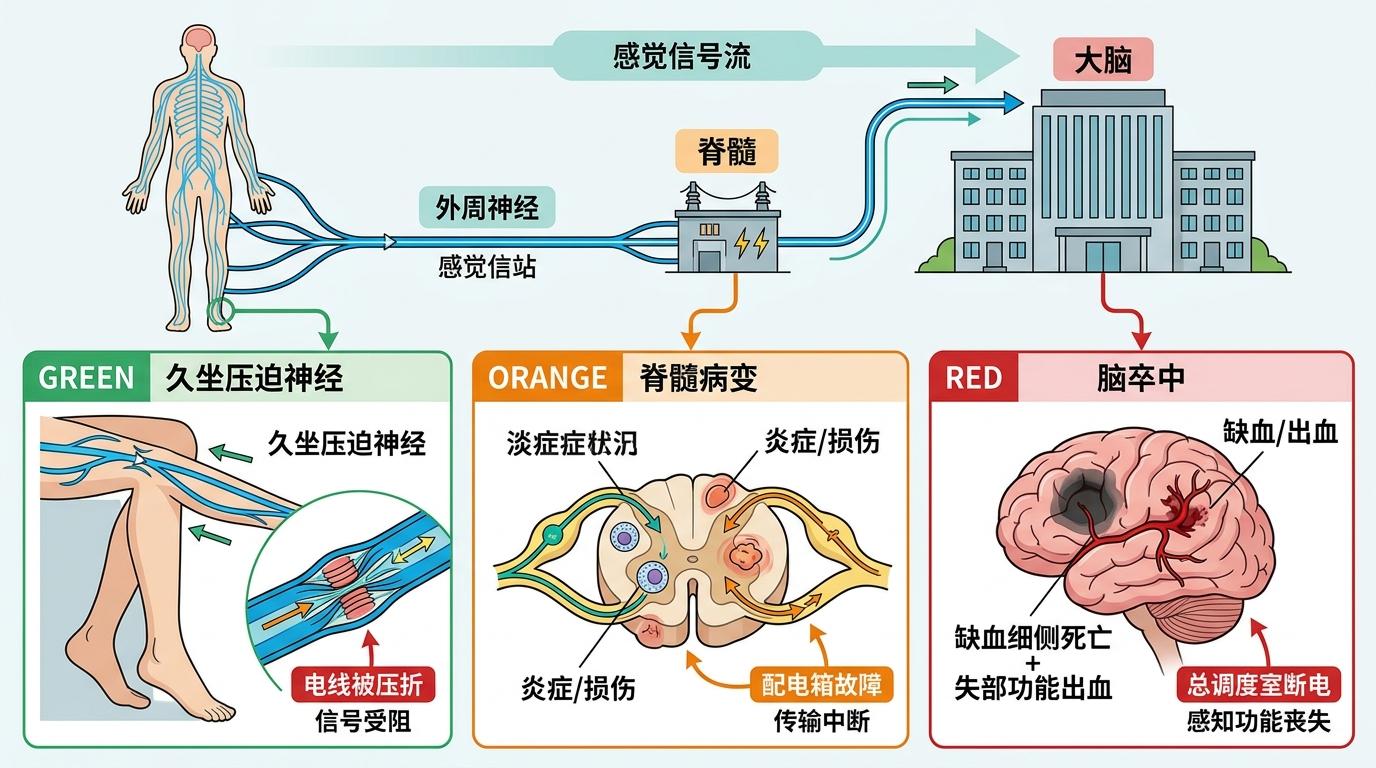
从生理机制上看,麻木分为两种:一种是“感觉减退”,就像戴了厚手套,摸东西没知觉;另一种是“感觉异常”,比如蚂蚁爬、针扎、电击感,这是神经在“错误放电”。生理性麻木通常是局部的、短暂的,比如蹲久了腿麻,解除压迫后几分钟就能恢复——这只是电线被暂时压住了,没断。但如果麻木持续超过30分钟,或者范围不断扩大,比如从手指蔓延到整条胳膊,从单侧脸麻到半侧身体,那很可能是电线断了、配电箱烧了,甚至总调度室出了问题。
更值得关注的是,很多重大疾病的早期,并不会出现明显的疼痛或瘫痪,反而先以麻木为信号。比如脑卒中发作前,约有1/3的患者会出现单侧肢体的麻木;糖尿病神经病变早期,90%的人只有手脚的“手套袜套样”麻木,等到出现疼痛时,神经已经不可逆损伤了。
2025版的专家共识里,明确了四类需要紧急就医的麻木信号,每一种都对应着可能危及生命的疾病:
第一类是“突发的单侧麻木”。如果在几分钟到几小时内,突然出现半侧脸、胳膊或腿麻木,甚至伴随说话不清、视力模糊,那大概率是脑卒中的前兆——这是大脑里的血管堵了或者破了,总调度室的“供电”出了问题。临床数据显示,在发病3小时内接受溶栓治疗的患者,后遗症风险能降低50%以上,但很多人因为觉得“只是麻,不疼”,错过了黄金救治时间。
第二类是“持续加重的麻木”。比如原本只是手指尖麻,一周后蔓延到手腕,还出现了肌肉无力、拿东西不稳,这可能是肿瘤压迫神经的信号。有个22岁的女生,因为持续性的面部麻木和头痛就医,最后确诊为脑干髓母细胞瘤——如果她再晚一个月,肿瘤就会压迫呼吸中枢。
第三类是“对称性的手脚麻木”。就像戴了手套、穿了袜子一样,手脚末端同时出现麻木,这是糖尿病神经病变的典型表现。约50%的糖尿病患者会出现这种症状,而且初期往往没有疼痛,容易被忽视。等到出现溃疡、感染时,已经面临截肢的风险。
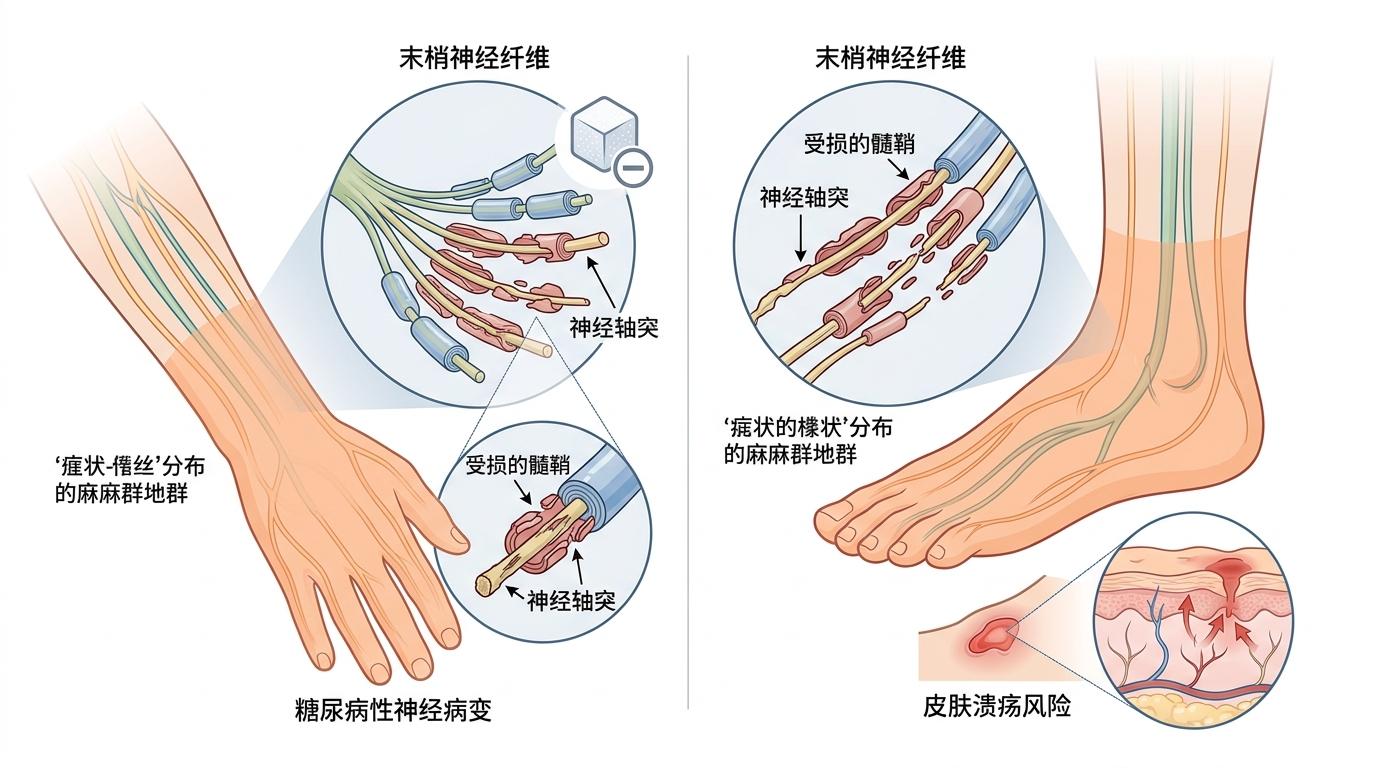
第四类是“伴随其他症状的麻木”。比如麻木同时出现发烧、头痛、脖子硬,可能是脑膜炎;麻木伴随关节疼痛、皮肤红斑,可能是类风湿关节炎或红斑狼疮;麻木伴随尿频、尿急、血压忽高忽低,可能是自主神经病变。这些麻木都不是孤立的症状,而是全身疾病在神经系统的表现。
被忽略的关键在于,很多人把麻木当成了“疲劳的信号”,觉得休息一下就好。但实际上,生理性麻木只会持续几分钟,而病理性麻木会持续存在,甚至越来越严重。如果你的麻木符合以上任何一种情况,别硬扛,立刻去医院做神经系统检查。
面对麻木,医生的诊断逻辑就像“破案”:先通过麻木的部位、持续时间、伴随症状,判断病变在神经通路的哪个环节,再通过血液检查、神经电生理、磁共振等手段锁定病因。比如单侧脸麻伴头痛,可能需要做头颅MRI排除肿瘤;对称性手脚麻,要查血糖、维生素B12水平;持续加重的肢体麻木,要做脊髓MRI排除脊髓压迫。
治疗的核心是“对症下药”:如果是压迫性病变,比如腕管综合征、颈椎病,可能需要手术解除压迫;如果是代谢性疾病,比如糖尿病、维生素B12缺乏,要先控制原发病;如果是炎症性疾病,比如格林-巴利综合征,要进行免疫治疗;如果是脑卒中,要在时间窗内溶栓或取栓。
现在的趋势是多学科协作,比如糖尿病神经病变患者,需要内分泌科控制血糖,神经内科营养神经,康复科做功能训练,心理科缓解焦虑——因为麻木不仅会影响身体功能,还会导致抑郁、失眠,形成恶性循环。有研究显示,接受多学科管理的患者,生活质量评分能提高30%以上。
我们总习惯把“疼痛”当成身体的警报,却常常忽略“麻木”——这种不疼不痒的感觉,反而可能是更危险的信号。它就像一个沉默的“间谍”,悄悄潜伏在神经系统里,直到把整个系统拖垮才暴露。
麻木是身体的“沉默警报”,别等疼了才重视。当你出现不明原因的麻木时,别再揉一揉就过去了,停下来想想:这个症状是不是持续存在?是不是越来越严重?有没有伴随其他不舒服?早发现、早诊断、早治疗,才是对自己最好的负责。毕竟,身体不会无缘无故地“麻”,每一个症状,都是它在向你求救。
点击充电,成为大圆镜下一个视频选题!