
11 天前

11 天前
全球每30秒就有一名糖尿病患者因足溃疡截肢,5年死亡率超过30%——这不是耸人听闻的数字,是晚期糖尿病患者躲不开的噩梦。他们的伤口不仅常年不愈、反复感染,还被钻心的神经痛缠得日夜难安。现有治疗要么只盯着伤口不管痛,要么靠止痛药勉强撑着,效果寥寥。直到复旦大学团队拿出了一块看似普通的凝胶绷带:不用外接电源,靠低强度超声就能同时搞定伤口愈合、感染和神经痛。这背后藏着的,是一套把物理能量、免疫调节和神经调控拧成一股绳的全新逻辑。
这块被命名为BT-dNO@Gel的绷带,本质是个装了「智能开关」的多功能平台——外层是聚乙烯醇和聚乙烯亚胺交联的水凝胶,能像临时皮肤一样贴合复杂创面,隔绝外界刺激;内部藏着纳米钛酸钡压电颗粒和一氧化氮供体,等着超声来唤醒。
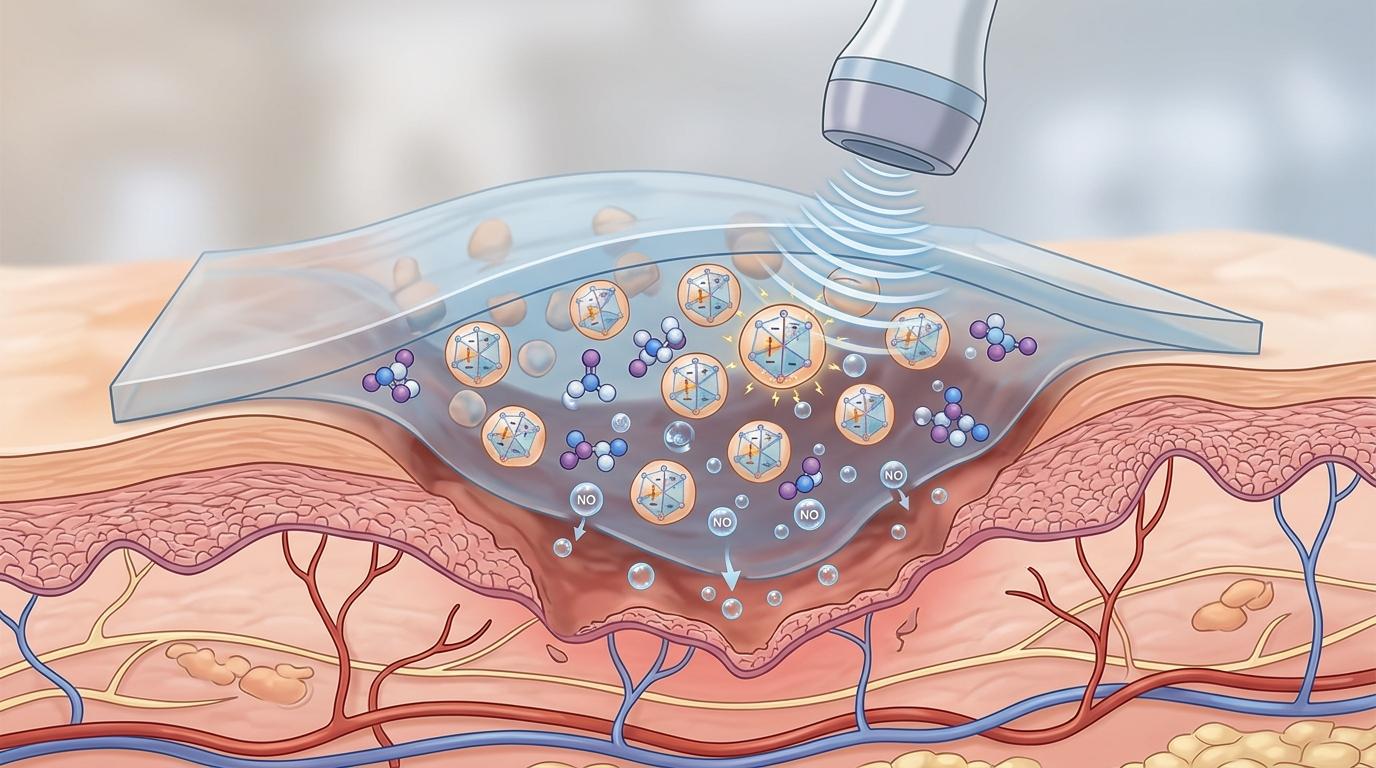
当低强度聚焦超声(LIFU)对准绷带时,第一重魔法启动:压电颗粒把超声的机械能转变成微弱电流,精准「脱敏」伤口处的TRPV1受体——这个受体就是神经痛的「开关」,平时被高温、炎症刺激就会向大脑传递痛觉信号,而压电电流能让它暂时「失灵」,按需缓解疼痛,还不会像辣椒素那样带来灼烧感。
第二重魔法是抗菌:超声激活产生的适量活性氧(ROS),能精准杀死伤口里的金黄色葡萄球菌等病原体,却不会损伤周围正常组织。第三重则是促愈合:超声触发一氧化氮原位释放,同时电流还能刺激感觉神经元释放CGRP神经肽,双重作用下把促炎的M1型巨噬细胞「转化」成抗炎修复的M2型,重新平衡伤口的免疫微环境,让停滞的愈合进程重启。
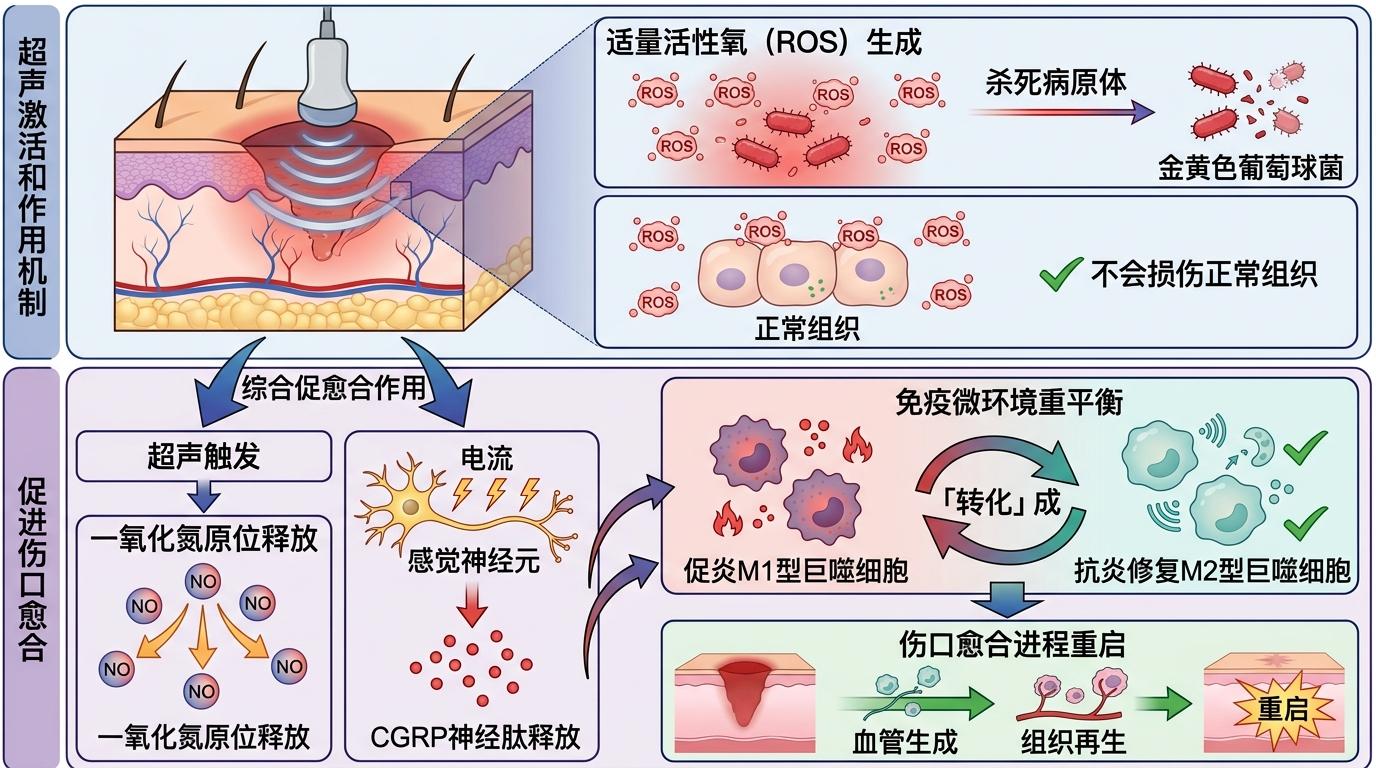
过去治疗糖尿病足溃疡,就像消防员只盯着明火浇水——控血糖、清伤口、用抗生素,却没注意到伤口底下的「乱摊子」:高血糖早已把局部免疫环境搅得一团糟,促炎细胞占了上风,神经也因为长期炎症变得异常敏感。
而这块绷带的核心突破,是把「免疫调节」和「神经调控」捏在了一起。动物实验数据最能说明问题:在糖尿病大鼠模型中,用超声激活绷带的实验组,14天伤口闭合率超过90%,比普通敷料组高出近50%;同时大鼠的机械痛阈和热痛阈明显恢复,神经痛症状大幅减轻。更关键的是,它不是简单地「压制」炎症或疼痛,而是通过神经肽CGRP激活M2巨噬细胞,让伤口自己长出修复的「动力」——这种由神经-免疫联动带来的愈合,才是真正的「长效修复」。
当然,它也有局限:目前的实验还只在雄性大鼠身上完成,长期生物安全性、不同创面的超声参数优化,还有待进一步验证。而且要走到临床,还得解决批量生产的成本问题,毕竟不是每个患者都能负担得起定制化的智能敷料。
要让这块绷带真正走进病房,至少要过三道关。
第一关是材料的长期安全性:纳米钛酸钡颗粒会不会在体内残留?长期超声刺激会不会对深层组织有潜在影响?这些都需要大样本的长期动物实验来验证。第二关是参数的个性化:不同大小、深度的伤口,需要的超声强度、频率肯定不一样,怎么像调音量一样简单操作,让临床医生能快速上手?第三关是成本控制:目前实验室制备的敷料成本不低,要实现量产,得找到更经济的材料和制备工艺。
不过值得期待的是,这套「超声激活压电材料+免疫-神经调控」的逻辑,不止能用来治糖尿病足。比如烧伤、压疮这些难愈性伤口,甚至神经损伤后的疼痛,都可能用类似的思路解决——毕竟只要涉及「免疫紊乱+神经异常」的问题,这套从物理能量到生物反应的调控路径,就有发挥作用的空间。
当我们还在把伤口当成「局部问题」来处理时,科学家已经开始用「系统思维」重新定义治疗。这块小小的凝胶绷带,本质是用物理能量搭了一座桥,让神经和免疫重新对话,让受损的组织自己找回愈合的节奏。
未来的慢性创面治疗,或许不再是「头疼医头脚疼医脚」,而是像调节精密仪器一样,精准拨动身体里的「修复开关」。用物理能量唤醒身体的自愈力,这不仅是糖尿病足患者的希望,更是整个再生医学领域正在靠近的方向。
点击充电,成为大圆镜下一个视频选题!