对抗知识焦虑,从看懂这条开始
App 下载
给疫苗穿件“隐身衣”,守住呼吸道第一道门
隐身衣技术|壳聚糖疫苗颗粒|黏膜免疫|呼吸道病毒|中山大学陈永明团队|新药研发|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
隐身衣技术|壳聚糖疫苗颗粒|黏膜免疫|呼吸道病毒|中山大学陈永明团队|新药研发|医学健康
想象一下:你打了疫苗,体内有了抗体,却还是挡不住病毒从鼻子钻进呼吸道。这不是疫苗没用——是它没守对地方。
全球每年数亿人感染呼吸道病毒,婴幼儿和老人首当其冲。传统肌肉注射疫苗能防重症,却没法在病毒入侵的第一道关卡——呼吸道黏膜上建起防线。黏液层像一张黏糊糊的渔网,把疫苗颗粒死死粘在表面,根本到不了能激活免疫的深层组织;就算侥幸钻过去,黏膜的“免疫耐受”机制也会把疫苗当成“无害过客”,懒得搭理。
中山大学陈永明团队的新研究,就是给疫苗解决了这两个要命的难题。
你可以把呼吸道黏液层想象成一张布满负电荷的粘网,传统的壳聚糖疫苗颗粒带着正电荷,一碰到就像磁铁吸铁块似的粘住,再也动不了。研究团队的解法是:给壳聚糖颗粒包上一层透明质酸——一种本身就在人体里存在的负电荷多糖,相当于给疫苗穿了件“同电荷的隐身衣”。
这层“隐身衣”的妙处在于双阶段运作:首先,负电荷的透明质酸屏蔽了壳聚糖的正电,让疫苗颗粒能顺着黏液的缝隙滑过去,不会被粘网捕获;等穿过黏液层到达上皮细胞附近,黏膜里的酶会慢慢分解掉透明质酸,露出里面的壳聚糖——这时候壳聚糖的正电就派上用场了,它能轻轻打开上皮细胞之间的紧密连接,让疫苗带着抗原顺利进入深层的免疫组织。
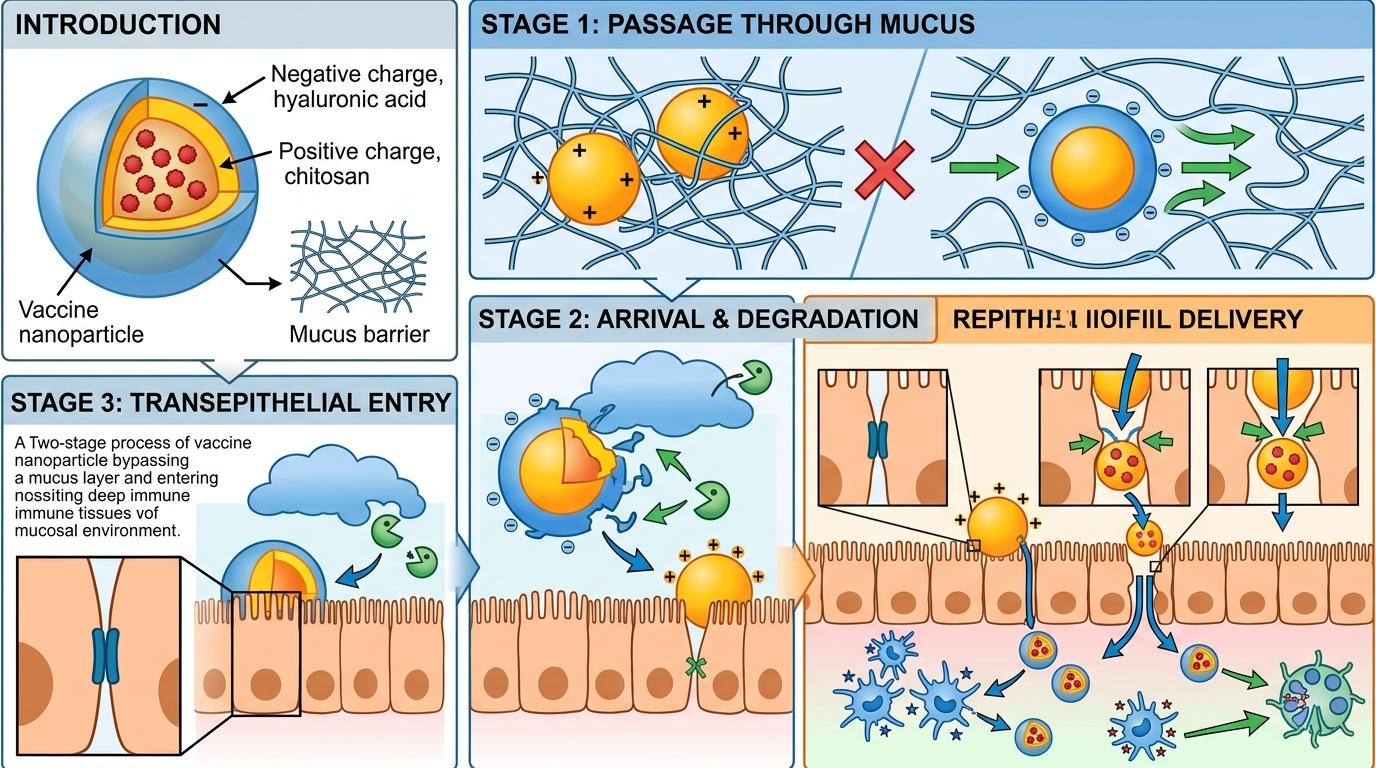
实验数据很直接:和没穿“隐身衣”的疫苗比,穿了的颗粒在呼吸道类器官芯片里的穿透效率翻了好几倍,小鼠鼻黏膜的深层组织里,能检测到的抗原信号多了3倍以上。
就算疫苗穿透了黏液层,还有一个难题:黏膜组织天生爱“偷懒”,为了避免过度炎症,它会对大部分外来物质保持耐受——这也是为什么很多鼻喷疫苗效果不好的原因。
团队测试了三种常用的免疫佐剂,最后选中了2,3-cGAMP——一种能激活细胞内STING通路的小分子。和霍乱毒素B、CpG这些佐剂比,它就像一把精准的钥匙:能绕过黏膜的耐受机制,直接触发树突状细胞的警报,把抗原递送给T细胞和B细胞,同时还能从血液循环里招募更多免疫细胞到鼻相关淋巴组织。
小鼠实验的结果很亮眼:加了2,3-cGAMP的疫苗,诱导出的鼻腔分泌型IgA滴度是其他组的3到5倍,血清IgG滴度也最高;更重要的是,它还诱导出了大量的组织驻留记忆T细胞——这些细胞会长期待在黏膜里,一旦病毒入侵,几分钟内就能启动免疫反应。
当用RSV病毒攻击小鼠时,接种了这种疫苗的小鼠,肺部和鼻腔的病毒载量下降了90%以上,黏膜损伤几乎可以忽略不计。
这种纳米疫苗的优势很明显:鼻内给药不用打针,老人小孩都能轻松接受;既能激活黏膜的第一道防线,又能激发系统性免疫,相当于给呼吸道织了两层防护网;而且它是模块化设计,换个抗原就能对付流感、新冠等其他呼吸道病毒。
但它也不是完美的。比如,黏膜的个体差异很大,有的人黏液更稠,有的人黏膜耐受程度更高,疫苗的效果可能会打折扣;纳米颗粒的规模化生产也需要解决批次一致性的问题,毕竟颗粒的大小、电荷差一点点,效果就差很多;还有安全性——鼻腔离大脑很近,必须严格验证疫苗不会引发神经系统的副作用。
目前团队已经在推进灵长类动物实验,离临床研究还有一段路,但至少给黏膜疫苗的研发指了一条切实可行的方向。
我们总说疫苗是“健康的铠甲”,但传统的铠甲只护住了躯干,却给呼吸道这个“城门”留了缝隙。陈永明团队的研究,就是给铠甲补上了护面罩——不是靠更厚的防护,而是靠更聪明的设计:先骗过黏液的“巡逻队”,再突破上皮的“城门”,最后叫醒沉睡的“免疫士兵”。
疫苗的终极目标,从来不是只防重症,而是让病毒根本进不来。 这种给疫苗穿“隐身衣”的思路,或许就是未来守住呼吸道第一道门的关键。毕竟,最好的防御,是在敌人刚摸到城墙时,就把它拦在门外。