对抗知识焦虑,从看懂这条开始
App 下载
感冒拖出40小时停跳,他靠这套系统活了
电除颤|室性心律失常|张先生|体外生命支持系统|暴发性心肌炎|心脑血管疾病|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
电除颤|室性心律失常|张先生|体外生命支持系统|暴发性心肌炎|心脑血管疾病|医学健康
40岁的张先生醒来时,只记得自己之前得了场普通感冒。他不知道的是,自己的心脏已经“罢工”了40多个小时——不是心电图成直线的完全停跳,而是像一团乱麻似的持续室颤,连电除颤近10次都没能拉回有效心跳。靠着一根从血管连到体外的“生命管道”,一群医生跟死神拉锯了两天两夜,最终让这颗已经“累瘫”的心脏重新跳了起来。没人能想到,一场看似普通的感冒,会把人推到生死边缘;更没人能想到,这套被称为“救命神器”的设备,能在心脏彻底停摆时,硬生生给生命续出了翻盘的机会。
你可能听过心肌炎,但未必知道“暴发性心肌炎”——这是心肌炎里的“急重症天花板”。它就像一颗藏在身体里的定时炸弹,早期症状跟普通感冒几乎没差:发热、乏力、有点胸闷,甚至可能只是轻微的喉咙痛。但一旦触发,它会在数小时到数天内,让心肌被炎症细胞“攻陷”,引发“细胞因子风暴”——就像免疫系统在心脏里发起了一场无差别攻击,把心肌细胞搅得一塌糊涂。
张先生就是如此。当地医院最初按胸痛常规流程排查心梗,还没做完检查,他就突发室颤。这种状态下,心脏看似在跳,实则是毫无规律的“抖动”,根本没法把血泵到全身——跟完全停跳没区别。数据显示,暴发性心肌炎的急性期死亡率曾高达45%—55.6%,即使用上最先进的支持设备,院内心脏骤停患者的病死率仍在65.9%—86.4%之间。它的可怕之处在于:前期伪装成感冒,一旦发作,就是致命一击。
张先生能活下来,首先要归功于ECMO——体外膜肺氧合,简单说就是“人工心肺”。它会从静脉把血抽出来,在体外完成氧合,再泵回动脉,代替心脏和肺完成“供血供氧”的工作。但光有ECMO还不够:张先生的心脏已经累到连瓣膜都打不开,左心室里的血越积越多,随时可能形成血栓,到时候就算ECMO能维持循环,心脏也可能彻底报废。
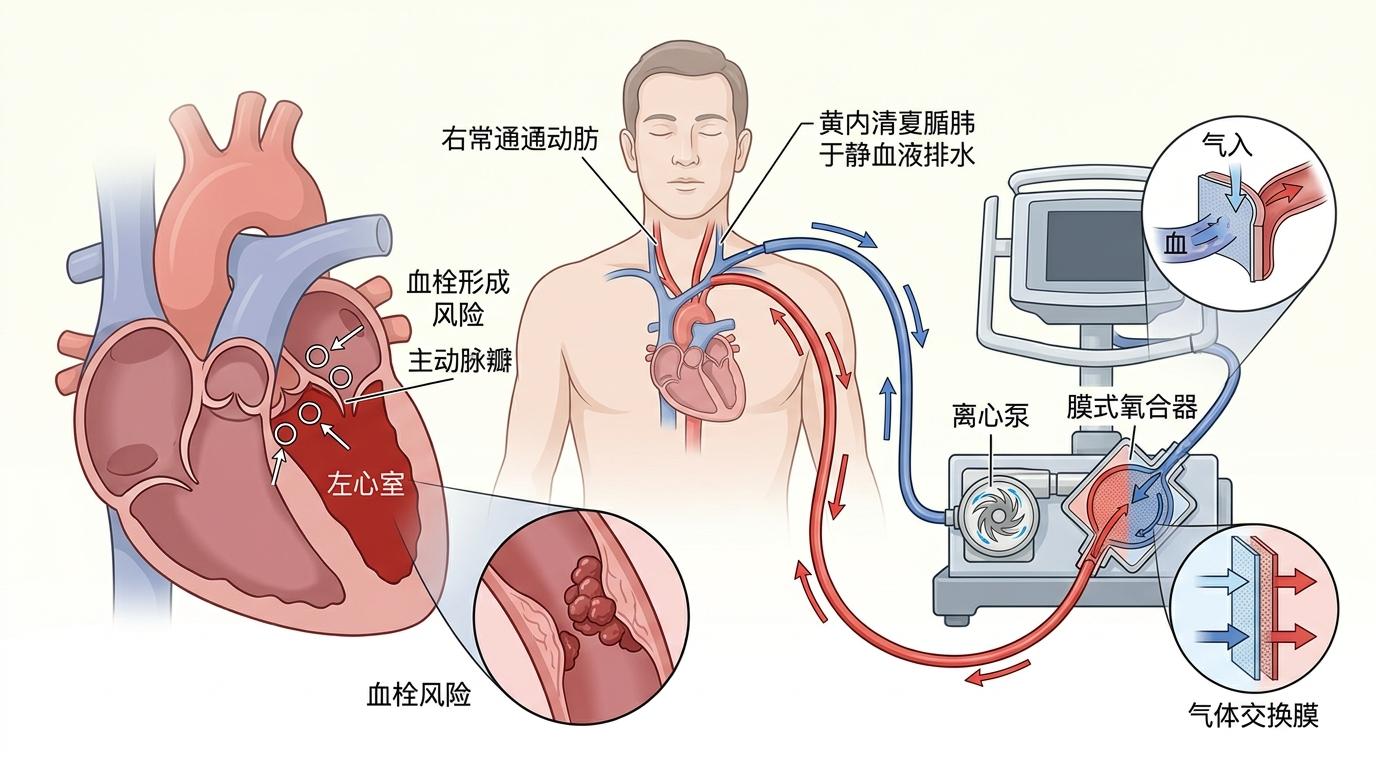
这时候,另一套设备IABP(主动脉内球囊反搏)补上了关键一环——它像一个装在主动脉里的“辅助泵”,心脏舒张时充气,给心肌多供点血;心脏收缩时放气,帮心脏减轻泵血的负担。就像给一辆抛锚的车,先接上外接电源维持全车供电,再给发动机连上一个临时辅助动力,让它能喘口气慢慢修复。
浙大二院的团队就靠着这两套设备的组合,硬生生撑了40多个小时。他们没敢停:大半夜在工作群里盯着监护仪的波形调参数,反复调整药物剂量,就为了给那颗“罢工”的心脏争取每一分钟的修复时间。而暴发性心肌炎的特殊之处就在于,它虽然凶险,但只要撑过最危重的阶段,心肌有机会自我修复——这不是奇迹,是医学给生命留的那扇窗。
张先生的康复,从来不是某一个医生或某一台设备的功劳。从急诊团队第一时间接手,到心内科做冠脉造影排除心梗,再到病理科通过心肌活检确诊暴发性心肌炎,最后康复科早早介入帮他恢复体能——这是一张由急诊、心内、重症、康复、影像、病理等多个科室织成的网。
这套“多学科序贯救治”的链条,每一环都不能掉链子:急诊要在几分钟内判断出“这不是普通心梗”,快速启动ECMO;心内科要精准找到病因,不能耽误治疗时机;重症团队要盯着一堆监护数据,平衡好抗凝、抗感染、心肌保护的度;甚至连康复科的早期介入,都能避免患者因为长期卧床留下神经或体能后遗症。
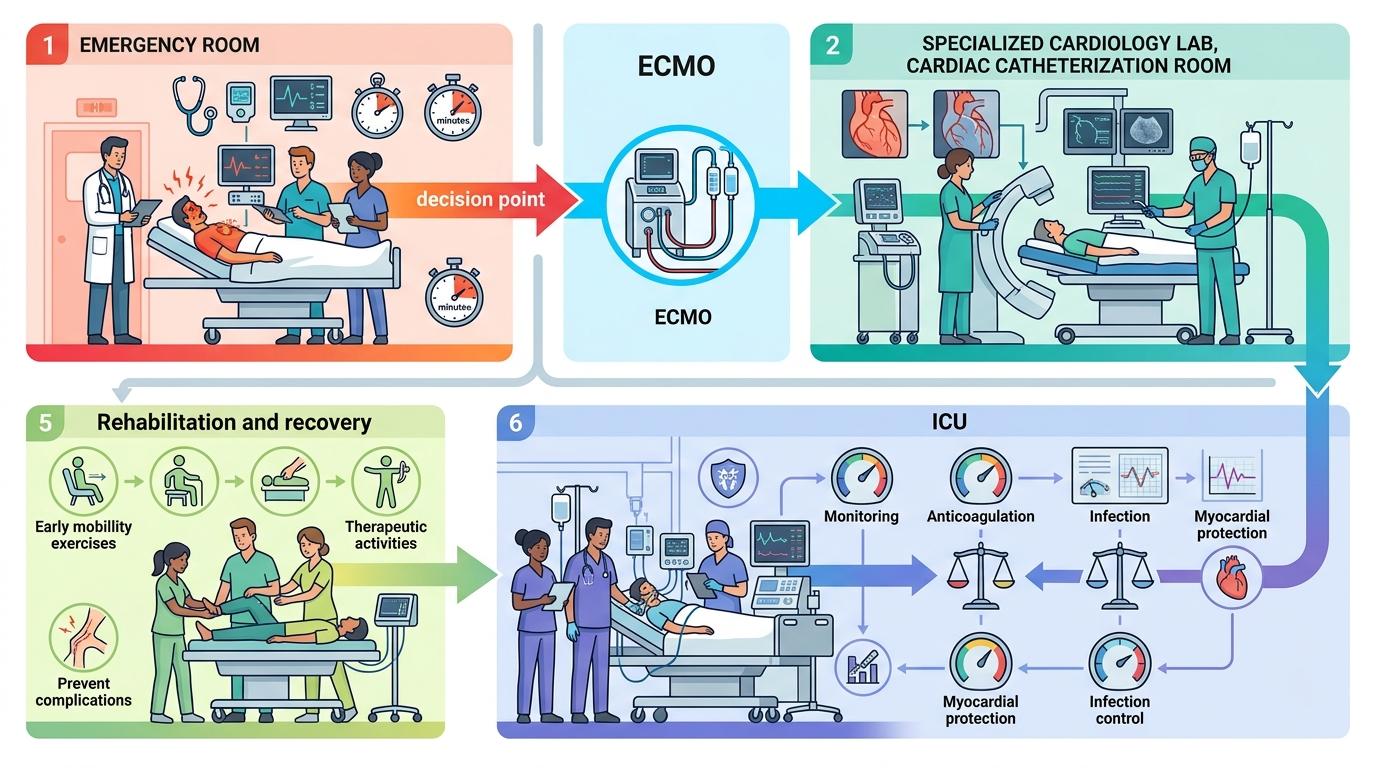
浙大二院作为国家级ECMO培训基地,已经把这套流程打磨成了“教科书级别”:从设备的快速启动,到多学科团队的无缝对接,再到患者从抢救到康复的全流程管理,每一步都有标准,但又能根据患者的情况灵活调整。这背后不是某个人的“医术高明”,而是整个体系的力量——就像一场精密的接力赛,每个人都跑好自己的那一棒,才能把患者从死神手里抢回来。
张先生出院那天,特意给医生送了锦旗。他可能到现在都没法完全理解,自己是怎么从一场感冒里捡回一条命的。但对医学来说,这不是奇迹,是技术、团队和体系共同作用的结果:是ECMO给生命“续了命”,是多学科团队给心脏“赢了时间”,更是整个救治链条的每一环,都踩准了节奏。
我们总说医学是“有时去治愈,常常去帮助,总是去安慰”,但在暴发性心肌炎这样的生死关头,治愈的底气,来自于每一个技术细节的打磨,每一次团队协作的默契,和一套能把患者从“鬼门关”拉回来的成熟体系。感冒不是小事,生命从来都等不起。