对抗知识焦虑,从看懂这条开始
App 下载
每6个年轻癌症幸存者,就有1人要面对二次癌
阿尔伯塔省研究|肺结节恶性病变|放疗化疗|第二原发癌|年轻癌症幸存者|肿瘤学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
阿尔伯塔省研究|肺结节恶性病变|放疗化疗|第二原发癌|年轻癌症幸存者|肿瘤学|医学健康
当28岁的林晓在2018年拿到乳腺癌治愈的诊断书时,她以为人生终于能重启了。她辞掉高压工作,开始规律健身,甚至计划着30岁生日去看极光。但今年春天,体检报告上的“肺结节恶性病变”把她拽回了医院——这不是旧癌症的复发,而是全新的第二种原发癌。
林晓的遭遇不是个例。加拿大阿尔伯塔省一项跟踪30年的研究显示,15-39岁确诊癌症的幸存者,后续患上全新原发癌的风险是普通人的2.2倍;哪怕熬过了5年“临床治愈”期,每6个人里还是会有1人在30年内遭遇第二次抗癌战役。为什么熬过了第一次癌症,身体却还藏着另一个定时炸弹?
你可以把放疗比作精准轰炸——用高能射线集中杀死癌细胞,但炸弹的冲击波也会波及周围的正常细胞。这些被射线扫过的细胞,DNA会出现断裂、错位,就像一本被撕烂又勉强粘好的书,虽然暂时能读,却埋下了错字连篇的隐患。
放疗诱发的二次癌有自己的“时间表”:血液系统肿瘤通常在5-10年内出现,实体肿瘤则可能潜伏10年甚至60年。加拿大的研究里,接受过胸部放疗的霍奇金淋巴瘤幸存者,后续患乳腺癌的风险比普通人高得多,而且发病年龄比一般女性提前了14年。
化疗的原理是用毒药毒死快速分裂的细胞,可它分不清癌细胞和肠道黏膜、毛囊这些正常的活跃细胞。更麻烦的是,像烷化剂这类化疗药会直接破坏DNA结构,就像在细胞的基因密码里乱涂乱画。如果这些受损细胞没有被免疫系统及时清除,就可能在多年后突变成为新的癌细胞。
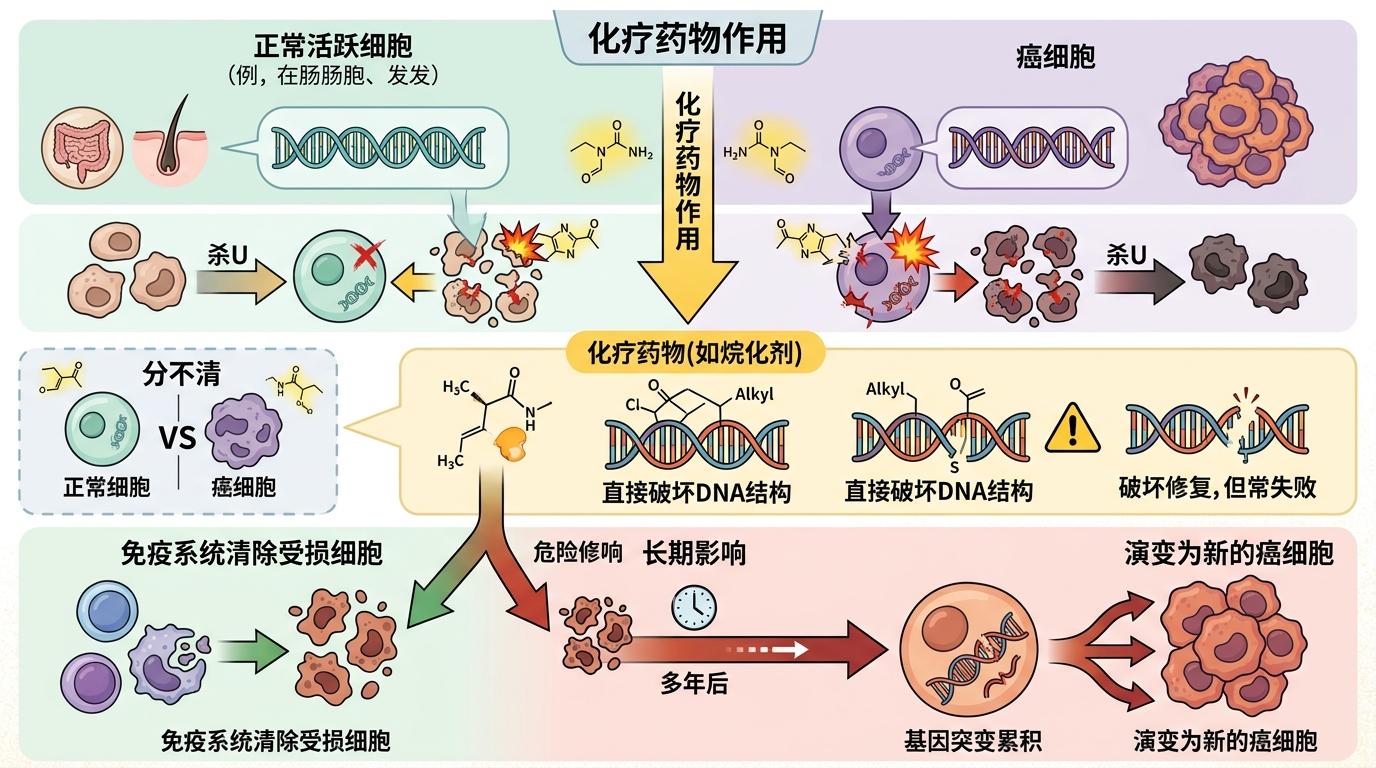
但真实的机制比这更复杂:放化疗还会让体内的癌症干细胞进入“休眠”状态,它们就像躲在堡垒里的敌人,躲过治疗后慢慢苏醒;同时治疗会削弱免疫系统,让原本能被清除的异常细胞有机会发展成肿瘤。
不是所有癌症幸存者都面临一样的风险。加拿大的研究画出了一张清晰的“风险地图”:口腔、唇和咽部癌症幸存者是最高危群体,30年内患上二次癌的概率接近29%;乳腺癌、结肠癌和霍奇金淋巴瘤幸存者紧随其后,概率都超过了22%。
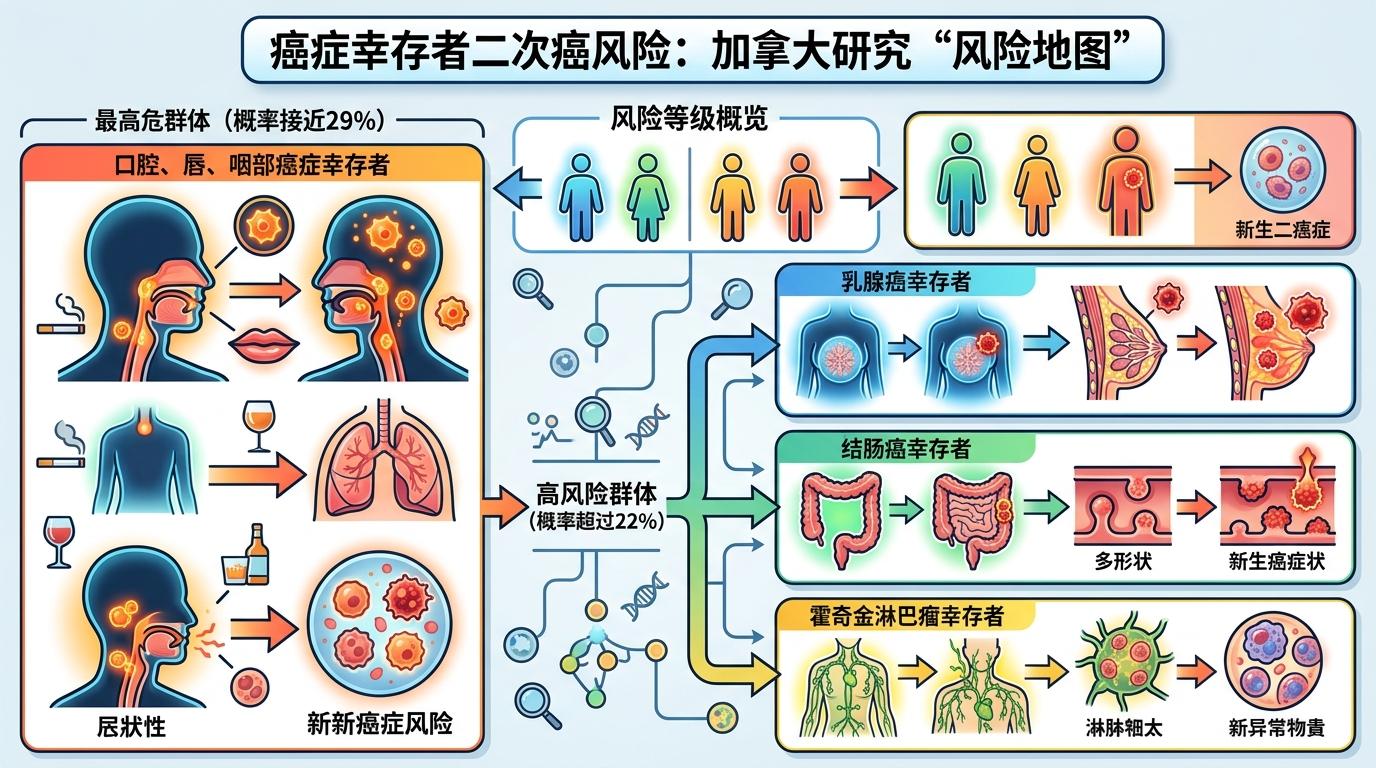
急性淋巴细胞白血病幸存者的相对风险最惊人——是普通人的4.5倍。而乳腺癌幸存者的绝对负担最重,每1万人里每年会多出85.8例二次癌。更值得警惕的是,这些二次癌的发病年龄比普通人早得多:加拿大女性患乳腺癌的中位年龄是62岁,但年轻乳腺癌幸存者患上二次乳腺癌的中位年龄只有48岁,提前了整整14年。
还有些隐藏的风险因素容易被忽略:男性幸存者的相对风险比女性高,但因为男性整体患癌的基线概率低,所以绝对新增病例数和女性差不多;初次确诊时年龄越大,后续患癌的相对风险越低,但实际发病的人数反而更多;而接受过放疗的幸存者,二次癌风险比只接受化疗的人高出一截,尤其是胸部放疗,会同时拉高乳腺癌和肺癌的风险。
面对二次癌风险,幸存者不是只能被动等待。现在的防控思路已经从“统一随访”转向“精准管理”,核心就是根据每个人的风险分层,制定个性化的方案。
第一步是做精准的风险评估:通过基因检测看看有没有携带BRCA、TP53这类癌症易感基因,这些基因就像身体里的“坏种子”,会让患癌风险大幅升高;再结合初次治疗的方案——比如接受过胸部放疗的女性,就要把乳腺癌筛查的时间提前到治疗后8年或者40岁,用乳腺MRI代替普通钼靶,提高早期发现的概率。
第二步是主动管理生活方式:吸烟会让霍奇金淋巴瘤幸存者患肺癌的风险翻倍,戒烟能把这个风险降低一半;肥胖会让乳腺癌幸存者的二次癌风险升高,把体重控制在正常范围,相当于给身体加了一层防护罩。美国癌症协会的研究显示,健康饮食、规律运动、不吸烟不喝酒,能让癌症幸存者的二次癌风险降低30%以上。
第三步是优化随访方案:现在很多指南还在沿用“一刀切”的随访频率,但实际上应该根据风险调整——高危人群每3个月就要复查一次,低危人群可以半年甚至一年查一次。加拿大已经开始推广“幸存者护理计划”,把每个患者的治疗史、基因情况、生活习惯整合起来,制定专属的随访清单。
林晓现在正在接受靶向治疗,因为发现得早,治疗效果比第一次好很多。她现在不再执着于“治愈”这个词,而是把每一天都当成和身体的和解——规律吃药,每周爬两次山,甚至重新开始写旅行博客。
癌症幸存者的人生,从来不是从“治愈”那一刻就画上句号的。我们需要重新定义“抗癌成功”:它不是一劳永逸的胜利,而是学会和身体的“隐形伤口”共处,用科学的方法把风险降到最低。
抗癌不是一场战役,而是一生的健康管理。 那些熬过第一次癌症的人,值得用更细致的守护,赢得第二次、第三次的人生。