
6 天前

6 天前
2021年新冠疫苗全球铺开时,一组数字刺得人眼疼:高收入国家的接种率已经突破70%,而非洲的平均接种率还不到1%。不是疫苗不够,是那些需要超低温冷链保存的mRNA疫苗,根本到不了缺电少冰箱的偏远村落。麻省理工学院的Ana Jaklenec和Robert Langer团队,花了数年时间拆解这个难题——他们要搞清楚,从实验室的DNA模板到胳膊上的一针疫苗,到底是哪些环节把中低收入国家挡在了门外,又该怎么把这些门槛拆了。
你可以把mRNA疫苗的生产想象成一条精密的流水线:先从DNA模板“复印”出mRNA,再把脆弱的mRNA装进脂质纳米粒(LNP)这个“保护壳”里,最后还要经过冻干、包装、冷链运输才能送到接种点。但每一步都藏着门槛。
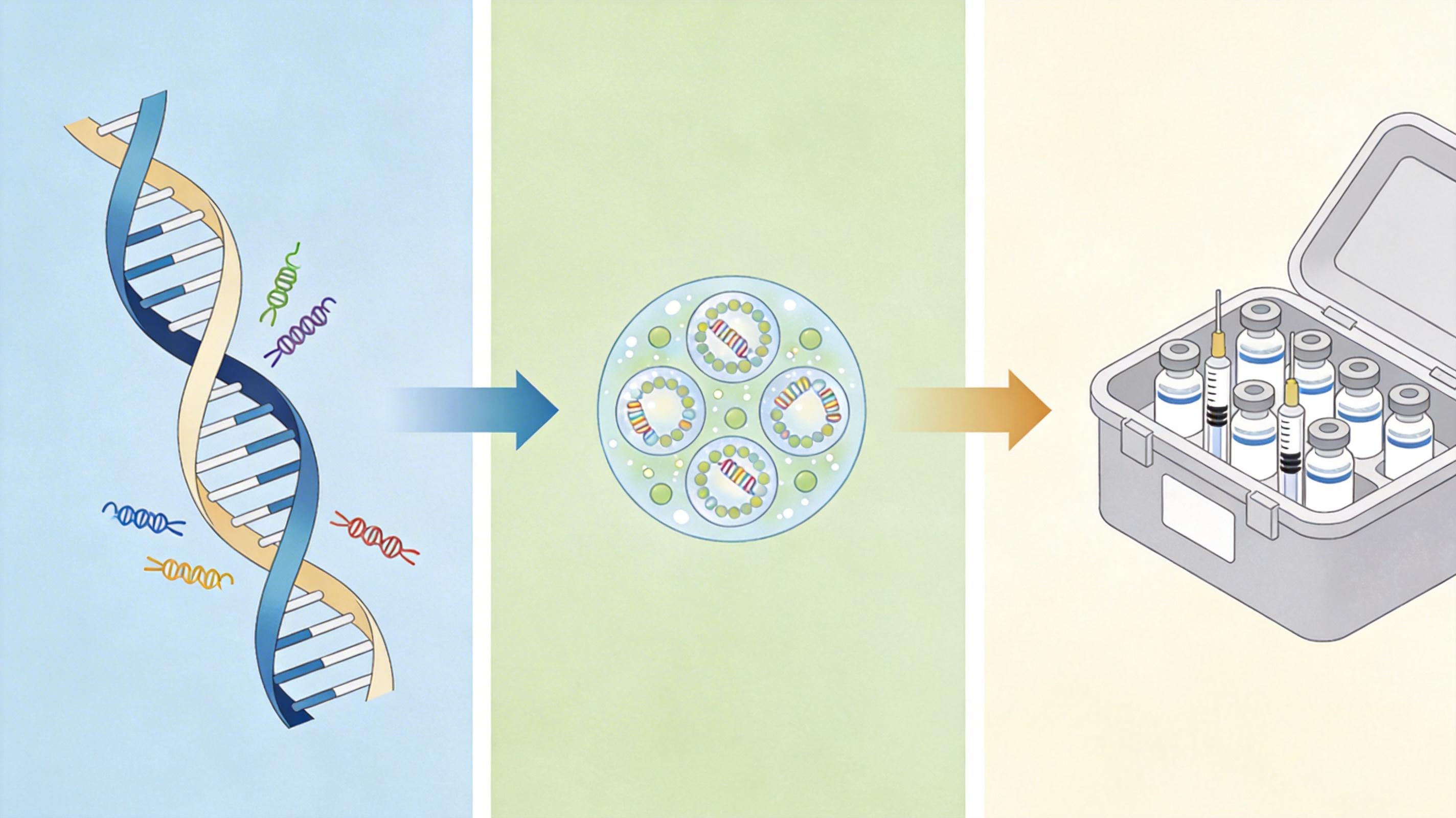
比如LNP这个“保护壳”,它是目前能把mRNA安全送进细胞的最好载体,可生产它不仅要依赖微流控这类高端设备,核心的离子化脂质原料也被少数几家企业垄断。中低收入国家连原料都买不到,更别说自己生产。而mRNA本身又像个娇贵的“玻璃娃娃”,一遇高温就降解,传统疫苗的普通冷链根本扛不住,必须用-20℃甚至-80℃的超低温设备——这在缺电的地区,基本等于天方夜谭。
还有生产端的问题:体外转录时会产生双链RNA这类副产物,必须用复杂的纯化工艺去除,这不仅拉高了成本,还需要专业的生物信息学团队来优化mRNA序列。这些资源,恰恰是很多国家最缺的。
既然找到了堵点,科学家们的破局思路也很直接:哪里卡壳就改哪里。
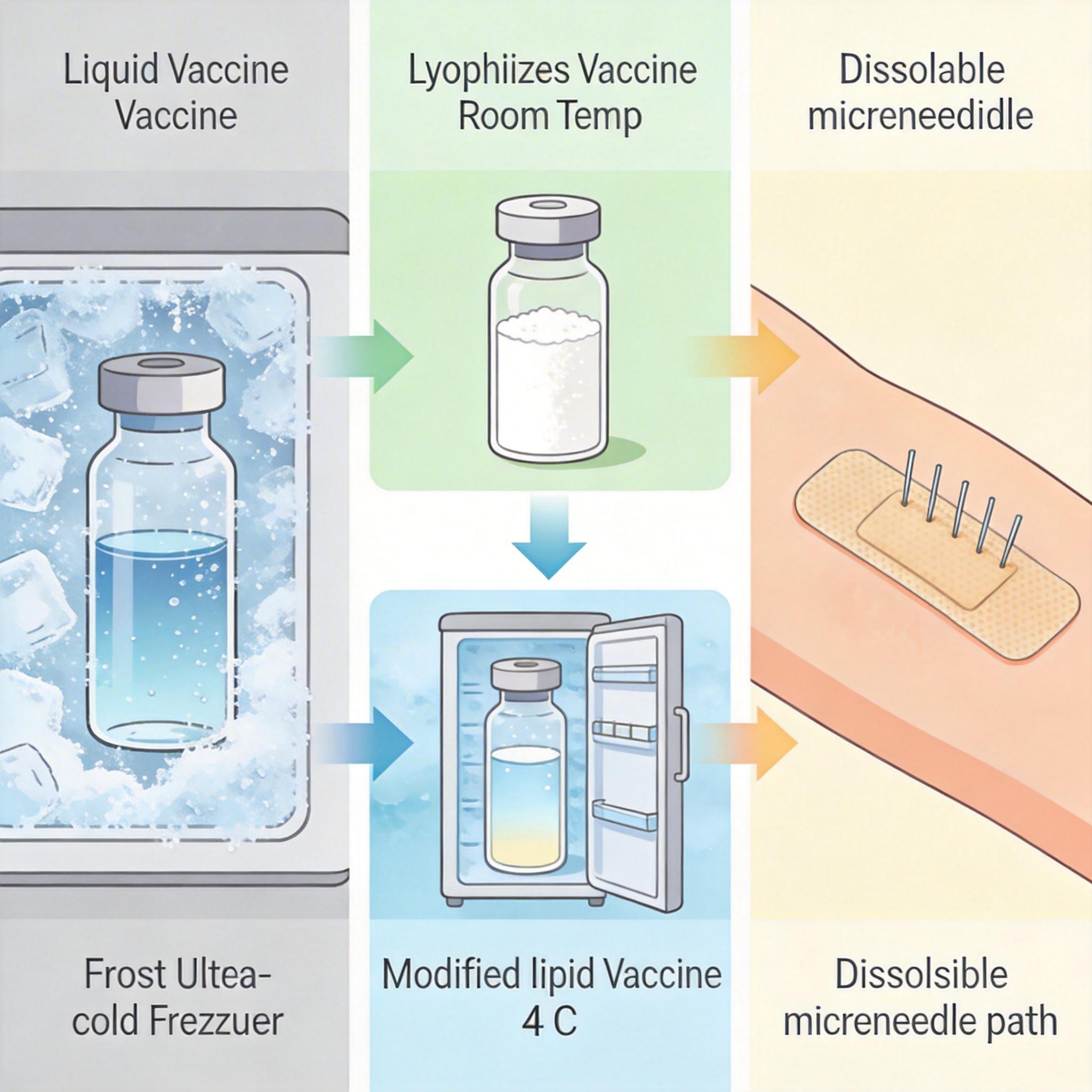
最紧迫的是解决冷链依赖。冻干技术是目前最成熟的方案——把疫苗里的水分抽干,做成粉末,就能在25℃的常温下保存半年以上。MIT团队还在优化脂质结构,他们把传统的线性叔胺改成环状的哌啶基团,减少了脂质氧化产生的杂质,让液态疫苗在4℃下能稳定存放5个月,不用再依赖超低温冰箱。还有微针贴片,把疫苗做成像创可贴一样的贴片,贴在皮肤上就能自行溶解,不仅不用专业医护人员,还能在室温下稳定保存,简直是为偏远地区量身定做的。
AI也成了重要帮手。以前优化mRNA序列要靠反复试错,现在用机器学习模型,能直接预测哪种序列既稳定又能高效表达抗原,把研发周期从几个月压缩到几周。就连LNP的设计也能交给AI,它能筛选出更便宜、更稳定的脂质组合,降低生产成本。
更关键的是本地化生产。WHO推动的mRNA技术转移计划,以南非的Afrigen为枢纽,把生产技术教给15个中低收入国家的企业。模块化的生产车间像搭积木一样,几个月就能建起来,不用花几年时间建大型工厂。
但这些突破,还没到能松口气的时候。
比如冻干技术,虽然能解决储存问题,但复溶的时候如果操作不当,LNP的结构可能被破坏,影响疫苗效果。而微针贴片的产能还很低,目前原型机48小时只能生产100个贴片,要满足大规模接种的需求,还得优化生产工艺。
更现实的是成本。就算技术再先进,要是疫苗价格降不下来,中低收入国家还是买不起。现在一剂mRNA疫苗的成本大概是几美元,要是能把LNP的原料换成更便宜的聚合物,或者用自我扩增RNA(saRNA)降低剂量,成本才能压到一美元以内。
还有监管和信任的问题。不同国家的疫苗审批标准不一样,一款疫苗要在全球流通,得反复做临床试验,这不仅耗时还耗钱。而有些地区的疫苗犹豫,不是因为冷链不够,是因为信息不对称——要让大家愿意打,还得靠社区科普和透明的监管。
mRNA疫苗的出现,本来是给全球公共卫生带来了一次“弯道超车”的机会——它能快速研发、快速生产,应对突发疫情。但从实验室的突破到真正惠及每一个人,中间隔着的不只是技术,还有公平。
现在的这些尝试,从冻干疫苗到微针贴片,从AI设计到本地化生产,本质上都是在把mRNA疫苗从“少数国家的奢侈品”,变成“全球共享的公共产品”。毕竟,全球健康共同体不是一句空话,它需要的是把每一道看不见的墙都拆掉,让疫苗能走到每一个需要它的角落。
技术的终极目标,是让所有人都能受益。
点击充电,成为大圆镜下一个视频选题!