
1 个月前

1 个月前
你可能从没听说过幽门螺杆菌,但全球每2个人里就有1个是它的携带者。这种躲在胃酸里的细菌,是胃炎、胃溃疡甚至胃癌的幕后推手——90%的肠型胃癌都和它的慢性感染脱不了干系。过去30年里,甲硝唑是治它的主力药之一,但如今这药越来越不管用:根除率从90%跌到了60%,医生只能不断加量,结果把病人的肠道菌群搅得一塌糊涂,恶心、腹泻成了家常便饭。更离谱的是,用了50年,科学家居然一直没搞清楚这药到底是怎么杀死细菌的。直到最近,慕尼黑工业大学的团队捅破了这层窗户纸,还顺手把甲硝唑改造成了药效翻60倍的新家伙。
之前大家只知道,甲硝唑是个“前药”——进到幽门螺杆菌的低氧地盘里,才会被还原成暴躁的自由基,到处搞破坏,把细菌的DNA炸得稀碎。但慕尼黑的团队用一种叫“活性蛋白谱”的技术,给甲硝唑贴了个荧光标签,跟着它在细菌里逛了一圈,才发现事情远不止这么简单。
这药根本是个“战术大师”:一边派自由基制造氧化应激,把细菌的DNA和蛋白搅得一团糟;一边悄悄盯上了细菌的两个“救命恩人”——HpGroEL和HpTpx。HpGroEL是细菌的“蛋白维修工”,专门把被自由基搞坏的蛋白重新拼好;HpTpx更厉害,是细菌的“抗氧化盾牌”,能清除掉胃里的有毒过氧化物,还能给DNA挡子弹。
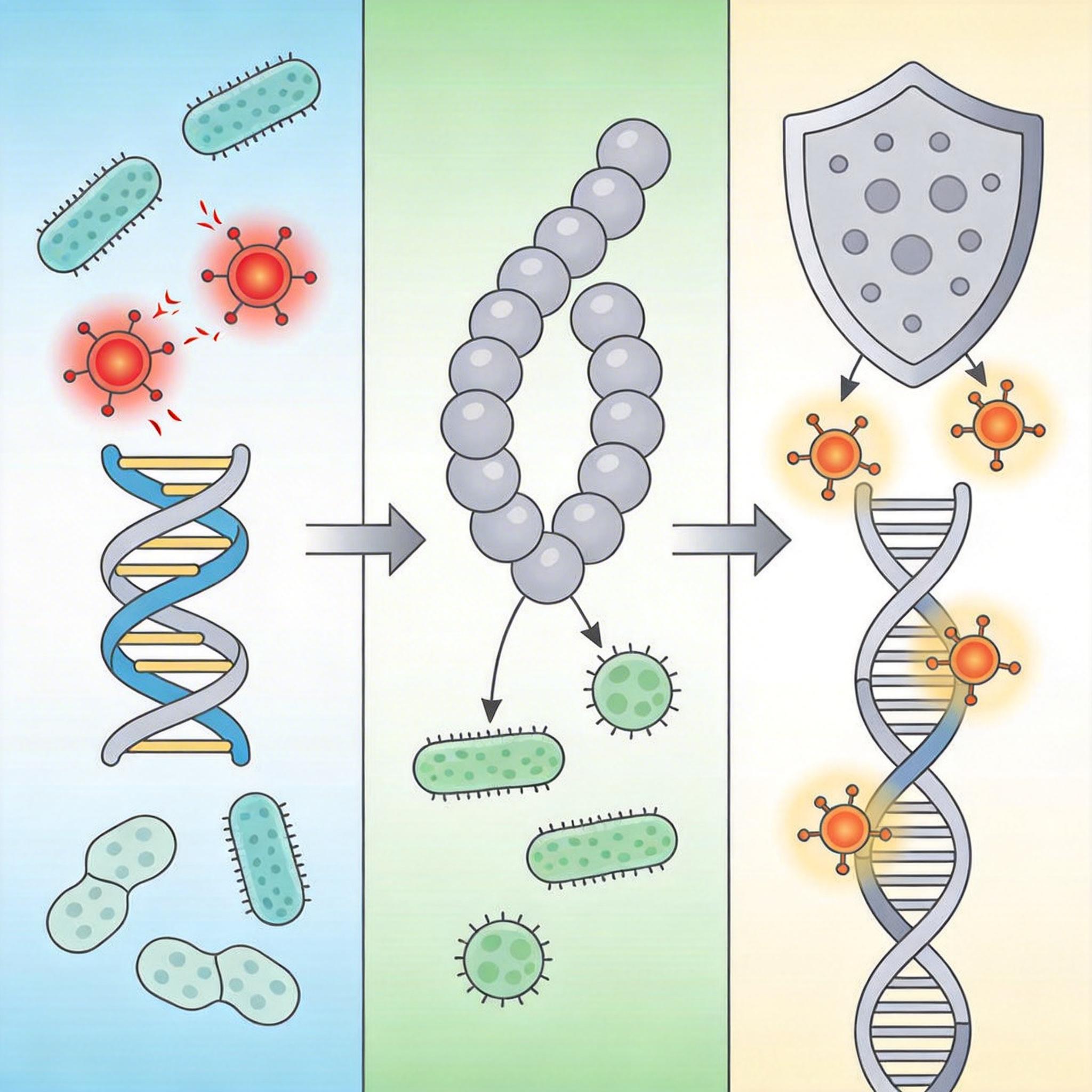
甲硝唑会直接和这两个蛋白死死绑在一起,让它们彻底罢工。相当于先给细菌扔了颗炸弹,还顺便把它的急救队和防弹衣全没收了。这就是它的双重打击:制造伤害,再堵死修复的路。
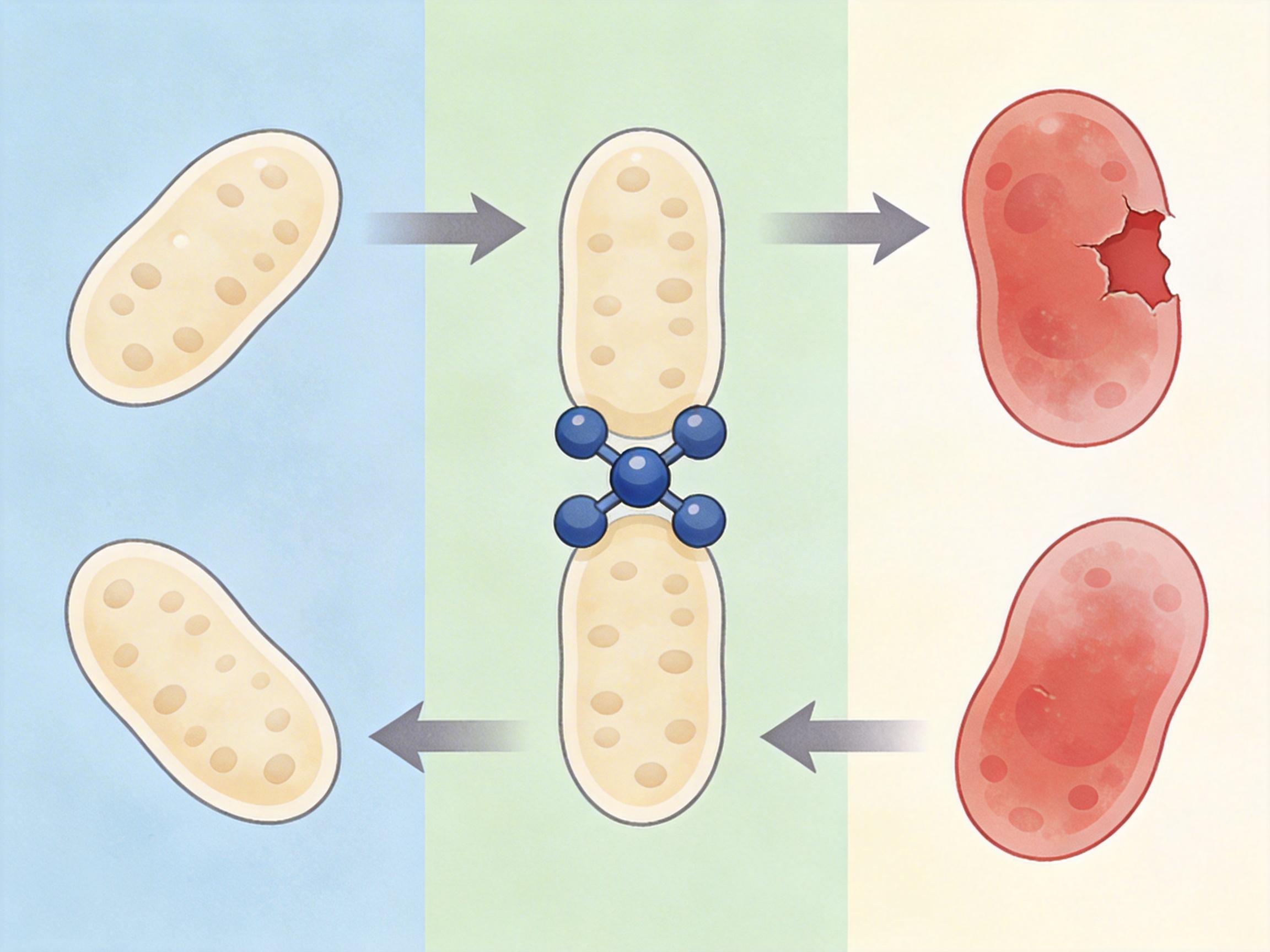
搞懂了套路,改造起来就有方向了。研究团队把目光盯在了甲硝唑的咪唑环上——就在这上面加了个小小的醚基侧链,一批新的甲硝唑醚类衍生物就诞生了。
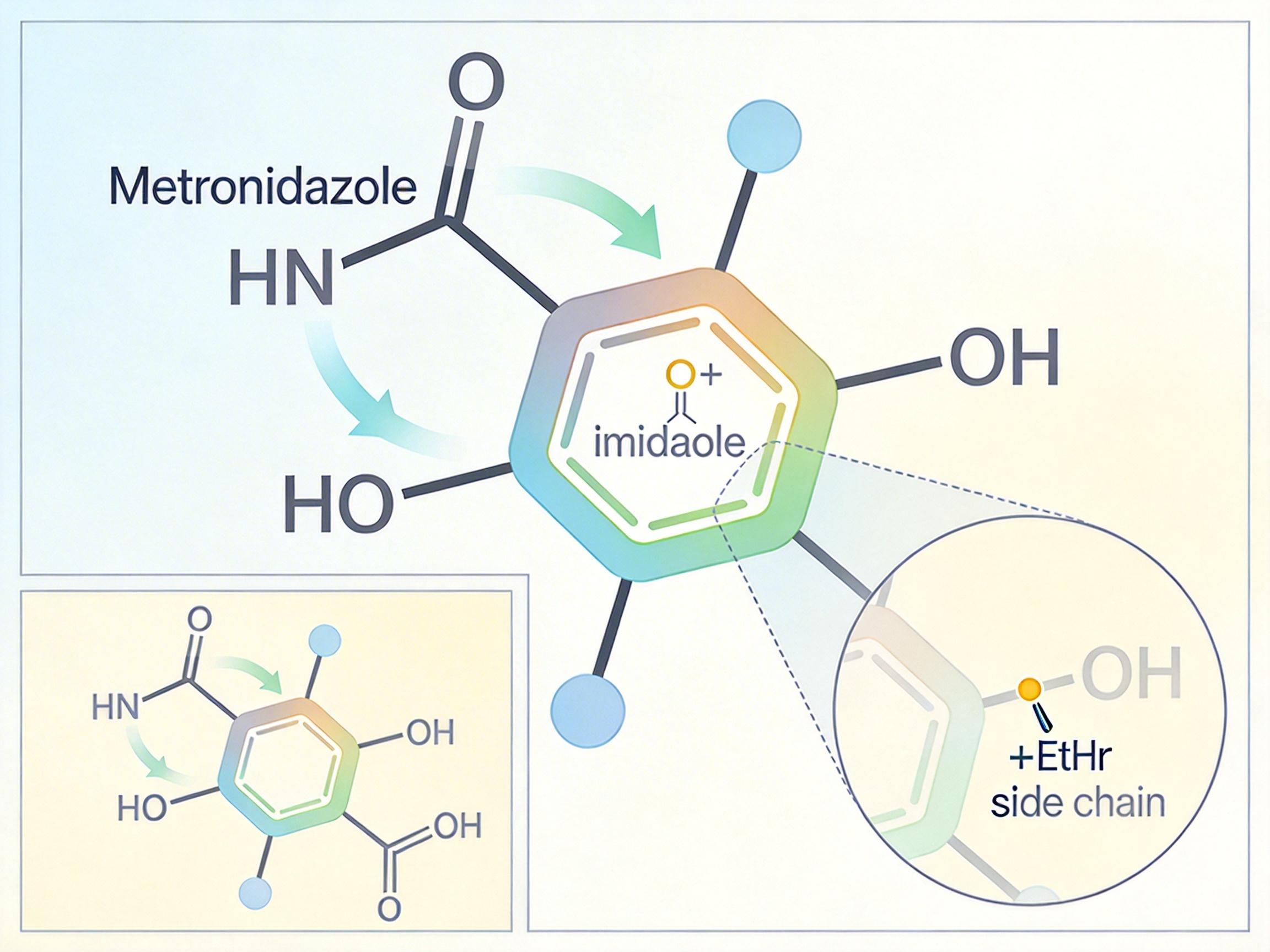
别小看这一点点改动,效果简直是天差地别:最厉害的Metro-P3,最低抑菌浓度只有195nM,而原来的甲硝唑是12.5μM——算下来药效整整提升了60倍。更关键的是,这些新衍生物专门盯着HpTpx下死手:代表性的MF-03和HpTpx的结合力比原药强15倍,能把细菌的抗氧化盾牌焊得死死的,而对HpGroEL的作用还和原来一样,刚好维持了“双重打击”的节奏。
在感染幽门螺杆菌的小鼠身上,新衍生物MF-01只需要每天0.3毫克/公斤的剂量,和克拉霉素、奥美拉唑联用,就能100%把细菌赶尽杀绝。而原来的甲硝唑,要用到近50倍的剂量才管用。更让人放心的是,低剂量的新衍生物几乎不会破坏小鼠的肠道菌群,那些恶心、腹泻的副作用,自然也没了踪影。
当然,这还不是完美的解决方案。首先,这些新衍生物还没进人体临床试验,动物身上的好效果能不能复制到人身上,还得打个问号——毕竟人和小鼠的肠胃环境、代谢能力都不一样。
其次,幽门螺杆菌的耐药性就像个打不死的小强。虽然新衍生物让细菌耐药的概率低到了2.01×10⁻¹¹以下,但谁也不敢保证它不会进化出对付新药物的新本事。而且,现在的研究只针对了甲硝唑的耐药问题,要是细菌同时对克拉霉素也耐药,新方案能不能顶用,还得再看看。
更现实的是,就算新药成功上市,怎么让它真正惠及普通人也是个问题。现在的幽门螺杆菌耐药检测技术还不普及,很多地方还是靠经验用药,要是不能精准找到那些对旧药耐药的病人,新药的优势也发挥不出来。
从1970年代甲硝唑第一次用于幽门螺杆菌治疗,到今天终于搞懂它的作用机制,人类和这颗胃酸里的细菌已经缠斗了半个世纪。这一次的突破,不只是造出了一种药效翻60倍的新药,更重要的是,它给我们指了一条新路子:与其在耐药、加量、副作用的死胡同里打转,不如先搞清楚敌人的软肋在哪里。
真正的突破,往往从“搞懂”开始。 未来,说不定我们能顺着这个思路,造出更多精准打击细菌、又不伤害人体的好药。而幽门螺杆菌这个躲在胃里的“沉默杀手”,终有一天会被我们彻底关进笼子里。
点击充电,成为大圆镜下一个视频选题!