对抗知识焦虑,从看懂这条开始
App 下载
公立医院缩编行政岗,“去行政化”到底改什么?
医院管理模式|DRG/DIP支付|临床绩效倾斜|行政岗位缩编|公立医院改革|公共卫生|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
医院管理模式|DRG/DIP支付|临床绩效倾斜|行政岗位缩编|公立医院改革|公共卫生|医学健康
江西赣州南康区第一人民医院的中层干部会议上,党委书记刘清泉的一句话像石头砸进了平静的湖面:“行政队伍不能再躺平养老。” 这家医院刚从临床一线选了5名医生——其中3个是硕士——塞进行政岗,同时放出话来:要把更多绩效往临床科室倾斜。而在几百公里外的江西上栗县,当地公立医院已经把行政后勤和临床的薪酬比拉低了15%。这不是某一家医院的临时决定,而是一场从国家卫健委到基层医院的“去行政化”风暴。但问题是,砍掉行政岗、换临床医生当管理者,就算是去行政化了吗?
你可以把医院原来的收费模式想象成“按菜单点菜”——做一个检查收一份钱,开一盒药收一份钱,医院赚的是“流水”。但现在全国95%的疾病、80%的医保资金都用上了DRG/DIP支付,相当于变成了“按套餐收费”:不管你给一个肺炎患者开多少检查、用多少药,医保只按“肺炎治疗套餐”的固定价格付钱。
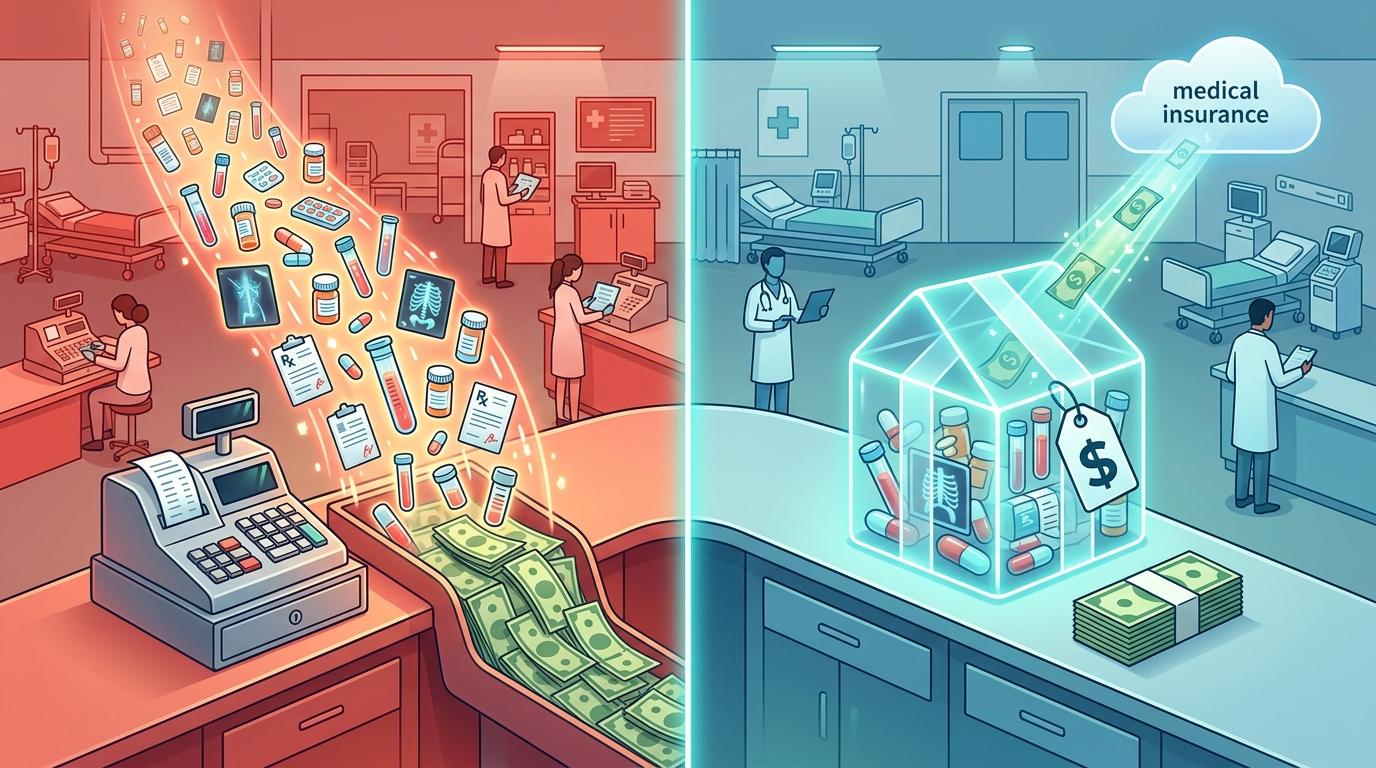
这直接掐住了医院的“钱袋子”。以前行政岗多几个少几个,无非是内部成本,现在每一分钱都要算进“套餐成本”里。数据显示,实施DRG/DIP的医院,药品费用平均降了14%,但人力成本占比却在上升——行政后勤那部分“不直接产生效益”的人力,就成了必须挤掉的水分。
不是简单裁员,是换血。南康区一院选临床医生进行政岗,本质是让“懂行的人管行”:以前行政岗可能盯着“会议开了多少”,现在要盯着“这个DRG组的成本能不能再压5%”。这也是为什么国家卫健委明确要求,要把编制和绩效往临床一线、高技术岗位倾斜——毕竟,能给医院赚钱的,是能治病、能高效治病的人。
很多人以为“去行政化”就是砍行政岗,但业内专家的看法刚好相反:行政岗不能砍太狠,要“换脑子”。
中国三级公立医院的行政人员里,真正学管理的人占比极低,大多是临床转岗或者“论资排辈”上来的。以前的管理是“按级别来”:科长管主任,院长管科长,指令一层层传下去,至于临床科室到底需要什么,可能没人真的在意。现在要改成“按效益来”:行政岗的绩效要和科室运营挂钩,医保违规不仅要罚医生,还要罚科室主任——相当于把行政岗从“旁观者”变成了“合伙人”。
上栗县把行政后勤和临床的薪酬比降了15%,不是为了“惩罚”行政岗,而是用指挥棒告诉所有人:医院的核心是看病,不是开会。但这里有个陷阱:如果只是简单把行政岗换成临床医生,却不教他们管理方法,最后可能变成“一群医生在行政岗上开临床讨论会”。有研究显示,医院管理的专业化每提升10%,运营效率能提升8%——真正的去行政化,是让行政岗变成“懂管理的服务者”,而不是“管人的管理者”。
去行政化的路上,处处是坑。
无锡的DRG改革数据显示,医疗总费用降了28%,但患者自付比例反而上升了9%-15%——医院为了控制成本,可能把该做的检查换成了自费项目。广州的DIP改革中,医院为了多拿医保支付,出现了“上编码”的情况:把轻症患者的诊断往重症靠,或者多开一些不必要的操作。这些不是改革的错,是改革没做透。
还有更隐蔽的问题:绩效考核如果只看“效益”,那些不赚钱但必须有的科室——比如儿科、急诊科——怎么办?有医生吐槽,现在急诊的绩效还不如行政岗的平均水平,谁愿意去?数据显示,实施绩效改革的医院,儿科医生的流失率比改革前高了12%。这说明,去行政化不能只盯着“钱”,还要盯着“人”——要给那些高风险、低收益的岗位留足空间。
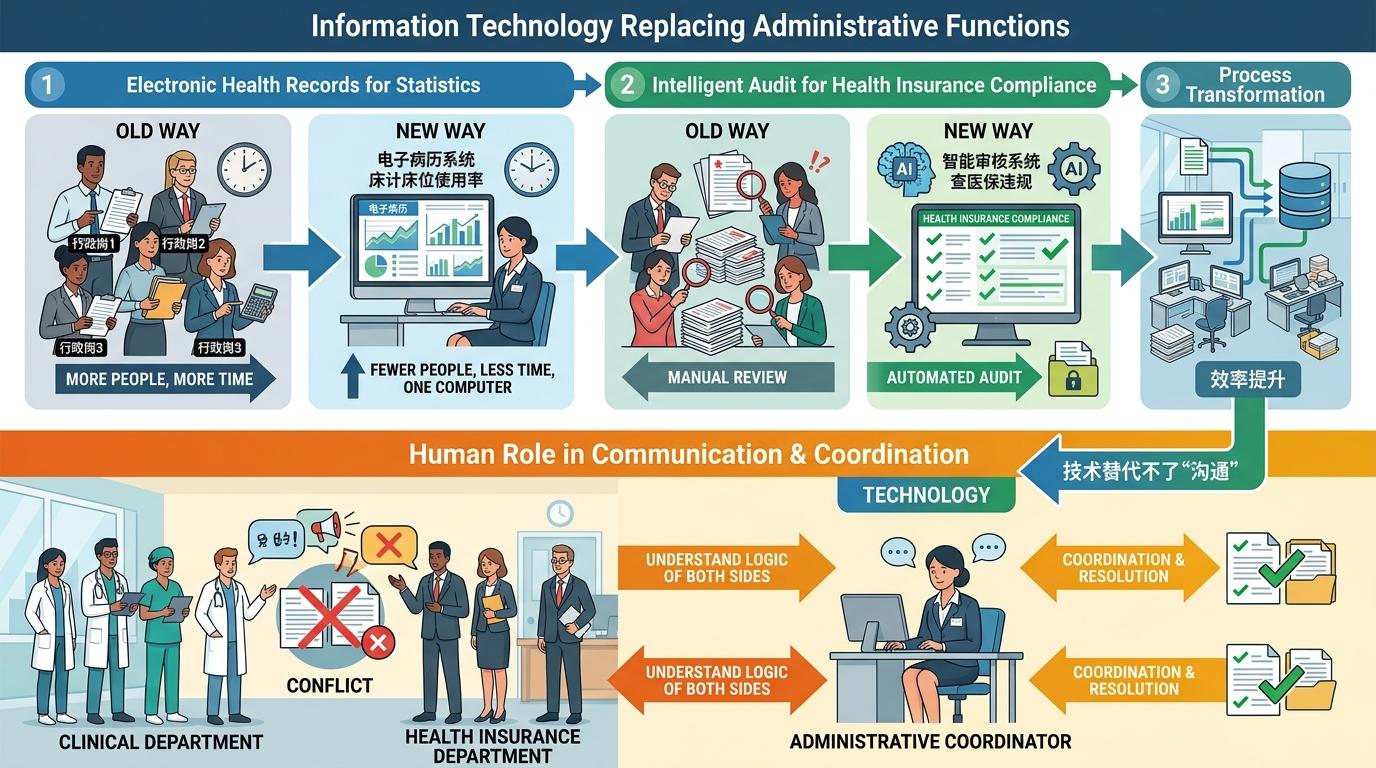
更现实的是,很多行政岗的工作正在被信息化替代:电子病历系统能自动统计床位使用率,智能审核系统能查医保违规,以前需要几个人干的活,现在一台电脑就能搞定。但技术替代不了“沟通”:临床科室和医保部门的矛盾,还是需要懂两边逻辑的行政岗来协调。
当我们谈论“去行政化”时,我们其实在谈论医院的“初心”——到底是为了管理方便,还是为了治病救人。
南康区一院的改革、上栗县的薪酬调整,本质上都是把医院的重心从“管理”拉回“医疗”。但这不是一场“行政岗vs临床岗”的战争,而是一场“旧模式vs新模式”的转型。真正的去行政化,不是砍掉多少个行政岗,而是让每一个岗位——不管是临床还是行政——都围着“治病救人”转。
让专业的人做专业的事,让服务的人盯着需求走。 这句话听起来简单,但要真正落地,可能需要不止一次的会议、不止一轮的换血,更需要从“按级别管理”到“按价值管理”的彻底转变。毕竟,医院的本质,从来都不是一个行政机构。