对抗知识焦虑,从看懂这条开始
App 下载
透析患者补钙植皮107天,安全用药藏着生死细节
血管损伤|皮肤移植|葡萄糖酸钙泵注|低钙血症|透析患者|临床诊疗技术|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
血管损伤|皮肤移植|葡萄糖酸钙泵注|低钙血症|透析患者|临床诊疗技术|医学健康
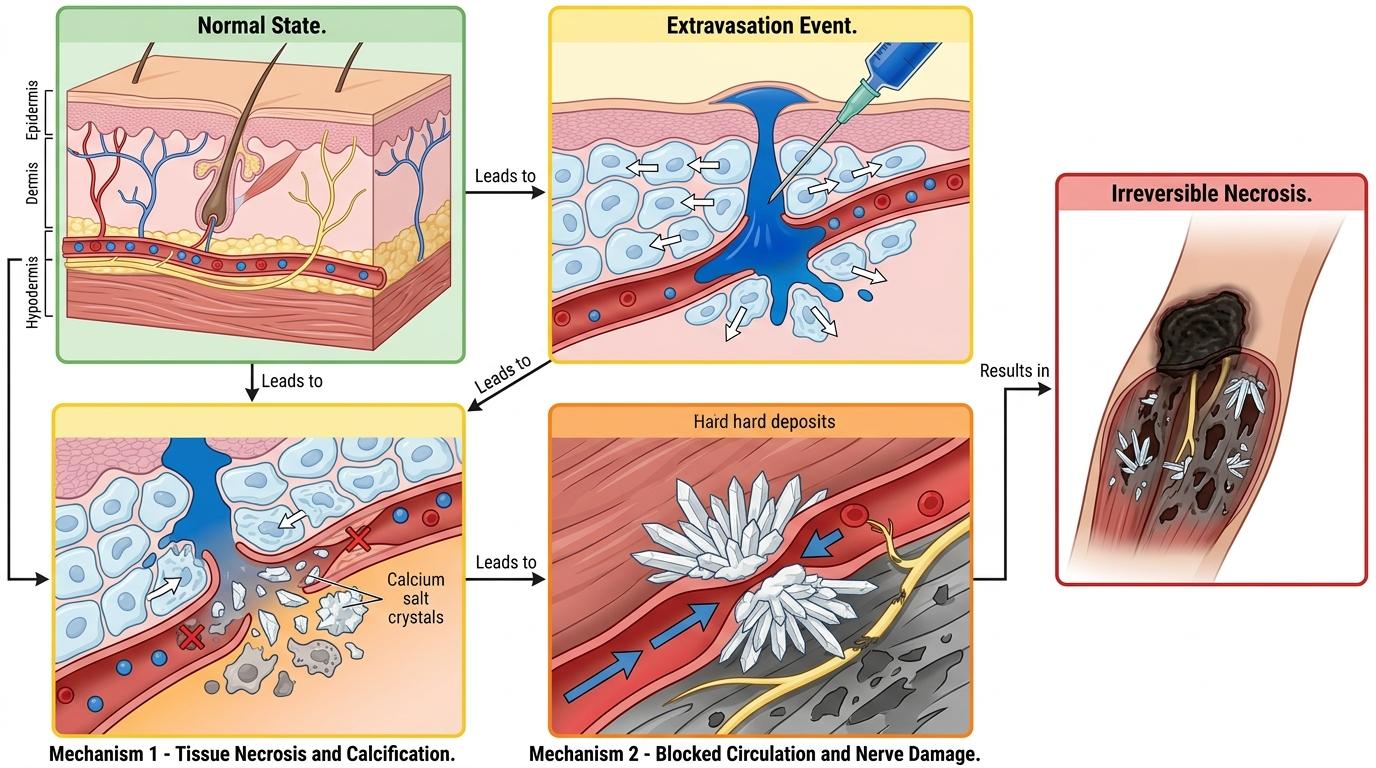
48岁的老陈透析8年,刚做完甲状旁腺射频消融术,就因为低钙血症用上了葡萄糖酸钙泵注。5天后右手臂肿了一块,他以为是透析后的正常反应,没当回事。谁能想到,这不起眼的水肿,在两个多月后变成了22×8厘米的全黑坏死创面——皮肤硬得像黑痂,疼得他连话都说不出,最后只能靠别人的皮肤移植才保住手臂。从水肿到植皮完成,整整107天。这不是药物的错,而是一场本该避免的、藏在用药细节里的灾难。
你可以把透析患者的血管想象成用了几十年的旧橡胶管——弹性没了,管壁变脆,稍微有点压力就可能漏液。而葡萄糖酸钙泵注,就像用细针管持续往这根旧管子里推黏稠的液体:微量注射泵的持续推注本身就会加大外渗风险,加上老陈的血管通透性比普通人高得多,哪怕只有一点点药液漏到血管外,他都可能因为神经感知迟钝而毫无察觉。
更关键的是,葡萄糖酸钙是高渗溶液,漏到组织里就像在皮肤下撒了盐:先是细胞脱水坏死,接着钙离子和组织里的磷酸盐结合成坚硬的钙盐,像石头一样扎进软组织里,一步步堵死局部血液循环。等到老陈因为晕厥被送进急诊时,那块水肿已经变成了不可逆的坏死——黑痂下面,是被钙盐啃噬得千疮百孔的肌肉和神经。
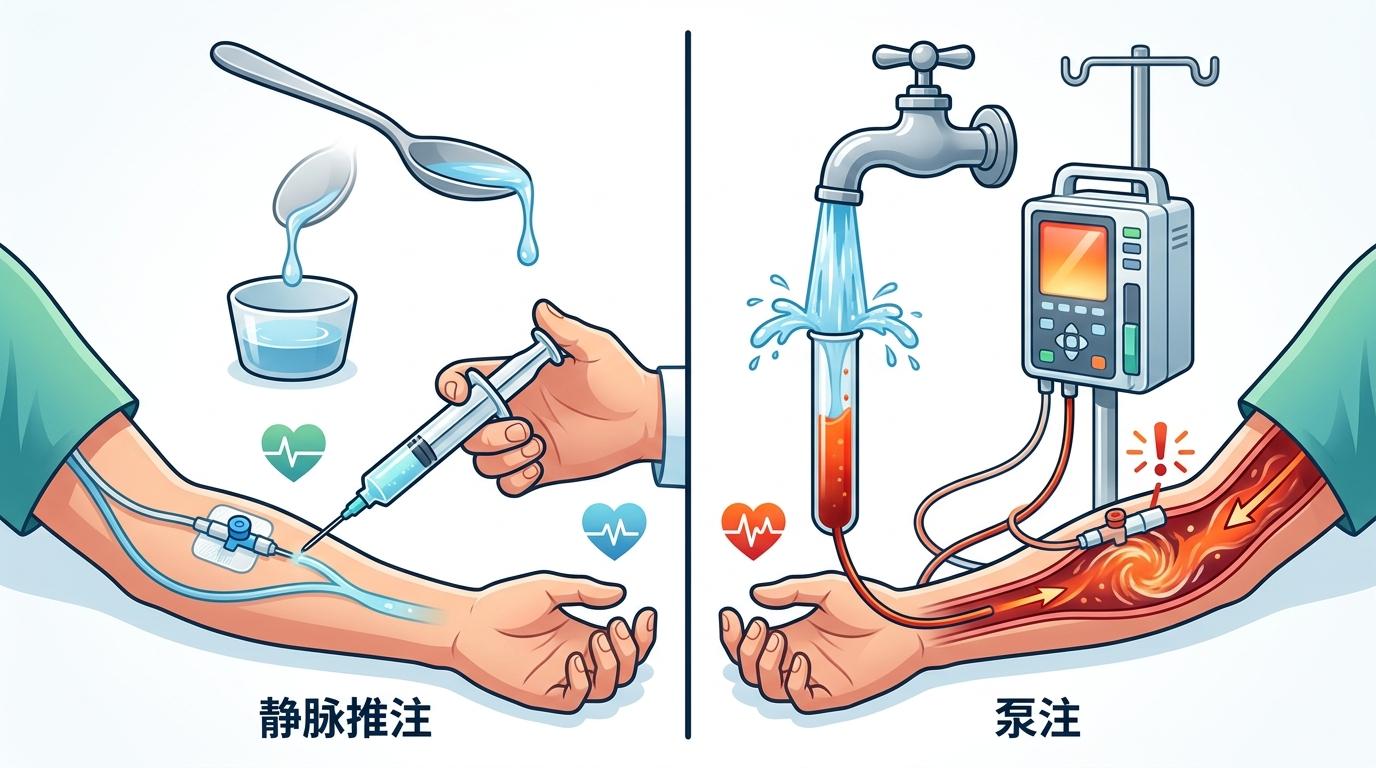
很多人不知道,葡萄糖酸钙的给药方式直接决定了风险等级。静脉推注要求每分钟不超过5毫升,就像用勺子慢慢倒水;而泵注是持续的高压推送,相当于开着水龙头往窄管子里灌水——对透析患者的脆弱血管来说,后者的外渗风险至少是前者的3倍。
更值得警惕的是,临床里常被忽略的细节:比如优先选中心静脉而不是外周静脉,比如用10%葡萄糖或生理盐水稀释后再输,比如每15分钟就检查一次注射部位。有数据显示,透析患者通过中心静脉补钙,外渗发生率能降低80%;而如果用外周静脉,哪怕是最粗的肘窝静脉,也要控制速度在每小时不超过1克。
但现实是,很多时候为了省事,泵注成了默认选项,患者的血管评估也只是走个过场。老陈的悲剧不是个例——国内一项回顾性研究显示,每1000次透析患者的葡萄糖酸钙泵注,就会出现3例不同程度的外渗,其中1例会发展成组织坏死。
当发现注射部位红肿、疼痛或者变硬时,很多人的第一反应是热敷——这恰恰是错的。葡萄糖酸钙外渗后,热敷会让局部血管扩张,反而让更多药液渗透到组织里;正确的做法是立即停药,用注射器尽量抽出漏出的药液,然后用冰袋冷敷20分钟,再抬高患肢。
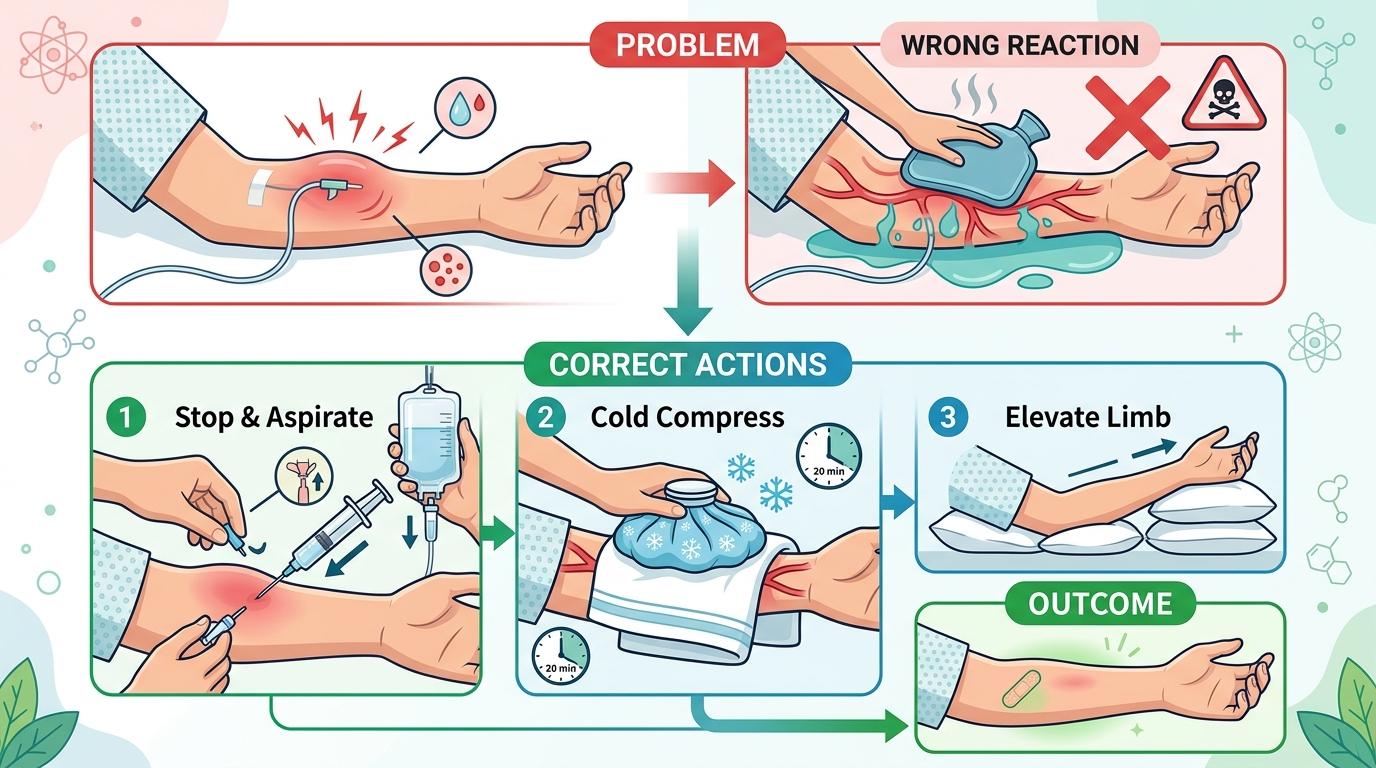
如果已经出现了钙盐沉积,比如皮肤下摸到硬疙瘩,就要用硫代硫酸钠局部注射,它能像磁铁一样把钙离子吸出来,避免钙盐继续破坏组织。但老陈的情况是,水肿出现后完全没处理,等到黑痂形成,只能靠植皮来补上被钙盐吃掉的皮肤——这个过程不仅要花十几万,还要承受常人难以想象的疼痛。
更遗憾的是,这种悲剧本可以避免。有医院做过统计,只要给医护人员做一次30分钟的葡萄糖酸钙安全用药培训,外渗发生率就能降低60%;如果给患者发一张外渗识别卡片,能再降低20%。
老陈植皮出院那天,把自己的经历写在了透析室的留言板上:“别小看手臂上的小肿块,那是身体给你的最后警告。”对透析患者来说,每一次输液都是和风险的博弈,而赢的关键,从来不是用了什么药,而是用药的每一个细节——选对血管、控制速度、及时观察。
医疗的本质,是在无数个看似无关紧要的细节里,为患者挡住死神的脚步。用药无小事,细节定生死。这句话,值得每个患者和医护人员记在心里。