对抗知识焦虑,从看懂这条开始
App 下载
高突变肺癌免疫疗失效,竟因一道血管闸门
免疫细胞渗透|肿瘤血管屏障|PD-1抑制剂|小细胞肺癌|肿瘤学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
免疫细胞渗透|肿瘤血管屏障|PD-1抑制剂|小细胞肺癌|肿瘤学|医学健康
小细胞肺癌是肺癌里最凶险的类型——患者5年生存率不到8%,确诊时大多已是晚期。更让人挫败的是,它明明带着大量能被免疫系统识别的突变,堪称免疫疗法的「理论适配者」,可临床用上PD-1抑制剂,也只能把患者生存期平均延长2个月。
为什么本该有效的疗法会失灵?2026年5月,四川大学联合成都中医药大学的团队在《Cell》杂志上给出了答案:这种肺癌给自己修了一道「防火墙」,把免疫细胞彻底挡在了门外。
你可以把肿瘤血管想象成城市里的道路——正常肿瘤的血管像年久失修的老街道,坑洼不平还到处漏风,免疫细胞能顺着缝隙溜进肿瘤核心;但小细胞肺癌的血管,却修得像血脑屏障一样严实。
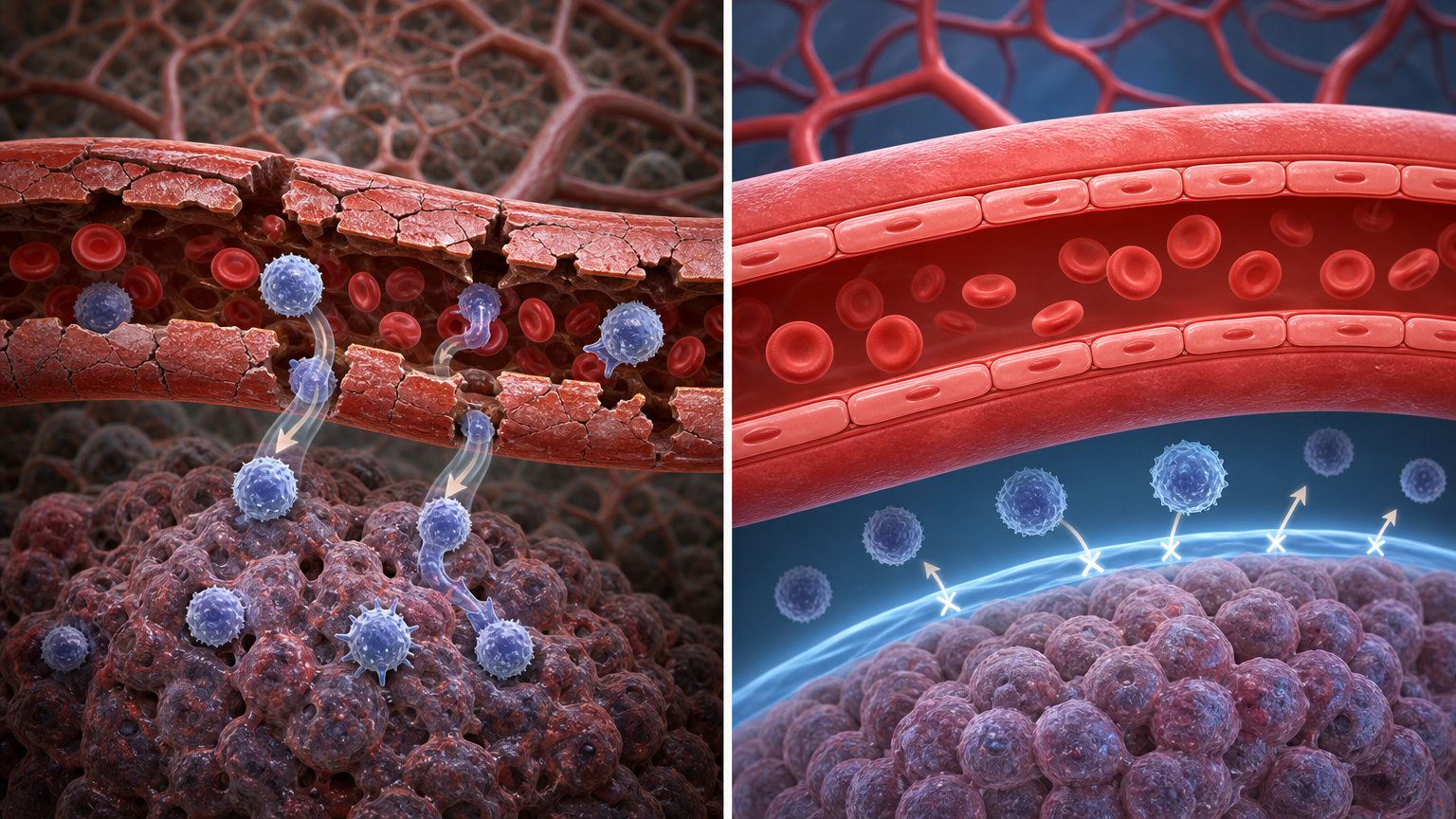
研究人员在显微镜下看到了从未见过的结构:紧密贴合的内皮细胞像焊死的城墙,增厚的基底膜是加固的城砖,还有密密麻麻的周细胞像巡逻的卫兵——这道被命名为BVG的「血管闸门」,连T细胞这种免疫主力军都钻不进去。
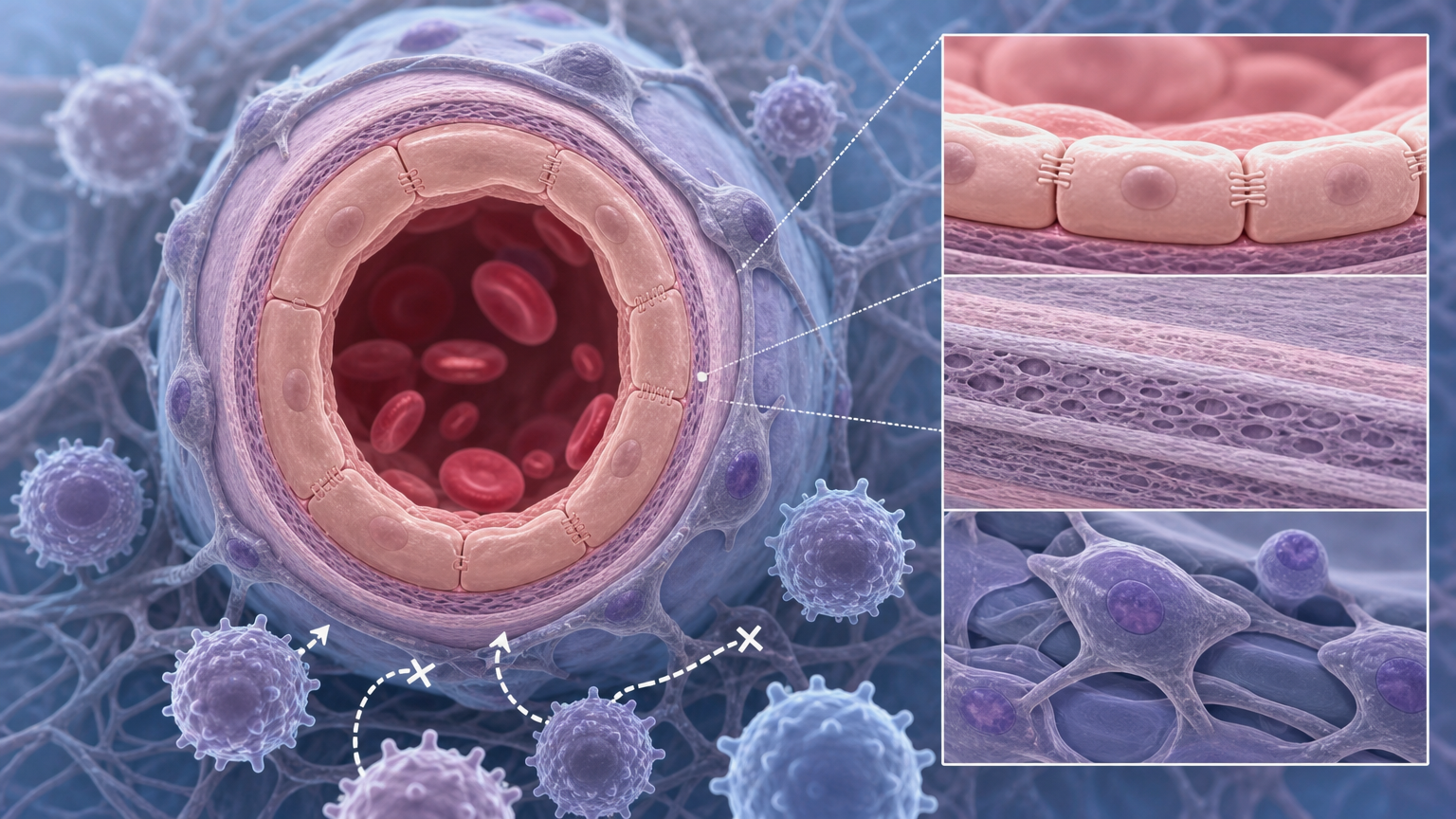
更关键的是,这道闸门不是天生的。小细胞肺癌的「指挥者」ASCL1转录因子,会分泌一种叫IGFBP5的蛋白质,它能激活血管内皮细胞上的IGF1R信号,一步步把松散的血管拧成密不透风的屏障。
既然找到了闸门的建造逻辑,拆墙就有了方向。
研究团队做了两组实验:一组敲除了肿瘤细胞里的IGFBP5基因,另一组给小鼠喂了IGF1R抑制剂OSI-906。结果是一致的——原本严实的BVG出现了缝隙,CD8+T细胞终于能顺着血管钻进肿瘤,数量比之前翻了好几倍。
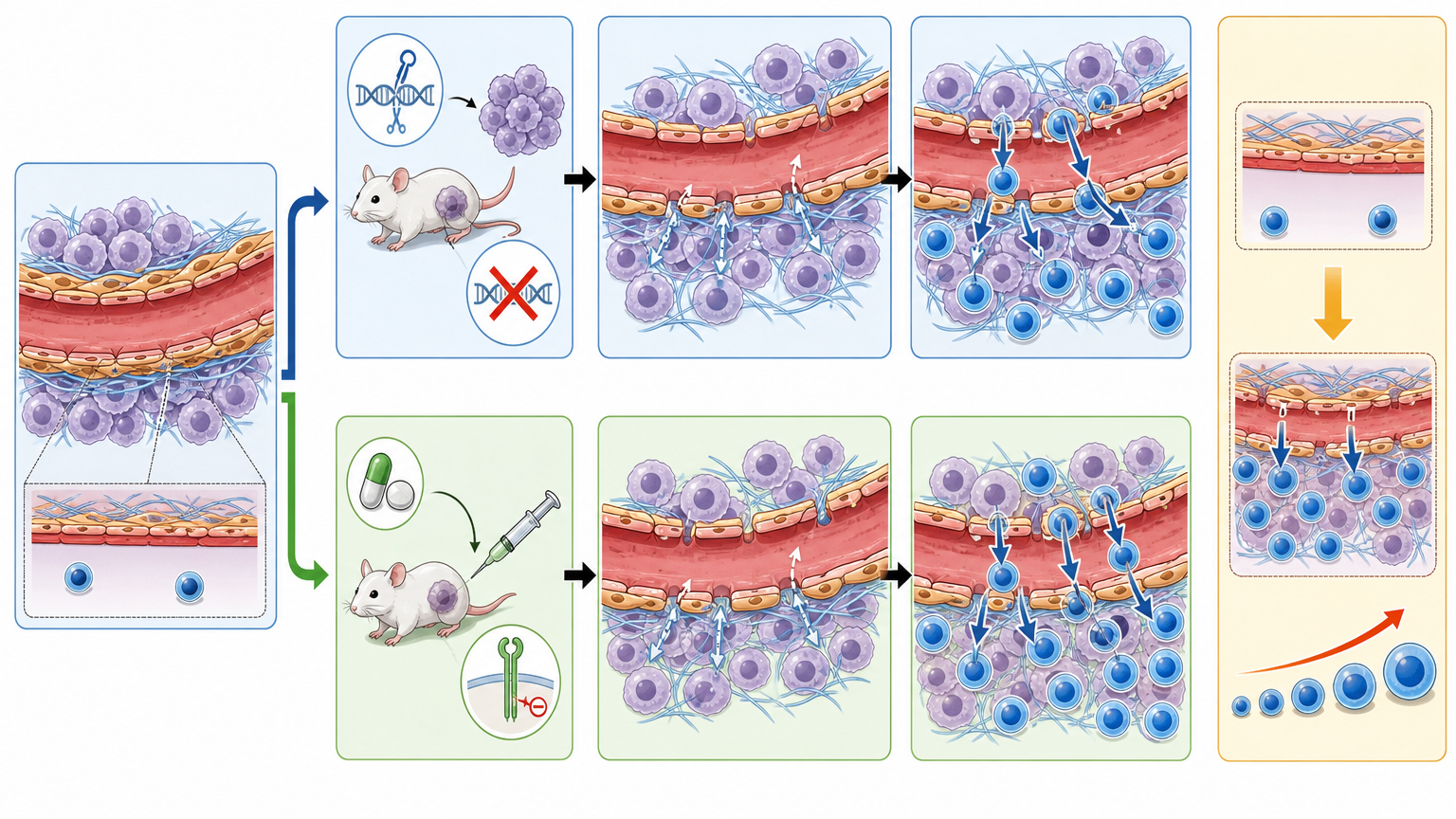
当他们把这种「拆墙疗法」和抗PD-1治疗结合时,奇迹出现了:原本对免疫治疗毫无反应的小鼠,肿瘤缩小了近70%,生存期也大幅延长。更让人惊喜的是,这一套ASCL1-IGFBP5-IGF1R的调控逻辑,在胰腺癌、胃肠神经内分泌癌等其他难治性肿瘤里也同样存在。
不过值得警惕的是,目前的研究还停留在动物模型和早期临床阶段。OSI-906单独使用时抗肿瘤效果有限,且可能引发血糖异常等副作用,如何优化联合方案的剂量和给药时机,还有待进一步探索。
这道BVG的发现,其实戳破了一个肿瘤免疫的误区:我们总以为免疫治疗无效是因为T细胞「看不见」肿瘤,却忽略了它们可能是「进不去」肿瘤。
像胶质母细胞瘤、胰腺癌这些出了名的「免疫荒漠」肿瘤,会不会也有类似的血管闸门?研究团队已经在多种神经内分泌肿瘤里验证了这一机制的保守性——这意味着,「拆墙+免疫激活」的联合策略,可能会成为攻克这类难治性肿瘤的通用方案。
更重要的是,它让我们重新认识了肿瘤血管的角色:它不只是给肿瘤供血的「管道」,更是肿瘤用来躲避免疫系统的「防御工事」。未来的肿瘤治疗,或许要从「直接杀肿瘤」转向「先拆墙,再杀敌」。
当我们把免疫细胞比作抗癌的战士,过去总在想怎么给战士们配更好的武器,却没发现敌人早已把城堡的大门焊死。
这道BVG的发现,就像找到了城堡的城门钥匙——它不是直接杀死敌人,而是让我们的战士终于能踏进战场。「先破屏障,再激免疫」,这或许是攻克那些「无药可治」肿瘤的关键。
毕竟,再强大的战士,也得先有机会靠近敌人。