对抗知识焦虑,从看懂这条开始
App 下载
比发丝细100倍的电极,撬开人机融合新门
瘫痪患者|神经信号捕捉|脑机接口|阶梯医疗|超柔性微纳电极|脑科学|生物医学工程|心理认知|前沿科技
对抗知识焦虑,从看懂这条开始
App 下载
瘫痪患者|神经信号捕捉|脑机接口|阶梯医疗|超柔性微纳电极|脑科学|生物医学工程|心理认知|前沿科技
当一位瘫痪13年的患者仅凭意念挪动机械手指时,没人会把这当成科幻电影的片段——2026年初,上海的一间手术室里,这一幕真实发生了。完成这场奇迹的,是一根比头发丝细100倍的超柔性微纳电极,它能精准捕捉单个神经细胞的电信号,像给大脑连上了一根不会打结的数据线。而造出这根电极的,是一对90后科学家夫妻创立的阶梯医疗。为什么这根细如蛛丝的电极,能让资本巨头集体下注?它到底解决了脑机接口领域卡了几十年的死结?
你可以把传统脑机接口的电极想象成一根硬塑料吸管——插进娇嫩的脑组织里,不仅会戳伤神经细胞,大脑每一次脉动、每一点移位,都会让电极和脑组织不断摩擦,引发炎症、形成瘢痕,用不了多久就会“罢工”。而阶梯医疗的超柔性微纳电极,更像一根浸泡在水里的细棉线:基底用的是厚度仅35微米的聚酰亚胺,比普通塑料薄膜薄10倍;导电部分是通过黑铂电镀做成的纳米多孔结构,截面积只有Neuralink电极的1/5到1/7。
它的软,是精准计算出来的——脑组织的杨氏模量在1-10千帕,这根电极的刚度被调到刚好匹配,植入后能跟着大脑一起“呼吸”,把机械刺激降到几乎为零。为了让这根“软棉线”能精准插进脑组织,他们还用上了水溶性的聚乙二醇涂层:植入前涂层让电极保持一定硬度,进入大脑后涂层在脑脊液中溶解,电极立刻恢复柔软,创伤面积比传统手术小一半以上。
临床数据最能说明问题:植入2个月后,电极周围的神经元密度没有明显下降,也没有形成包裹电极的胶质瘢痕——这意味着它能在大脑里稳定工作8-12年,而不是像传统电极那样,半年就开始信号衰减。
5亿元的融资、256通道的采集能力、5-8bps的交互效率——这些数字背后,是脑机接口从“科研玩具”转向“医疗工具”的关键跨越。但要真正走进医院,还有三道坎要过。
第一道坎是手术门槛。侵入式脑机接口曾经意味着开颅大手术,现在阶梯医疗用的是微创植入:通过机器人精准定位,在颅骨上开一个硬币大的窗口,把薄如蝉翼的植入体贴在脑膜上,再用辅助导丝把电极一根根送进目标脑区。整个手术时间从8小时缩短到3小时,出血控制在10毫升以内,相当于一次常规牙科手术的出血量。
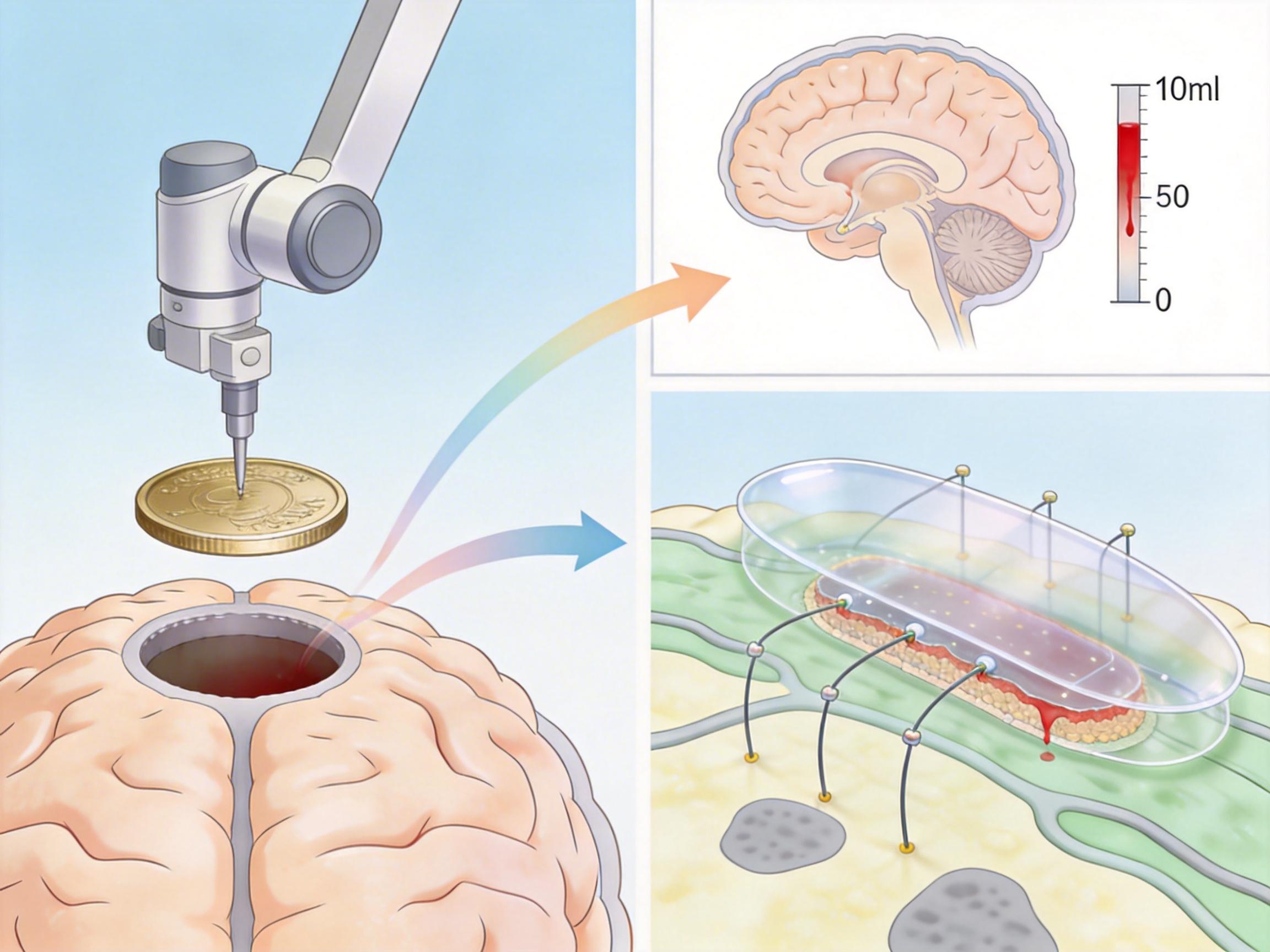
第二道坎是信号解码的“翻译精度”。256个通道同时采集神经信号,就像同时监听256个说话的人,AI算法要实时把这些电信号翻译成“抬手”“握拳”的指令。阶梯医疗的解码算法能把人机交互效率做到5-8bps——这个速度意味着,患者每分钟能通过意念输入300-480个字符,差不多是普通人打字速度的一半。
第三道坎是产业化的“量产能力”。他们已经建成了2000平方米的GMP标准厂房,计划在2026年落地国内首个医疗级脑机接口MEMS生产基地。MEMS微纳加工技术能把电极的良率提升到70%以上,把单台设备的成本从几十万元降到十几万元——这是脑机接口能进入医保、惠及普通患者的前提。
我认为,比起通道数的提升,这种“以临床需求为核心”的技术路线才是真正的突破——它没有盲目追求1024通道的“炫技参数”,而是先解决了“能长期用、敢植入、用得起”的核心问题。
当Neuralink在追求“1024通道”的极致密度时,中国的团队选择了“超柔性+微创”的路线——这不是简单的技术偏好,而是对临床需求的不同理解。
Neuralink的穿刺电极像一根根细针,能插进脑组织深处采集信号,但也更容易因为大脑的移位而脱落,85%的电极在植入数周后就会失效。而阶梯医疗的电极贴在脑膜外,虽然采集的是皮层表面的信号,但胜在稳定、创伤小,更适合需要长期植入的患者。
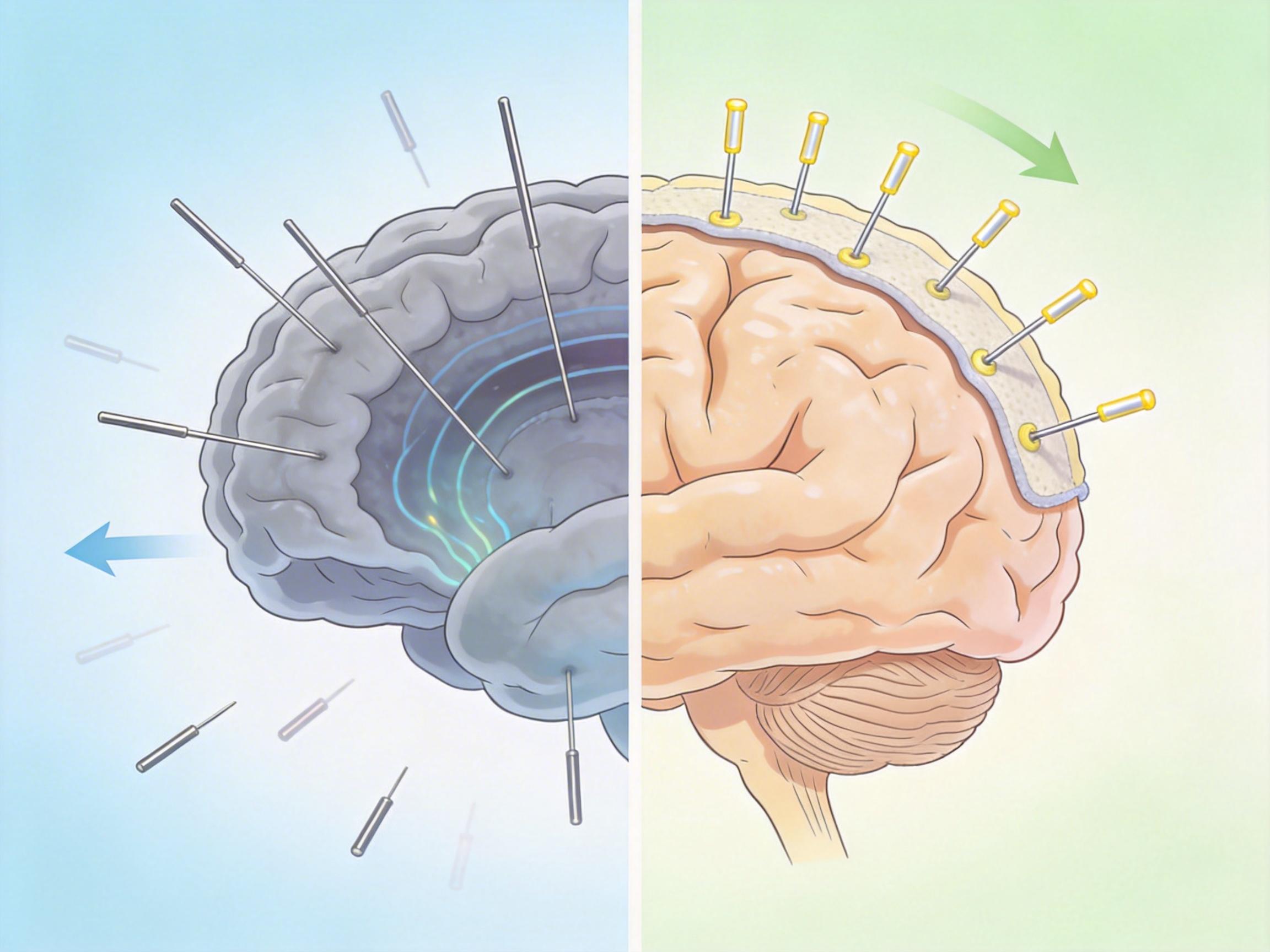
这种差异背后,是中美医疗环境的不同:美国的患者更愿意尝试高风险、高收益的新技术,而中国的医疗体系更看重“安全、普惠、可及”。从这个角度看,阶梯医疗的路线可能更适合大规模临床推广——毕竟,对于数百万瘫痪患者来说,“能稳定用10年”比“能采集1024个通道的信号”更有意义。
当然,这并不意味着我们不需要追求更高的通道数。未来的脑机接口,一定会是“超柔性+高密度+多模态”的结合——既能稳定采集信号,又能实现更复杂的人机交互,甚至能结合光遗传学、药物递送,成为治疗帕金森、癫痫等疾病的工具。
当那根比发丝细100倍的电极插进大脑时,我们撬开的不只是人机交互的新门,更是重新理解大脑的窗口。它让我们意识到,大脑不是一个需要被“破解”的黑箱,而是一个需要被“温柔对待”的复杂系统。
软电极,硬突破——这不仅是技术的胜利,更是对生命本身的尊重。未来,当脑机接口真正走进普通病房,当瘫痪患者能重新拿起筷子、能和家人视频通话,我们会想起今天的这根细如蛛丝的电极——它用最柔软的方式,给了人类最坚硬的希望。