对抗知识焦虑,从看懂这条开始
App 下载
成瘾不是单一疾病,而是大脑的通用警报
物质使用障碍|美国国立药物滥用研究所|多物质使用|成瘾机制|脑科学|心理认知
对抗知识焦虑,从看懂这条开始
App 下载
物质使用障碍|美国国立药物滥用研究所|多物质使用|成瘾机制|脑科学|心理认知
当我们说起“成瘾”,脑海里总会跳出具体的画面:酗酒的人、依赖阿片类药物的患者、沉迷可卡因的瘾君子。我们习惯给他们贴上“单一物质成瘾”的标签,医生也会努力找出那个“主要问题物质”来制定治疗方案。但2026年美国国立药物滥用研究所(NIDA)的一份数据,彻底打破了这个惯性认知——在92000多名成年人的样本里,73%的兴奋剂过量死亡同时涉及阿片类,而绝大多数物质使用障碍患者,其实在混用多种物质。
这不是个别案例的叠加,而是成瘾的真实主流模式。我们一直以来的诊断和治疗思路,可能从根上就错了。
过去一百年里,成瘾医学一直遵循“一种物质对应一种疾病”的逻辑:酒精依赖是酒精的问题,阿片成瘾是阿片的问题,两者被视作独立的病症。直到NIDA主任诺拉·沃尔科夫(Nora Volkow)团队的研究,才把这个学科认知的“地壳”彻底撬动。
他们的研究数据直白得无法忽视:在阿片类、兴奋剂、甲基苯丙胺或致幻剂使用障碍患者中,大多数人同时患有至少一种其他物质使用障碍;如果把烟草和大麻也算进去,几乎所有成瘾患者都在混用多种物质。更关键的是,这些看似不同的成瘾,共享着完全一致的神经生物学基础——大脑的奖赏系统、压力调节系统和前额叶执行控制网络,出现了系统性的紊乱。
你可以把大脑的奖赏系统想象成一个厨房的调味罐:正常情况下,美食、亲情、成就这些“自然奖赏”会释放适量的多巴胺,让我们感受到愉悦。而成瘾物质就像直接把整罐多巴胺倒进锅里,不仅让自然奖赏变得索然无味,还会让大脑的“调味机制”彻底失调。无论你倒的是酒精、阿片还是兴奋剂,最终搞坏的都是同一个调味系统。
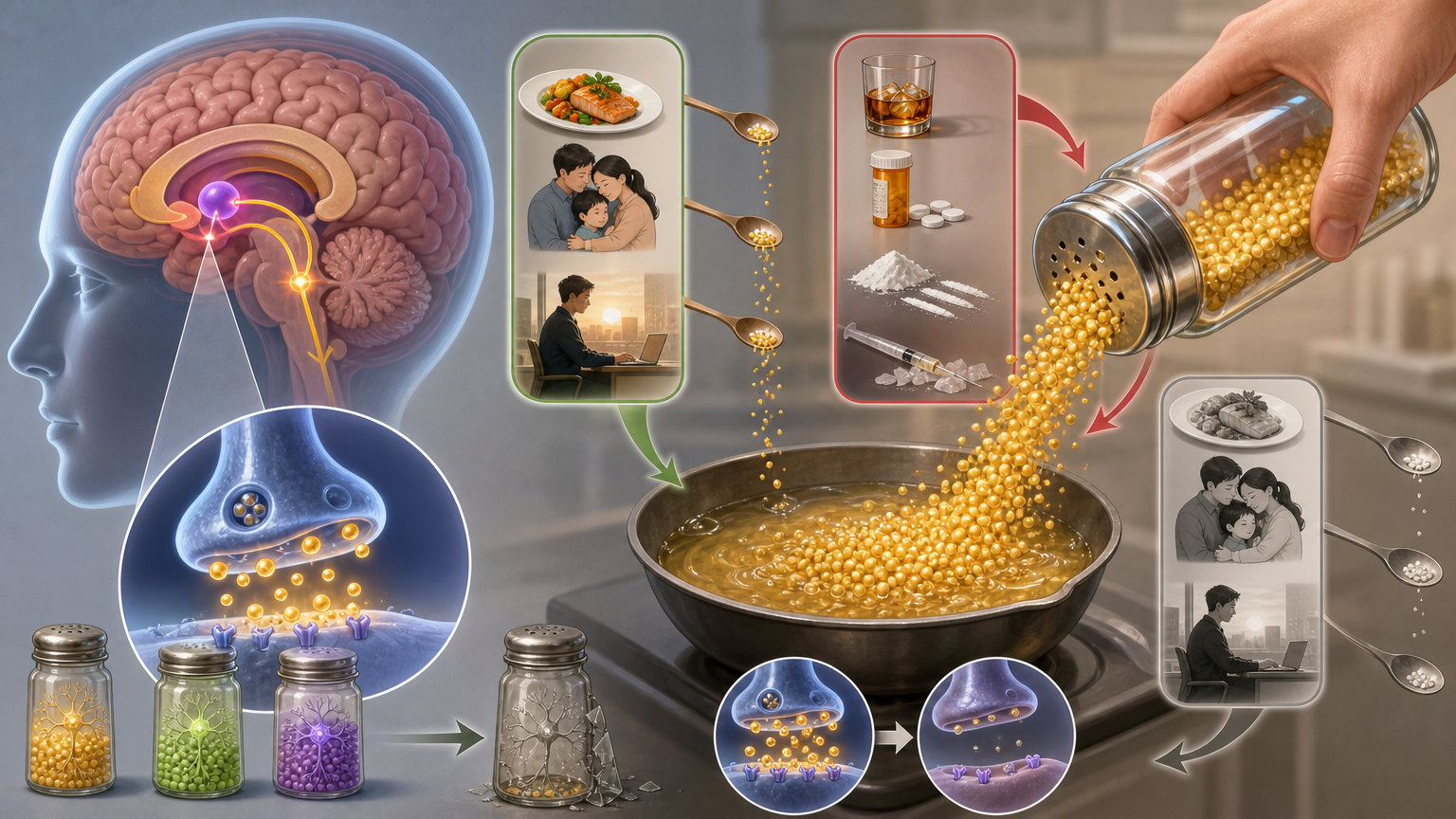
另一个被数据反复证实的结论,更让人揪心:18岁前接触成瘾物质,会把人推向终身多物质成瘾的快车道。
青少年时期的大脑,就像还在搭建中的高楼,负责冲动控制、决策判断的前额叶皮层要到25岁左右才会完全成熟。这个阶段接触酒精、烟草或大麻,相当于在脚手架还没搭好的时候,就往楼里扔了一颗震动弹——大脑的奖赏回路会被提前激活,形成一种“通用成瘾易感性”:不管后续接触什么物质,大脑都会条件反射式地渴求那种强烈的多巴胺冲击。
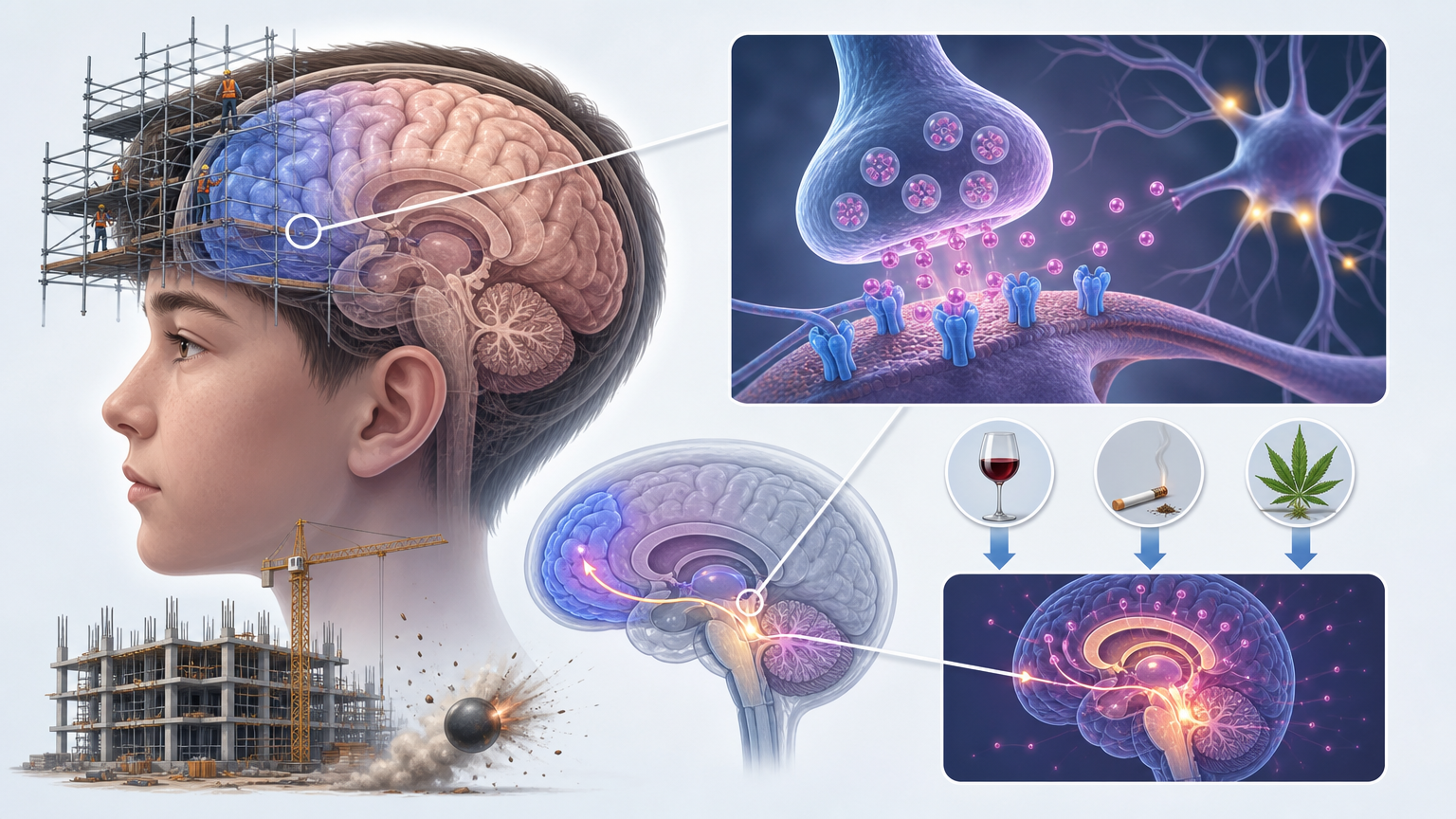
数据显示,21岁后才首次使用物质的人,成瘾的数量和严重程度会降低50%到83%;而18岁前就开始使用的人,终身多物质成瘾的风险会飙升数倍。这不是因为“年轻人意志力差”,而是大脑发育的生理规律:早期的物质暴露,会永久性地改变大脑的神经连接方式。
更值得关注的是,我们一直以来的预防策略,往往聚焦于某一种“重点物质”,却忽略了酒精、烟草这些看似“温和”的入门物质,才是打开成瘾大门的第一把钥匙。
认知的翻转,必然要求临床和公共卫生体系的彻底调整。
现在医生面对成瘾患者,再去纠结“哪个是主要物质”已经没有意义——他们需要的是“全人评估”:不仅要关注当前风险最高的物质,还要评估患者的成瘾严重程度、精神共病情况、社会支持系统,甚至是童年经历带来的神经脆弱性。比如诊断时,与其写“阿片类使用障碍”,不如写“重度多物质使用障碍,当前阿片类风险最高”,这样才能真正指导治疗。
治疗上,单一物质的药物替代疗法已经远远不够。未来的方向是针对共享的神经机制:比如用药物调节多巴胺信号的稳态,用认知行为疗法修复受损的执行控制功能,用正念训练帮助患者应对压力和渴求。而公共卫生政策,也需要从“单一物质管控”转向“跨物质预防”——比如延迟青少年接触所有成瘾物质的年龄,为高风险群体提供综合的社会支持。
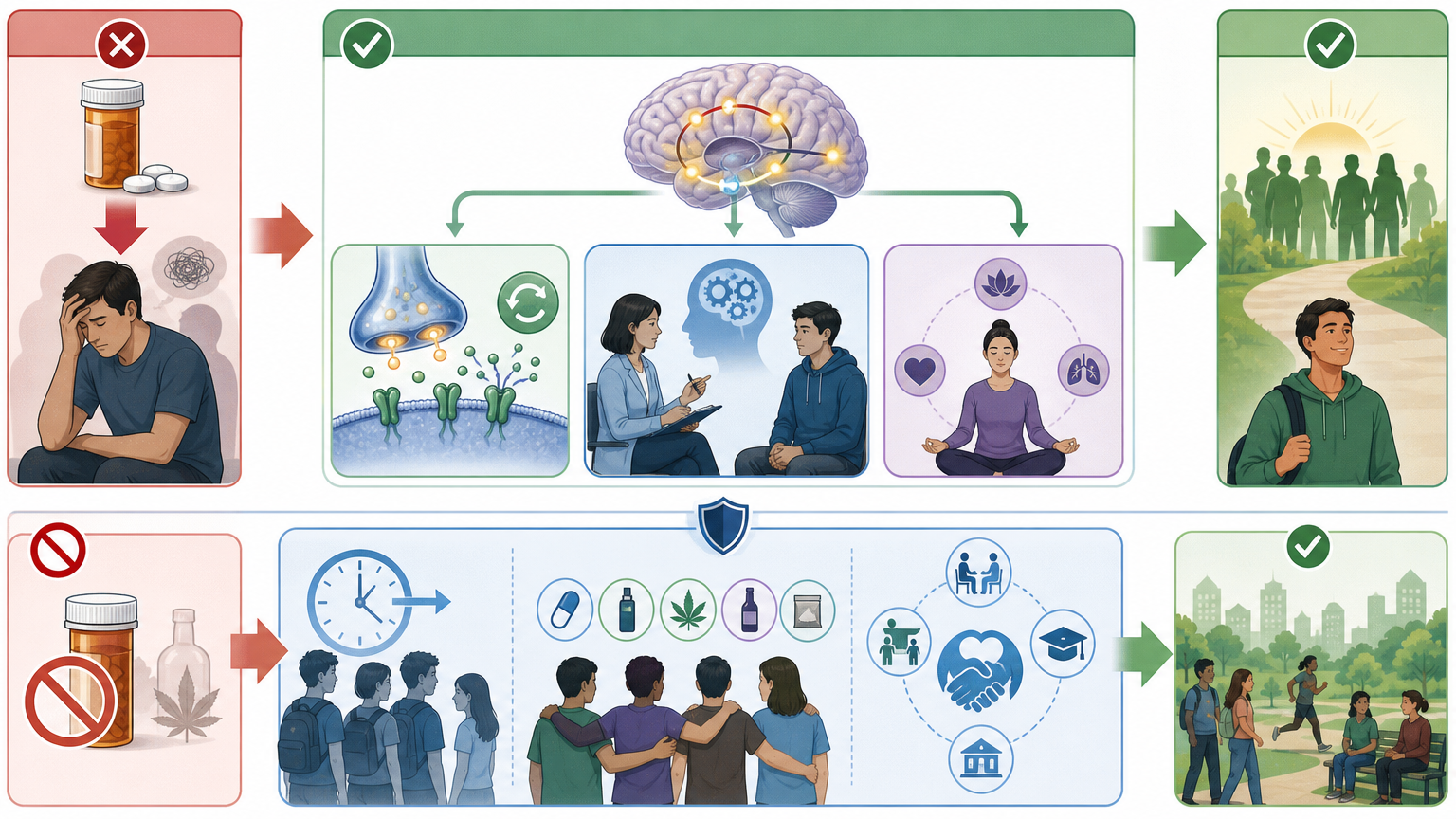
但现实的挑战依然巨大:现有的医保体系、治疗资源分配,甚至是社会对成瘾的污名化,都还是建立在“单一物质成瘾”的旧框架上。要让新的科学认知落地,我们还有很长的路要走。
当我们终于把成瘾从“道德缺陷”的标签里解放出来,看作一种大脑的慢性疾病时,却发现我们对这种疾病的理解,依然停留在“头痛医头、脚痛医脚”的阶段。
诺拉·沃尔科夫的研究告诉我们:成瘾不是某一种物质的问题,而是大脑应对奖赏、压力和决策的整个系统出了故障。那些混用多种物质的患者,不是“贪心”或“意志薄弱”,而是他们的大脑已经失去了对正常愉悦的感知能力,只能在不同的物质里寻找短暂的平衡。
成瘾是大脑的通用警报,而非单一物质的疾病。 未来的成瘾医学,不再是追着各种物质跑,而是要回到人本身——修复那个被搞乱的大脑“调味系统”,让人们重新能从自然的生活里,尝到愉悦的味道。