对抗知识焦虑,从看懂这条开始
App 下载
医生说的是真相,患者却听成了拒绝
保健品广告|患者情绪|证据医学|医患沟通|情绪调节|临床诊疗技术|心理认知|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
保健品广告|患者情绪|证据医学|医患沟通|情绪调节|临床诊疗技术|心理认知|医学健康
诊室里的对话每天都在重复:患者攥着手机里的保健品广告问“这个能治我的失眠吗?”,医生翻完数据库抬头说“没有足够的科学证据支持”。话音刚落,患者的眼神就暗了下去——不是因为失望于保健品无效,而是觉得自己的求助被轻描淡写地挡了回来。
你可能觉得这只是医患间的小误会,但数据显示,医生对患者情绪线索的回应率不足47%,肿瘤科更是低至35%。当医学只讲证据,不讲情绪时,那些没说出口的“我怕”“我慌”“我需要希望”,就成了诊室里永远的留白。为什么科学的真话,反而比网红的故事更难让人接受?
现代医学的基石是证据医学——一种用科学方法、统计推理和系统试验来最小化偏差的决策体系。它不说“这个药能治好你”,只说“这个药对70%的患者有效,有3%的概率出现副作用”;它不谈“你会好起来的”,只给你看生存率曲线和置信区间。
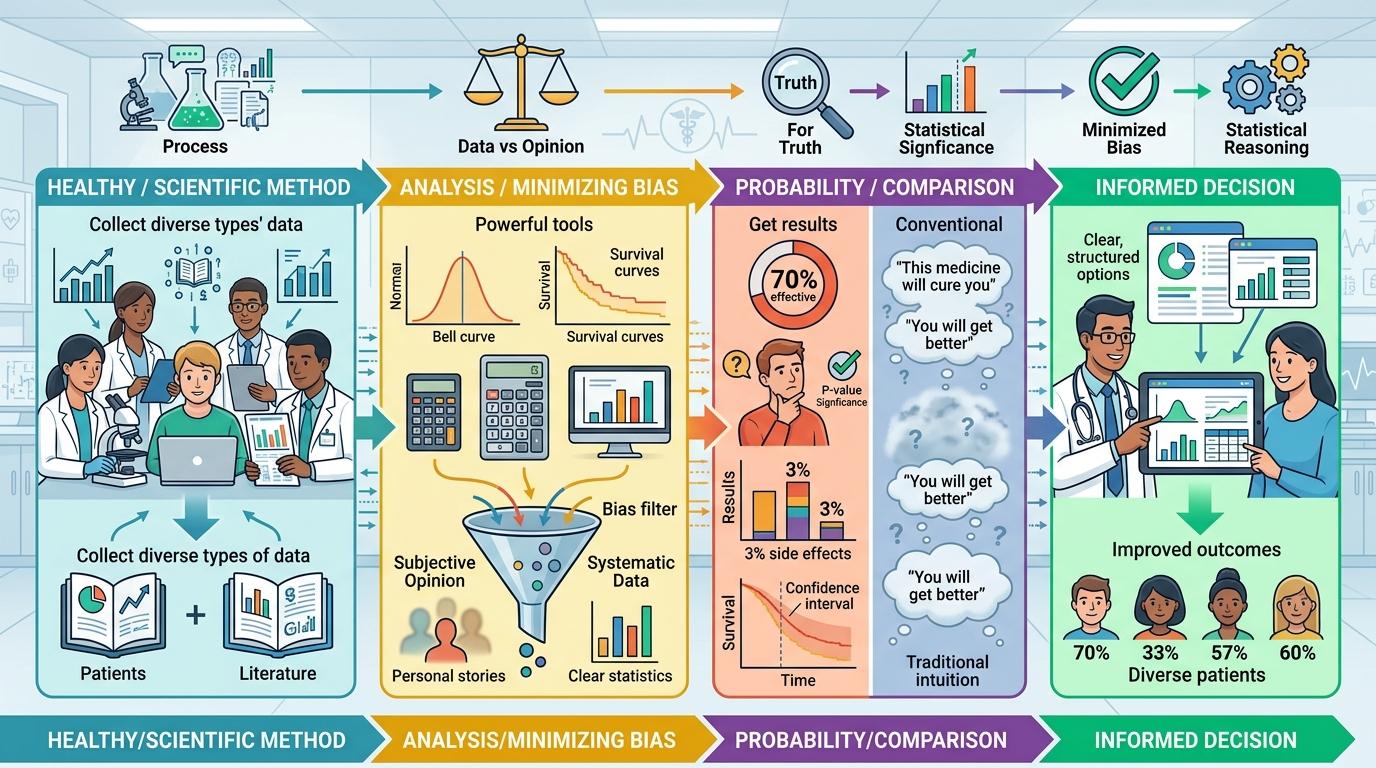
这一套逻辑在实验室里完美无缺,但放到诊室里,就成了一道无形的墙。浙江大学2025年的调查显示,当医生用纯科学语言回应患者时,20%的对话连基本问候都没有,患者表达焦虑时,得到的多是“别担心”这类无效安慰。患者问“我能吃这个补剂吗”,其实是在问“我还能为自己做些什么”;问“这个治疗有用吗”,潜台词是“我还有希望吗”——但证据医学只看得见字面的问题,看不见背后的情绪。
更讽刺的是,那些“正确”的回应反而会拉长就诊时间。约翰·霍普金斯大学的研究发现,当医生忽略患者的情绪线索时,患者会反复表达同一种焦虑,直到自己的感受被看见。而一句简单的“我知道你现在很着急”,就能让就诊时长缩短15%。
就在证据医学和患者的情绪需求渐行渐远时,社交媒体补上了这个缺口——用故事。
2025年加拿大蒙特利尔大学对TikTok上1000条健康视频的分析显示,6.3%的视频带有明显误导意图,15.7%含有部分错误信息,但这些内容的传播力却远高于专业科普。原因很简单:它们不说数据,只讲“我闺蜜吃了这个,三天就睡整觉了”;不说副作用,只拍“我终于不用再靠安眠药过日子”的笑脸。
这些内容精准击中了人类的认知弱点——我们的大脑天生就对故事更敏感。诺贝尔经济学奖得主卡尼曼提出的“系统1”思维,让我们会本能地被具体的案例、生动的细节打动,而对抽象的统计数据麻木。当医生说“这个补剂的有效率不到5%”时,我们的系统1会自动过滤这个数字;但当网红说“我就是那5%”时,我们会立刻觉得“我也可以”。
更关键的是,社交媒体的健康内容自带四种隐形偏见:有限的专业知识、背后的商业利益、博主的个人信念,以及为了流量刻意放大的情绪。这些偏见藏在故事里,让你在被打动的同时,不知不觉接受了错误信息。
但科学和情绪从来不是非此即彼的对立项,越来越多的医生开始尝试在证据医学的框架里,加入共情的温度。
纽约Northwell医疗系统从2014年开始推行“关系中心沟通”培训,3300多名医生学习如何用“我注意到你今天看起来很焦虑”替代“别担心”,用“我们一起看看有什么办法”替代“没有证据支持”。培训后,患者体验评价中“医生沟通”指标提升了22个百分点,慢性腰痛患者在12个月后的疼痛评分降低了15%——这个效果甚至优于一些非药物治疗。

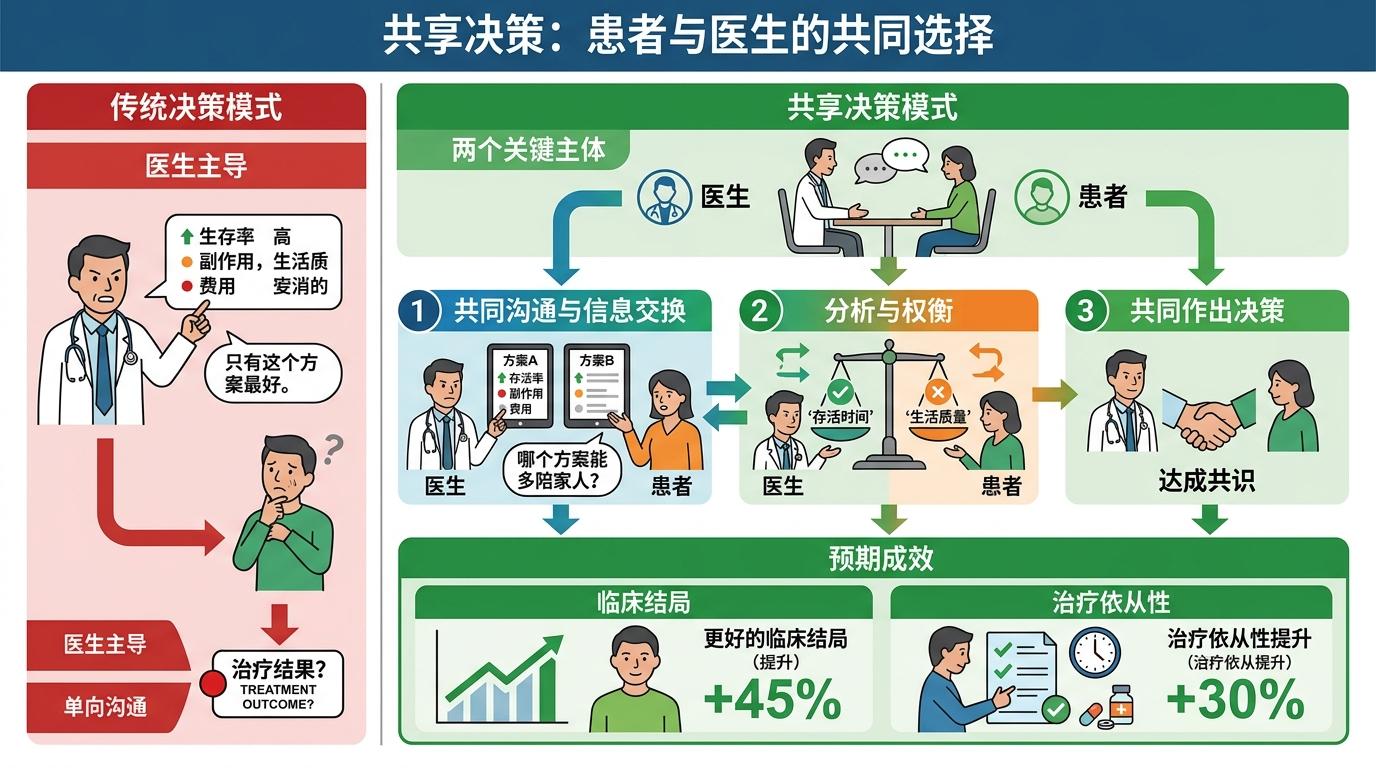
另一种方法是**共享决策**,也就是让患者和医生一起做选择。比如在选择癌症治疗方案时,医生不再只说“这个方案生存率更高”,而是会拿出两种方案的副作用、生活质量影响、费用等数据,同时问“你更在意能多陪家人几年,还是更想保持正常的生活?”。德国科隆大学的系统评价显示,这种方式能让45%的患者获得更好的临床结局,治疗依从性也能提升30%。
还有医生开始用“患者叙事”的方式沟通——让患者先讲自己的故事,再把科学数据放进这个故事里。比如对失眠患者,先听他说“我每天躺到床上就怕自己睡不着”,再告诉他“我们可以先试试调整作息,同时配合认知行为疗法,有60%的人能改善睡眠,而且不会有药物依赖”。
当一位糖尿病患者问医生“我能吃这个降糖的保健品吗”,其实是在说“我不想一辈子吃药”。如果医生只回答“没有证据”,就等于关上了沟通的门;但如果说“我理解你不想吃药的心情,我们可以先试试调整饮食和运动,同时监测血糖,看看能不能不用吃药”,就等于在科学和患者之间搭了一座桥。
医学的本质从来不是治病,而是帮助人。数据给人安全感,故事给人希望感——只有把这两者结合起来,才能让医学真正走进患者心里。毕竟,比起“正确”,患者更需要的是“被看见”。