对抗知识焦虑,从看懂这条开始
App 下载
每6人就有1个的肠易激,常用药藏着死亡风险
患者用药安全|死亡风险|标签外用药|抗抑郁药|肠易激综合征|公共卫生|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
患者用药安全|死亡风险|标签外用药|抗抑郁药|肠易激综合征|公共卫生|医学健康
凌晨两点的卫生间里,李梅盯着马桶盖发呆——这是她本周第三次因为肠易激综合征的突发腹痛从睡梦中爬起来。全球每6个成年人里,就有一个和她一样被这种“不致命却磨人”的毛病缠上:肚子说痛就痛,腹泻和便秘随机切换,不敢出差、不敢聚餐,连看电影都要提前查好影院卫生间的位置。为了正常生活,她已经吃了三年的抗抑郁药——医生说这能调节肠道神经,虽然药盒上根本没提“肠易激综合征”这几个字。直到上周,一份覆盖66万患者的研究结果让她后背发凉:她每天吃的药,可能让死亡风险升高35%。
你可能没听过“标签外使用”,但它每天都在医院里发生:医生开的药,说明书上写的适应症和你的病没关系,全凭临床经验判断。在肠易激综合征的治疗里,这种情况占到了七成以上——抗抑郁药、止泻药,这些没拿到官方“入场券”的药物,成了无数患者的“救命稻草”。
西达赛奈医疗中心的研究团队花了18年,从2005到2023年的电子健康记录里捞出66万名18到65岁的肠易激患者,用一种叫“倾向评分匹配”的方法——相当于把年龄、性别、基础病都一模一样的患者两两配对,一组吃药一组不吃,排除所有干扰因素——终于算出了这些“经验用药”的真实风险。
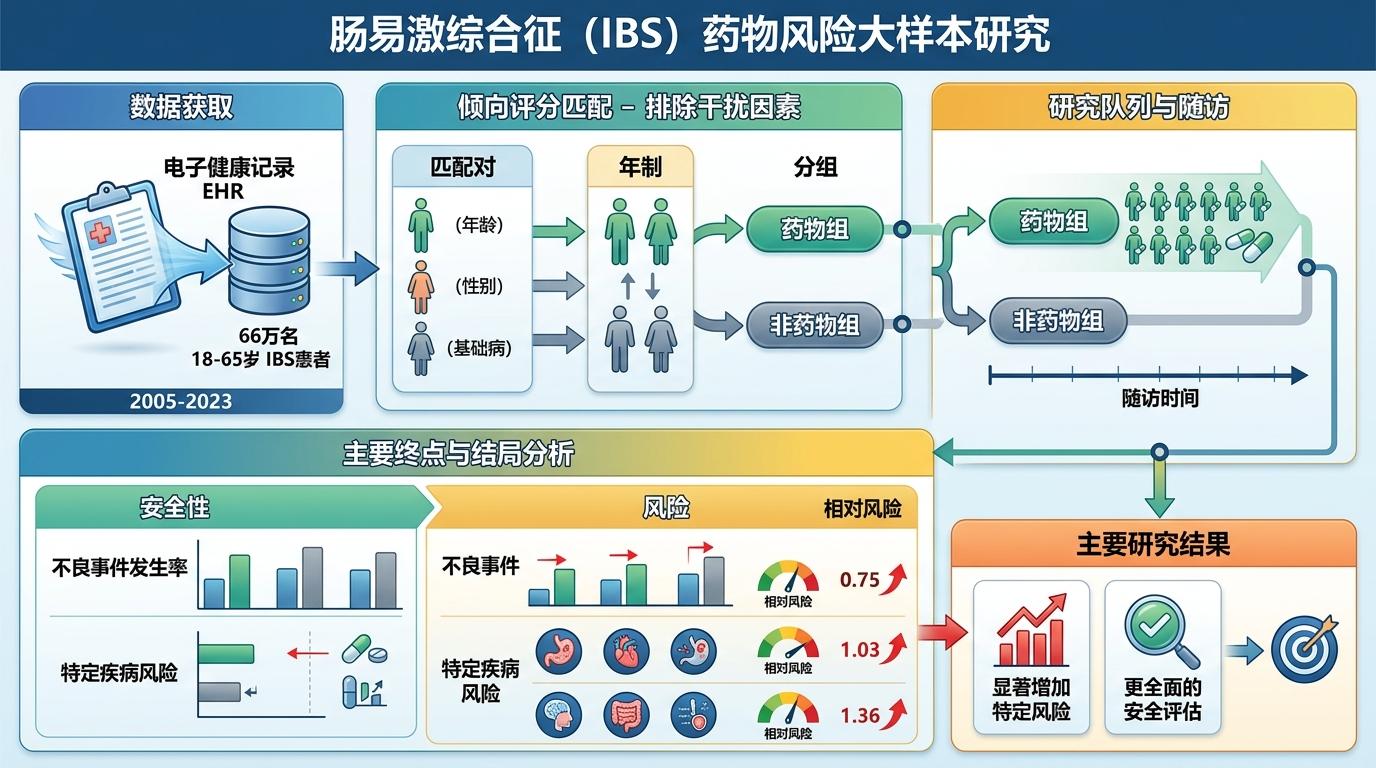
结果让所有人意外:抗抑郁药使用者的死亡率是1.6%,没吃药的人是1.0%,风险高出35%。更吓人的是,吃药次数越多风险越高,续方20次时,死亡风险几乎翻倍。而腹泻型患者常用的洛哌丁胺、地芬诺酯这两种止泻药,风险比更是冲到了2.39和1.89——相当于每5个长期吃药的人里,就可能多一个人提前离世。
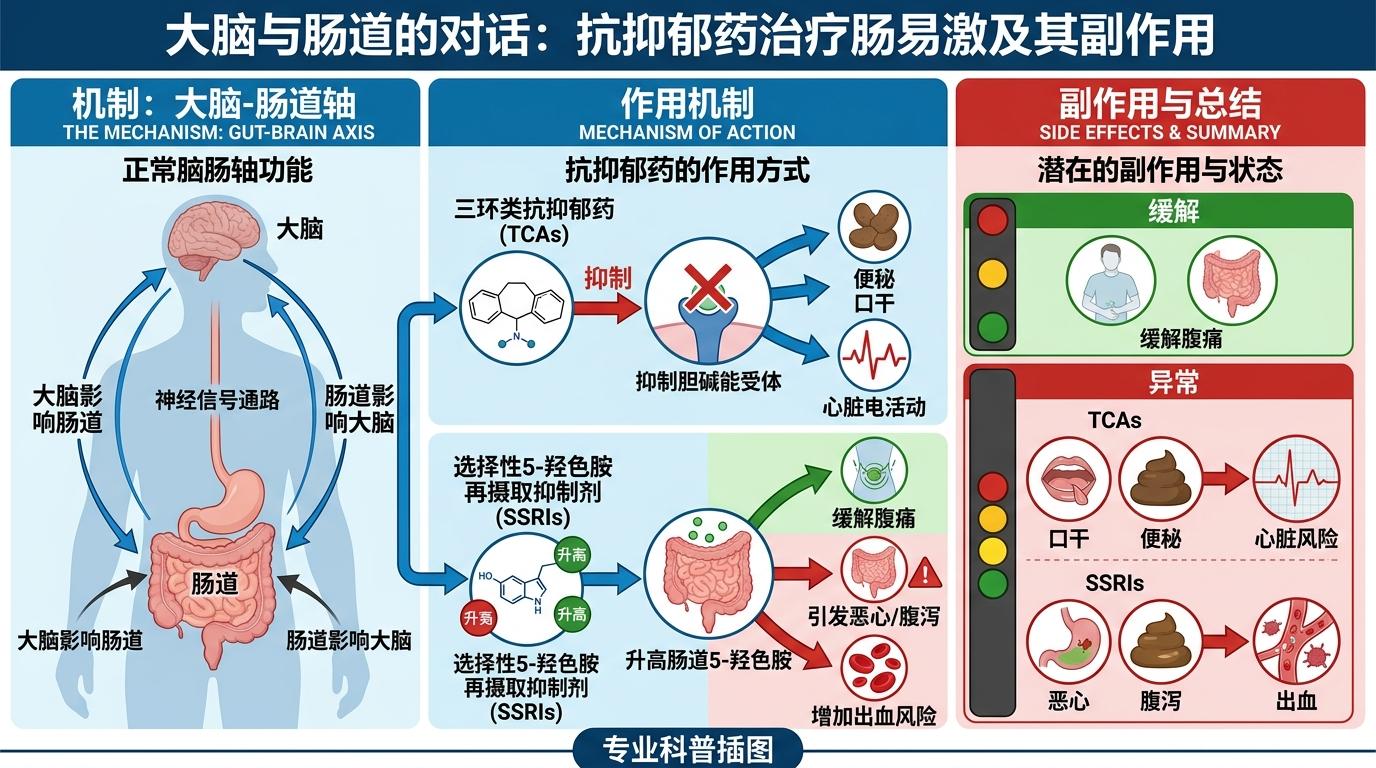
抗抑郁药治肠易激,靠的是调节脑肠轴——大脑和肠道之间的神经信号通路。但它的副作用也藏在这条通路上:三环类抗抑郁药会抑制胆碱能受体,导致便秘、口干,还会影响心脏电活动;SSRIs类药物会升高肠道里的5-羟色胺水平,虽然能缓解腹痛,却可能引发恶心、腹泻,甚至增加出血风险。
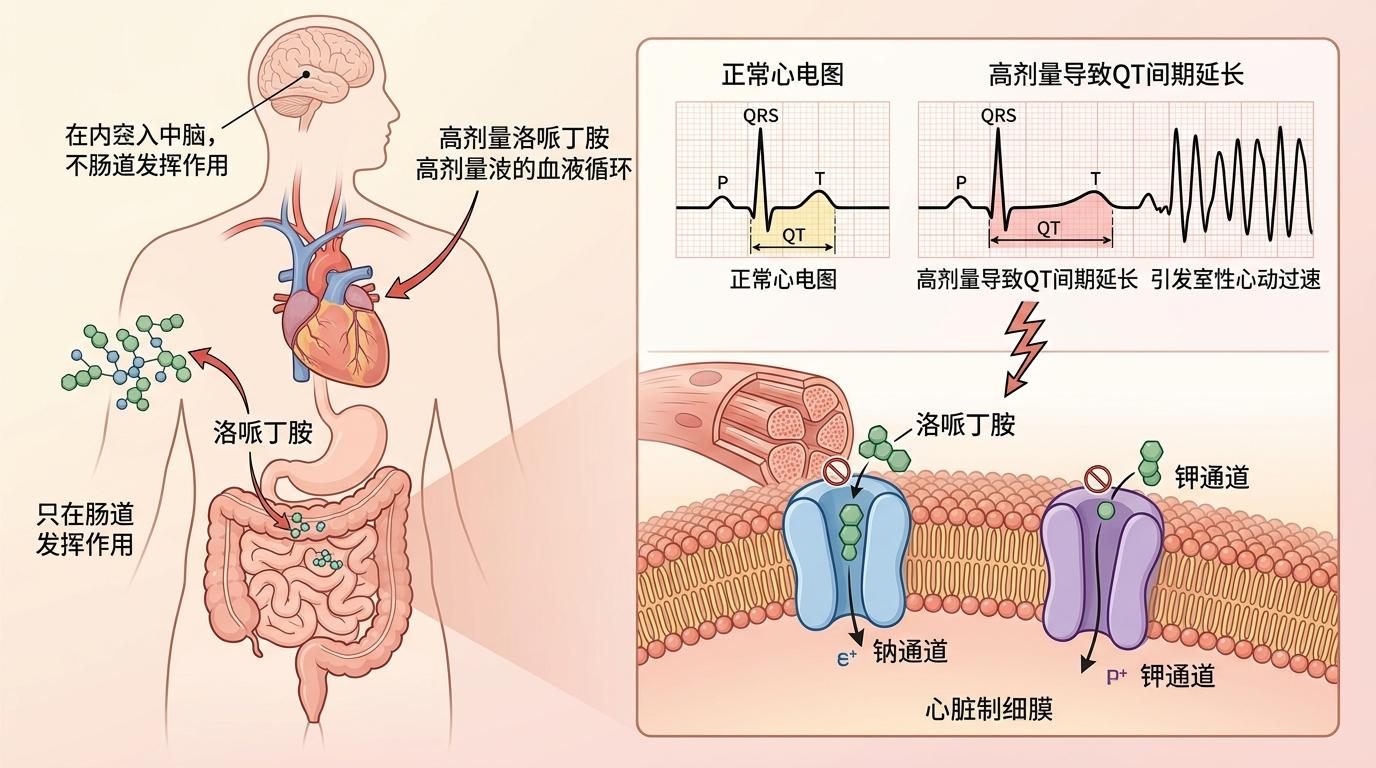
而洛哌丁胺这种止泻药,本质是一种“不会过血脑屏障的阿片类药物”——它只在肠道里发挥作用,本来很安全,但长期吃就会出问题:高剂量的洛哌丁胺会抑制心脏的钠通道和钾通道,导致QT间期延长,引发室性心动过速,甚至心脏骤停。美国FDA早在2016年就发过警告,但很多患者和医生都没当回事。
更关键的是,这些风险不是“吃了就会出事”,而是“长期积累的暗伤”。研究里的患者平均随访了7年,那些看似不起眼的副作用,比如体重增加、高血压、血糖异常,在十几年后会变成压垮身体的最后一根稻草。
看到这里,正在吃药的你可能已经开始手抖——别慌,研究反复强调:这是“关联”,不是“因果”。也就是说,吃抗抑郁药的人死亡率高,可能不是药本身的问题,而是因为他们的肠易激更严重,或者本身就有更多基础病。但这绝不意味着可以掉以轻心。
首先,绝对不能自己停药。抗抑郁药突然停掉会引发戒断反应:头晕、恶心、焦虑,甚至肠易激症状反弹。正确的做法是立刻找医生,一起评估“风险收益比”:如果你的症状已经控制得很好,能不能慢慢减药?有没有更安全的替代方案?比如解痉药——研究里唯一被证明长期吃也不会增加死亡风险的药物。
其次,别把药当唯一的救命稻草。肠易激综合征的治疗从来不是“吃药就行”:调整饮食(比如避开麸质、乳糖)、补充益生菌、认知行为疗法,这些非药物治疗的效果其实不比吃药差,而且没有副作用。
更值得关注的是,这次研究暴露的其实是一个更大的问题:我们对慢性病的长期用药安全,了解得太少了。那些在短期临床试验里被证明“安全”的药,在真实世界里吃十年、二十年,会变成什么样?我们不知道。而像肠易激这样的“小病”,恰恰是最容易被忽略的重灾区。
李梅已经预约了下周的门诊,她打算把这份研究报告打印出来,和医生好好聊一聊。她终于明白,肠易激综合征不是“忍忍就好”的小毛病,也不是“吃点药就行”的简单问题——它是一场需要和医生并肩作战的长期战役。
“药是用来帮你生活的,不是用来绑架你的。”这是她在研究报告的最后一页写下的话。未来的某一天,当我们再面对那些“不致命却磨人”的慢性病时,希望我们能有更多的选择,而不是只能在“难受”和“风险”之间二选一。
真正的治疗,从来不是只看当下的舒服,而是要对未来的自己负责。