对抗知识焦虑,从看懂这条开始
App 下载
医疗导师不是引路人,是高压下的拆弹者
情绪支持|威尔康奈尔医学院|医疗导师|职业倦怠|规培医生|社会心理学|临床诊疗技术|心理认知|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
情绪支持|威尔康奈尔医学院|医疗导师|职业倦怠|规培医生|社会心理学|临床诊疗技术|心理认知|医学健康
凌晨三点的急诊室,规培医生林晓盯着心电监护仪的波形,手指在抢救药盒间僵住——她不确定这个剂量会不会出错。身后的主治医师没说话,只是递过来一张便签,上面写着上次类似病例的用药记录,还有一行小字:「我第一次处理时,比你抖得还厉害。」
这不是美剧里的温情桥段,是真实的医疗职场。当72%的外科住院医师被诊断出职业倦怠,当连续工作24小时的医生认知能力等同于酒驾,「导师」早已不是站在讲台上传授经验的角色。威尔康奈尔医学院的露丝·戈蒂安团队耗时3年调研后发现:医疗行业的好导师,首先得是能帮年轻人接住情绪的「拆弹者」。但现实里,很多导师自己还困在旧体系的高压锅里。
医疗行业的高压是刻进体系里的:晋升委员会要求医生同时在临床、科研、教学、行政四个领域做到「卓越」,相当于让一个人同时当厨师、研发员、老师和经理。伊朗的研究显示,当地住院医师每周工作时长可达100小时,是欧洲标准的两倍;哈佛的研究更直接——连续工作超过77小时,医生的医疗错误率会飙升56%。
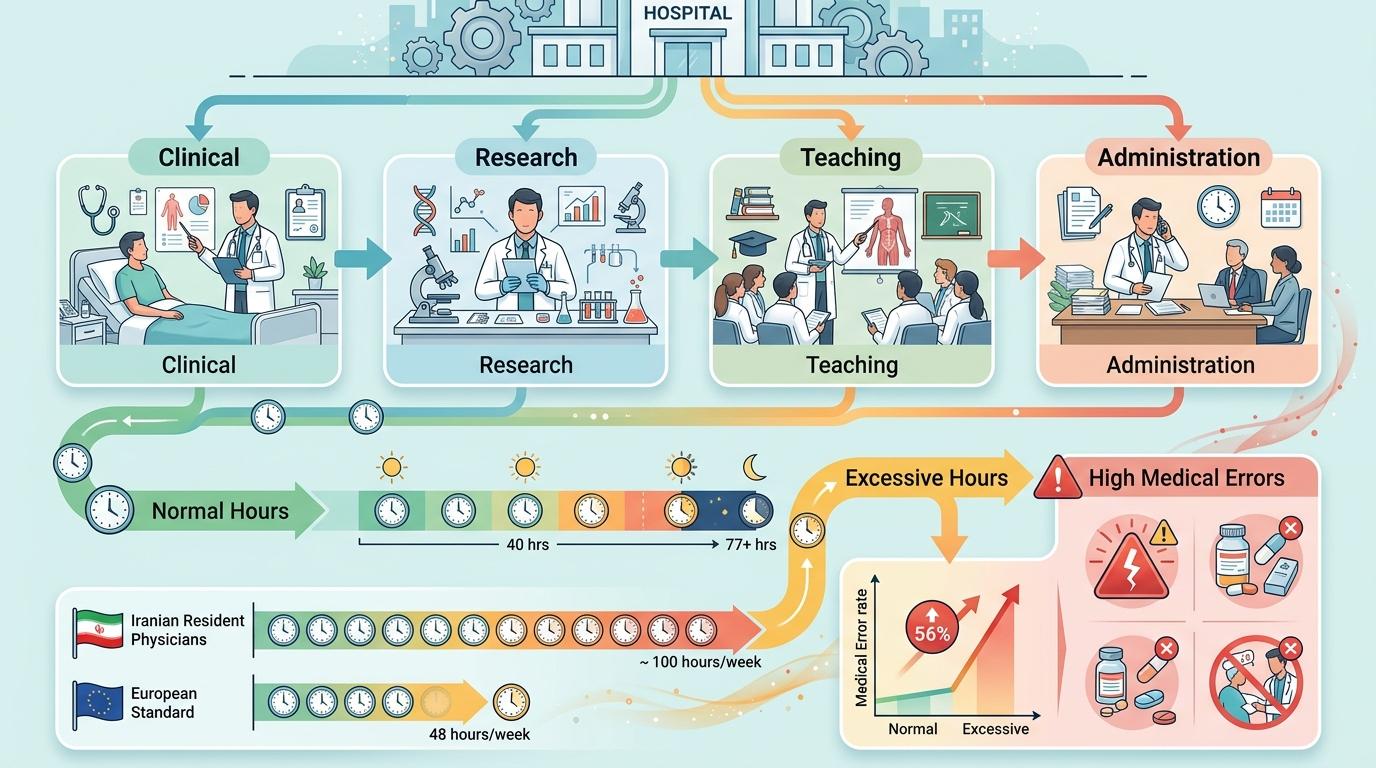
在这种环境下成长起来的导师,很多是「被高压驯化的幸存者」。他们当年被要求「忽略自己的情绪和需求」,如今也会下意识用这套标准要求学生:「我当年能扛过来,你为什么不行?」
更隐蔽的是「被动失责」:导师自己被临床和科研任务压得喘不过气,答应每周指导学生,结果变成了每月一次的敷衍,甚至连学生的邮件都要等三天才回。戈蒂安在调研中遇到过一个极端案例:一个博士生因为导师长期失联,实验设计卡了半年,最后只能通过系主任介入才更换导师。
戈蒂安在《医疗行业导师制》里,把「导师失责」分成了两种清晰的类型,像两面照妖镜。
一种是「主动失责」:导师把学生当廉价劳动力,让博士生替自己改本科生的作业,或者直接把学生的研究成果挂在自己名下发表;有的导师会刻意打压学生的独立性,比如学生想换个研究方向,就以「毕不了业」威胁。有个受访者告诉戈蒂安,她的导师甚至会在科室会议上公开说「她的成果都是我教的」,让她在同事面前抬不起头。
另一种是更普遍的「被动失责」:导师看起来和蔼可亲,却永远没时间真正指导你。他们会说「我相信你的能力」,却不帮你改论文;会答应帮你推荐资源,却转头就忘了。这种「隐形的忽视」最磨人——学生明明觉得不对劲,却找不到理由抱怨,只能自我怀疑是不是「不够努力」。
更值得关注的是,很多被动失责的导师并非故意,他们只是没意识到:在医疗行业,「没时间指导」本身就是一种失职。当学生面对的是「一个错误就可能出人命」的压力,导师的「缺席」不是小事,是把年轻人独自推到了高压钢丝上。
既然单导师模式容易因为一个人的失误而崩塌,越来越多的机构开始转向「多导师网络」——就像给年轻人搭一个安全网,而不是只抓着一根绳子。
比如多伦多大学开发的「MentorMate」系统,会根据学生的研究方向、性格甚至沟通习惯,匹配3到5个不同领域的导师:有人负责临床技能指导,有人帮着改论文,还有人专门做心理疏导。这种模式下,就算其中一个导师因为忙碌失联,学生还有其他支持渠道。
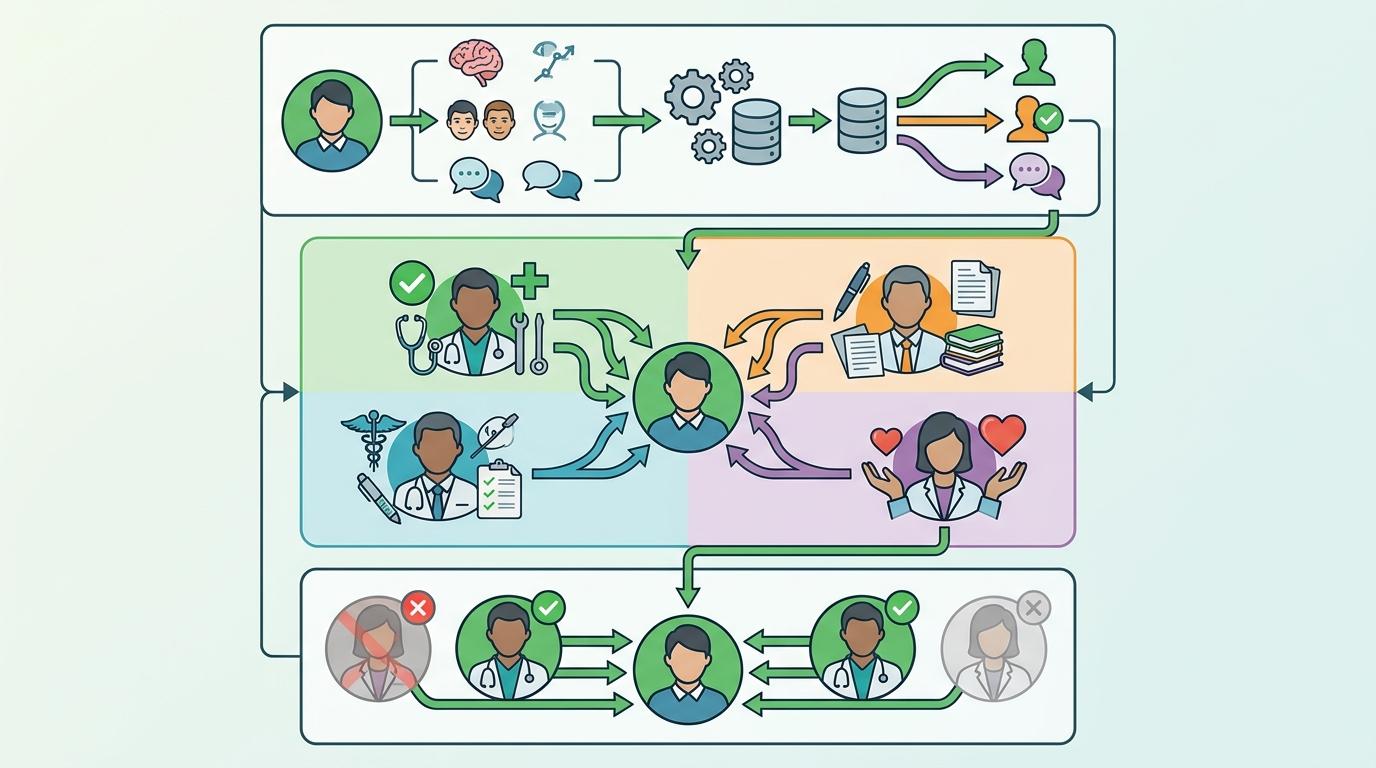
戈蒂安团队也提出了「结构化导师制」的解决方案:导师和学生要先签一份「指导合同」,明确每周沟通的时间、指导的内容,甚至包括「不能把学生当免费劳动力」的条款。同时,机构必须给导师减负——比如规定导师每周的指导时间不计入工作考核,或者给参与导师项目的医生额外的休假。
还有关键的一点:导师也需要「导师」。很多医学院开始给资深导师提供心理培训,教他们如何识别学生的倦怠信号,如何处理自己的情绪压力。毕竟,一个自己都在高压里挣扎的人,很难接住别人的情绪。
当我们谈论医疗导师制时,其实在谈论一个更本质的问题:我们到底要培养什么样的医生?是只会机械完成任务的「医疗工具」,还是能在高压下保持温度的「人」?
戈蒂安在书里写过一句话:「好的导师,是让学生知道自己不是一个人在扛。」这正是医疗导师制最核心的价值——它不是为了培养完美的医生,而是为了让每个医生都能在高压下,依然有勇气承认「我需要帮助」。
高压之下,先接住人,再谈培养。这不仅是导师的责任,也是整个医疗体系该补上的一课。