对抗知识焦虑,从看懂这条开始
App 下载
医院设备更新潮下,“多模态影像融合”如何重构诊疗?
手术室数字化|影像设备升级|肝癌消融手术|多模态医疗影像融合|临床诊疗技术|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
手术室数字化|影像设备升级|肝癌消融手术|多模态医疗影像融合|临床诊疗技术|医学健康
重庆一家三甲医院的介入手术室里,医生正为一名肝癌患者做精准消融手术。他面前的屏幕不再是单一的超声画面——CT的骨骼结构、MRI的软组织细节、超声的实时动态被无缝叠合在一起,肿瘤的边界、供血血管的走向像地图一样清晰。而就在三年前,医生还需要在三四台设备间切换画面,靠经验拼接病灶信息。
这不是科幻场景,而是正在发生的医疗变革。随着国内医院设备以旧换新进入高峰,一种叫“多模态医疗影像融合”的技术正在从实验室走进手术室,它不仅改变了医生“看”病的方式,也彻底重构了医院采购设备的逻辑。为什么这项技术能成为破局行业内卷的关键?
你可以把单模态影像想象成用手机单摄像头拍照:拍风景时能看清山水,但暗部细节糊成一片;开夜景模式能提亮暗部,又会丢失高光层次。而多模态影像融合,就像同时用专业相机的广角、长焦、微距镜头拍摄,再用AI把所有画面的精华拼在一起——既看清宏观结构,又不放过微观病变,还能实时追踪动态变化。
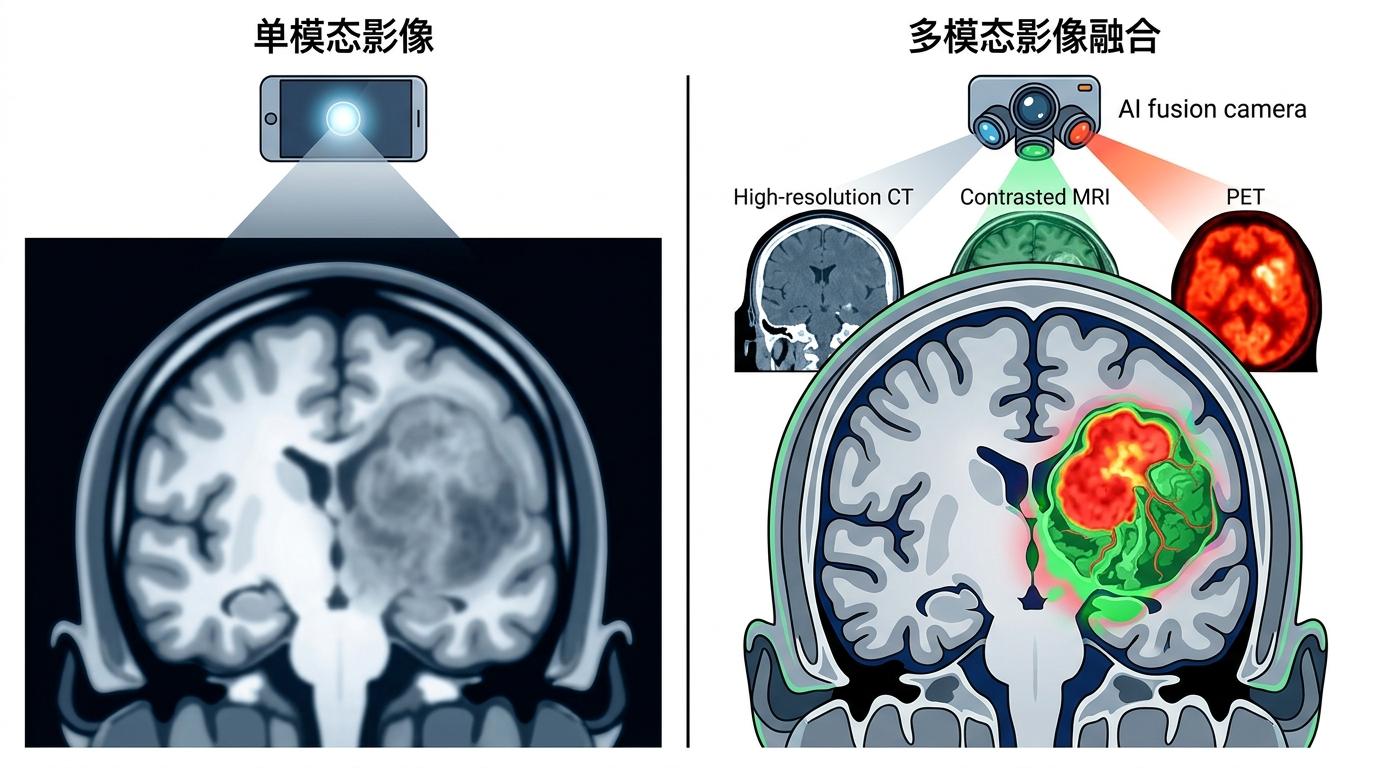
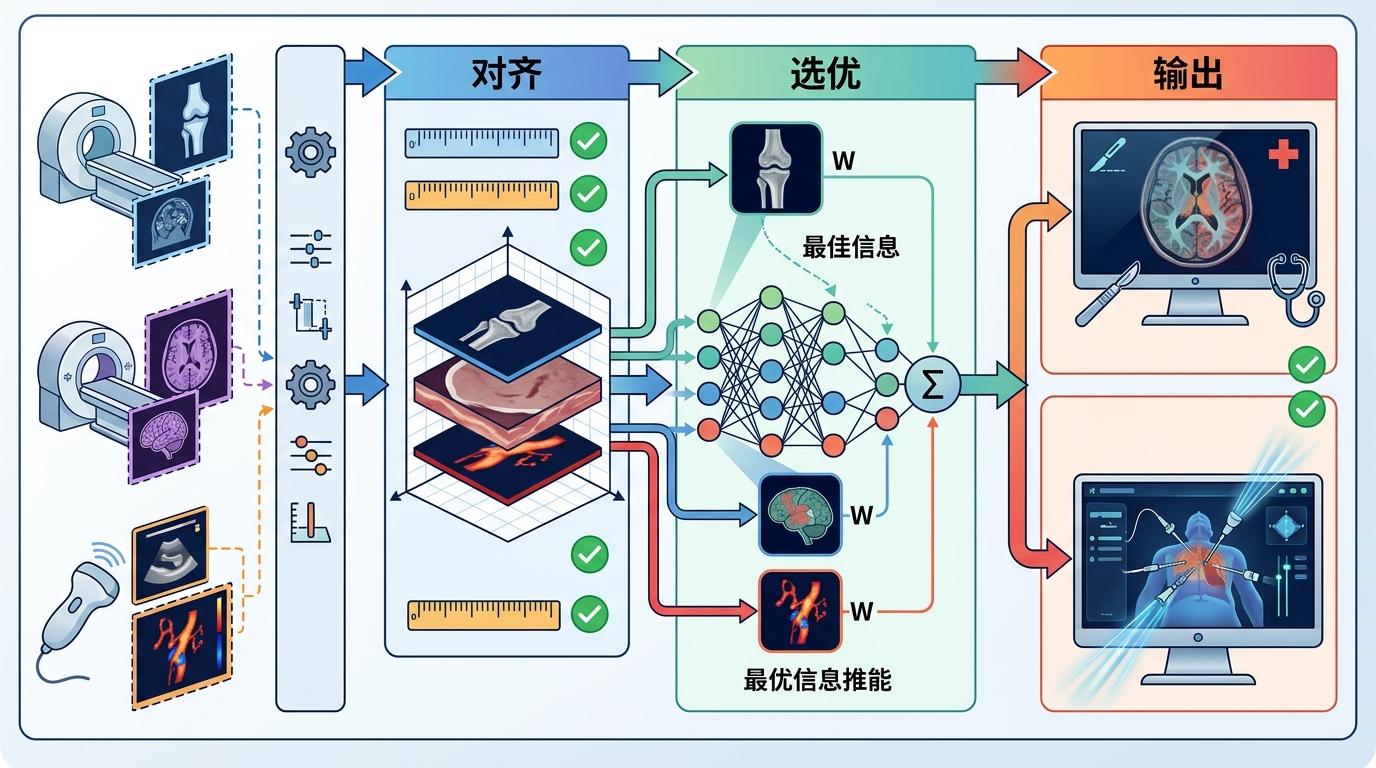
但真实的技术比这个类比更复杂。多模态融合的核心是解决三个问题:首先是“对齐”——不同设备拍出来的影像尺寸、分辨率都不一样,得通过算法把它们精准叠合在同一坐标系里,误差不能超过1毫米;其次是“选优”——用深度学习模型自动识别每种影像的优势信息,比如CT的骨骼、MRI的脑组织、超声的血流,再把这些信息按临床需求加权融合;最后是“输出”——生成一幅医生能直接看懂的画面,或者把融合数据实时传输到手术导航系统里。
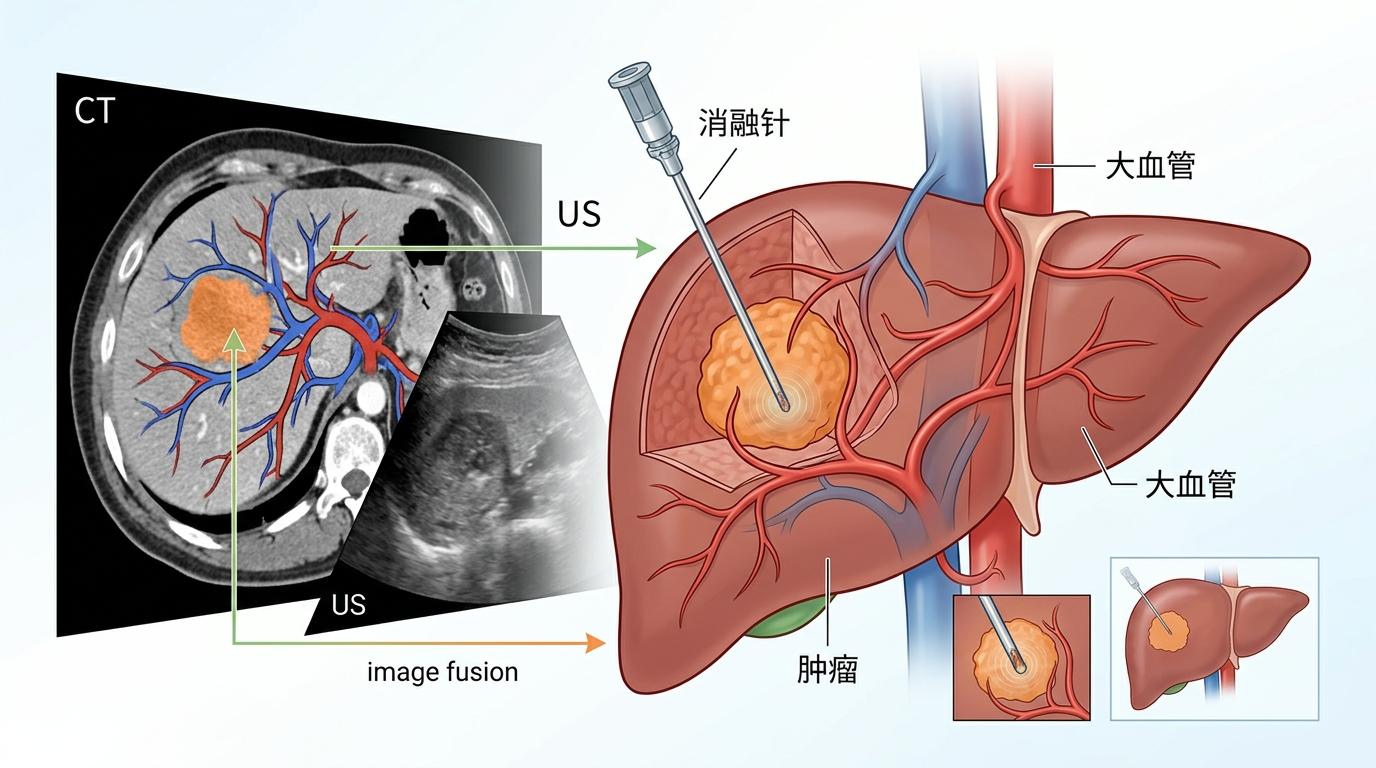
在肝癌介入手术中,这种融合的价值立竿见影:过去医生只能靠超声判断肿瘤位置,现在结合CT的血管分布,能精准避开大血管,把消融针直接插到肿瘤核心,手术时间缩短30%,并发症发生率降低40%。
当多模态融合成为临床刚需,医院采购设备的标准也彻底变了。过去医院看的是“折旧年限”——设备用满8年就考虑更换;现在看的是“临床生命力”:这台设备能不能支持多模态融合?能不能接入医院的智能诊疗平台?厂商能不能提供全生命周期的技术升级服务?
重庆那家三甲医院的设备评估表上,“设备健康状况”和“临床适配性”的权重已经超过了价格。他们最近更新的一台设备,单硬件成本比同类产品高15%,但因为能直接对接现有CT、MRI系统实现实时融合,还能通过远程升级获取新的AI算法,每年能减少100多台次重复检查,综合运营成本反而降低了20%。
这也倒逼设备厂商从“卖硬件”转向“卖解决方案”:不再比拼谁的设备分辨率更高,而是比拼谁能打通不同设备间的数据壁垒,谁能提供从术前诊断、术中导航到术后随访的全流程可视化支持。毕竟,对医院来说,一台能融入整个诊疗生态的设备,比十台孤立的高端设备更有价值。
不过,多模态融合的普及还面临几道坎。第一道坎是“数据壁垒”——不同厂商的设备用的是不同的数据格式,就像不同品牌的手机不能直接传文件,要实现融合,得先花大量精力做数据标准化。第二道坎是“算法信任”——医生需要知道融合后的画面有没有失真,AI的判断依据是什么,但目前大多数融合模型还是“黑盒”,医生不敢完全依赖。第三道坎是“成本门槛”——一套完整的多模态融合系统,包括硬件升级、算法授权和服务,成本是单台设备的2到3倍,很多基层医院还承担不起。
更现实的问题是,目前的多模态融合大多还停留在“静态影像拼接”阶段,要实现真正的“实时动态融合”——比如把术中超声的实时画面和术前CT的血管模型无缝对接,还需要解决延迟问题:如果画面延迟超过100毫秒,就会影响医生的手术操作,甚至造成危险。
回到重庆那家三甲医院的手术室,手术结束后,医生看着屏幕上的融合影像,确认肿瘤已经被完全消融。他说,以前做手术像“摸着石头过河”,现在终于能“睁着眼睛走路”了。
从“摸着石头过河”到“睁着眼睛走路”,这就是多模态影像融合带来的改变——它不是一项孤立的技术,而是一场从诊断到治疗、从设备采购到临床流程的系统性变革。当技术的进步让医生“看得更清、看得更全”,精准医疗就不再是一句口号,而是每个患者都能感受到的改变。
看见,即是确信;精准,才是治愈。