
1 个月前

1 个月前
美国每10个PTSD患者里,只有1个能完成完整的治疗疗程——不是他们不想好,是社区心理中心的诊室里,连能接诊的治疗师都凑不齐。经费短缺、人手不足、患者因交通或羞耻感中途退出,这些困境像三重锁,把数百万创伤幸存者困在无药可医的循环里。直到哈佛医学院附属机构拿出了一套16周的线上团体PARTS疗法:患者出勤率比传统治疗高28%,满意度拉满,创伤症状的改善幅度和一线疗法相当。
为什么一套线上团体治疗,能撬开PTSD治疗的资源死局?
过去我们总以为,PTSD治不好是因为患者“不配合”——怕回忆创伤、怕面对情绪,所以才会在治疗到一半时消失。但数据戳破了这个借口:美国社区心理中心里,每10个新诊断的PTSD患者,只有不到5个能摸到治疗室的门;就算进了门,能撑过8次治疗的人不足10%。
这不是患者的问题,是系统的死局。第一重是“人荒”:美国目前缺近10万名心理治疗师,农村地区的缺口更是达到60%,一名治疗师要同时对接上百名患者;第二重是“钱荒”:个体治疗的费用是团体治疗的3倍以上,医保覆盖有限,低收入患者连一次治疗都负担不起;第三重是“心荒”:PTSD患者常伴随物质依赖、抑郁等共病,传统的暴露疗法要反复拆解创伤细节,反而会把他们推得更远——合并物质依赖的患者,治疗辍学率高达46%。
没人敢相信,破局的钥匙居然是“把治疗搬到线上,凑成一群人一起治”。
PARTS疗法的核心,是把每个患者的内心看成一个“家庭”——那些创伤带来的恐惧、自责、麻木,都是这个家庭里受伤的“成员”,而不是需要被消灭的“敌人”。
你可以把它想象成一场线上家庭会议:每周90分钟,8-12个患者在视频会议室里,跟着治疗师练习“和自己的内心对话”——不是逼自己“放下过去”,而是试着问一句:“你现在这么害怕,是在保护我吗?”这种基于内部家庭系统(IFS)理论的非病理化视角,把传统治疗里的“对抗”变成了“接纳”。
但真实的机制比这个比喻更精准:
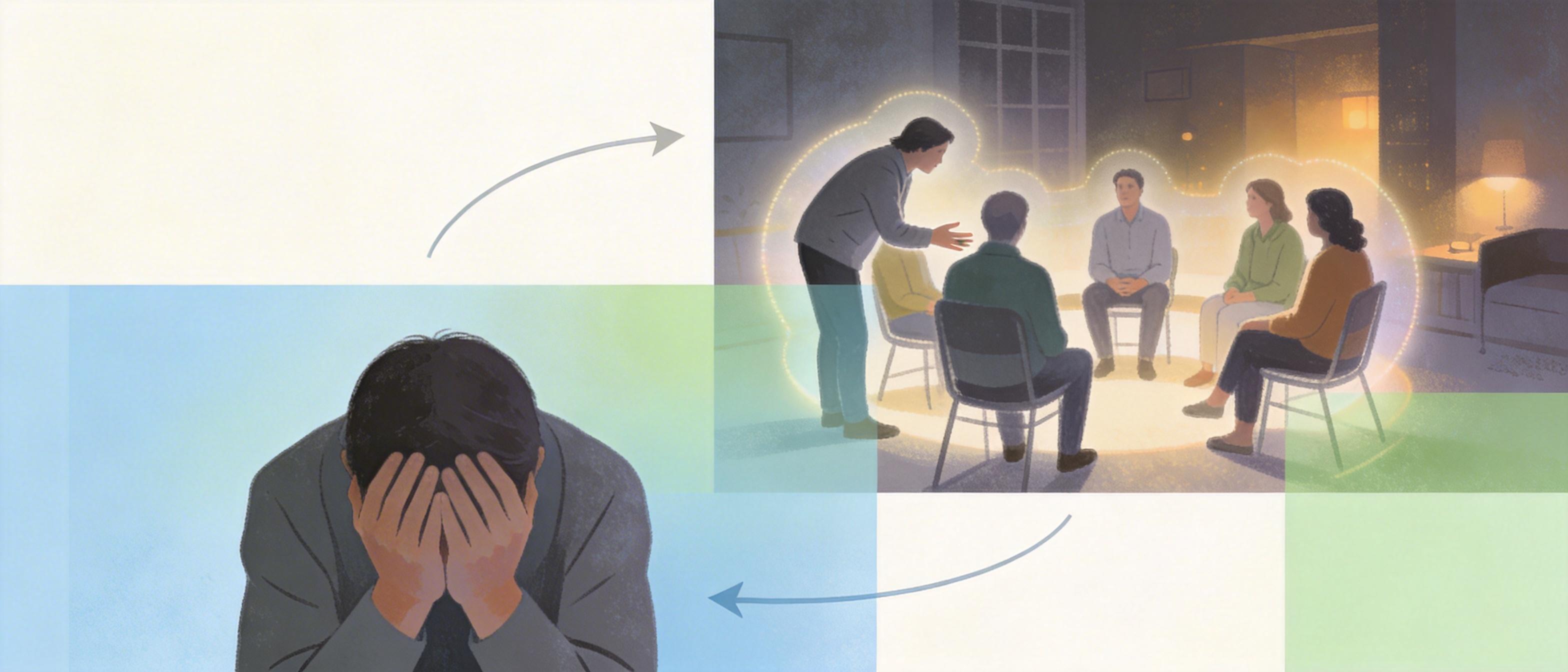
我认为,PARTS最聪明的地方不是“线上”,也不是“团体”,而是它把“治疗师的专业能力”,部分转移给了“患者之间的支持系统”——这才是它能突破资源瓶颈的核心。
2026年发表的随机对照试验给出了最硬的证据:60名PTSD患者被分成两组,PARTS组平均出勤12.8次,对照组只有10次;治疗结束后,两组的创伤症状都大幅减轻,但PARTS组的满意度是100%——没人想中途退出。
更让人惊喜的是针对共病患者的PARTS-SUD版本:10个同时患有PTSD和物质依赖的患者,70%完成了全部治疗,而传统治疗的完成率只有20%。患者的创伤症状每周下降1.7分,物质渴求感也在持续降低。
但它的价值被低估了。
媒体只看到了“线上治疗有效”,却没注意到PARTS的可扩展性:一名治疗师同时带10个患者,成本只有个体治疗的1/5;标准化的课程可以翻译成多语言,适配不同文化背景的患者;甚至不需要专业的心理治疗师,经过培训的社工就能带领团体。
当然,它也有盲区:目前的研究样本还太小,主要集中在城市患者,农村地区的数字鸿沟还没解决;对于极端严重的复杂PTSD,它还需要和个体治疗结合。但这些都不是致命的缺陷——它已经证明了,低成本的普惠治疗,一样能达到顶尖的疗效。
我们总以为,好的医疗必须是“一对一的高端服务”,必须是“专家坐诊的稀缺资源”。但PARTS疗法告诉我们,治愈的力量从来都不是单向的——当一个人不再觉得自己是“孤独的病人”,当治疗不再是“昂贵的奢侈品”,希望才会真正落地。
最动人的不是数据,是患者的反馈:“我第一次敢说自己的创伤,因为有人在点头说‘我懂’。”
治愈从来不是一个人的战斗,而是一群人的和解。
未来的心理健康服务,不该是少数人的特权,而是所有人都能伸手摸到的光。
点击充电,成为大圆镜下一个视频选题!