对抗知识焦虑,从看懂这条开始
App 下载
医保“拼图”重构:一场关乎13亿人的省级统筹大棋局
资金池|慢性病患者|报销差异|医保统筹|公共卫生|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
资金池|慢性病患者|报销差异|医保统筹|公共卫生|医学健康
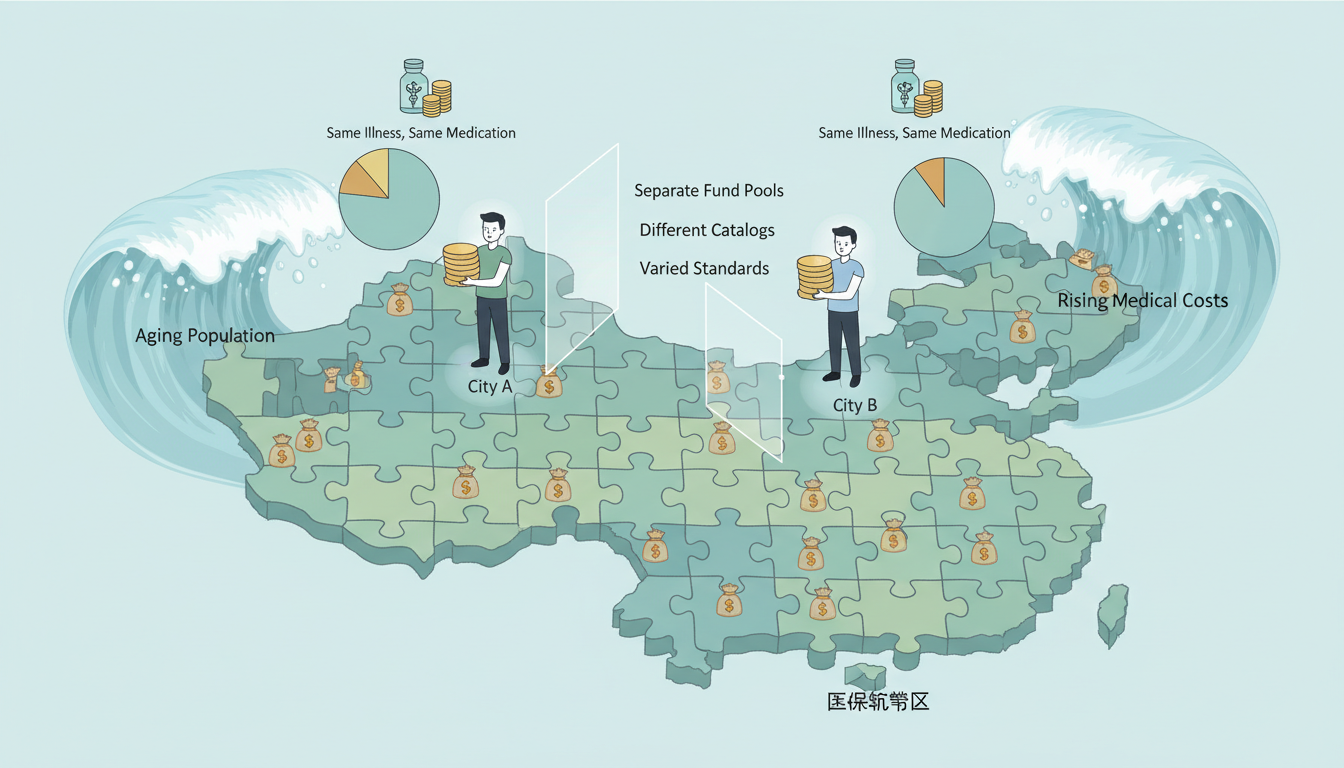
同一个省内,住在A市的李先生和B市的王先生患上同一种慢性病,使用着相同的药物。然而,每年医保报销下来,两人自付的费用却可能相差甚远。这并非因为病情差异,而是因为他们分属两个不同的医保统筹区。在过去,中国的基本医保体系就像一幅由数百个地级市拼接而成的“碎片化”地图,城市之间存在着一道道无形的墙,墙内是各自为政的资金池、报销目录和待遇标准。这不仅造成了“同省不同待遇”的保障不公,更让每个小小的资金池在人口老龄化、医疗费用上涨的浪潮中,显得格外脆弱。
这道墙,正在被加速推倒。一场自上而下、关乎13亿人“病有所医”的深刻变革,正以前所未有的速度铺开。
2025年11月27日,国务院常务会议的部署,为这场变革踩下了“油门”。会议明确指出,推进基本医保省级统筹是健全全民医保制度的重要举措,有利于更好发挥保险互助共济优势,增强医保制度保障能力。这标志着,将医保统筹层次从地级市提升至省级,不再是零星试点,而是成为一项全国性的战略任务。
所谓省级统筹,核心就是打破过去以地市为单位的“小池子”,汇集成一个全省范围的“大水库”。通过统一全省的医保政策、筹资标准、待遇保障、基金管理等关键环节,实现医保基金在更大范围内的互助共济。这不仅是为了拉平地区间的待遇鸿沟,更是为了增强整个体系对抗风险的能力,为医保制度的可持续发展夯实基础。
提升统筹层次,并非简单的行政区划调整,而是为了破解长期存在的深层矛盾。
首先是基金的“贫富不均”与抗风险能力不足。 保险的本质在于“大数法则”,即参保人数越多,基金池越大,抵御风险的能力就越强。在地市级统筹下,一个省内常常出现“旱涝不均”的景象:省会和经济发达城市医保基金相对充裕,而经济欠发达、人口老龄化严重或人口流出地区,基金则可能捉襟见肘,面临穿底风险。中国医疗保险研究会专家梁嘉琳指出,尤其在西部、东北地区,收支矛盾尤为突出。省级统筹通过“削峰填谷”,在省内进行资金调剂,能有效化解局部地区的支付危机,确保医保制度的稳健运行。
其次是“医疗跑省内,医保却出市”的层级错位。 随着分级诊疗的推进,“大病不出省”已成为现实路径,省内的优质医疗资源正在通过医共体、巡回医疗等方式进行统筹调配。然而,医保基金的管理却仍停留在地市层面。这种“医疗省级化、医保地市化”的失衡,导致患者省内异地就医时常面临报销比例降低、手续繁琐甚至待遇落差的窘境,严重阻碍了医疗资源的合理流动与分级诊疗的落地。
最后是制度碎片化带来的公平性缺失与管理效率低下。 不同的缴费基数、不同的药品目录、不同的报销起付线……碎片化的制度设计,让公平保障成为一句空谈。同时,重复建设的信息系统和各自为政的管理模式,也造成了巨大的行政资源浪费。省级统筹通过“七统一”(参保覆盖范围、筹资缴费、待遇保障、基金运行、基金调剂、医保支付、医保公共服务)等改革,正逐步熨平这些制度褶皱。
面对各省内部巨大的经济发展差异,省级统筹的推进并非“一刀切”,而是展现了“因地制宜、分类施策”的改革智慧。目前,各地主要探索了两种模式:
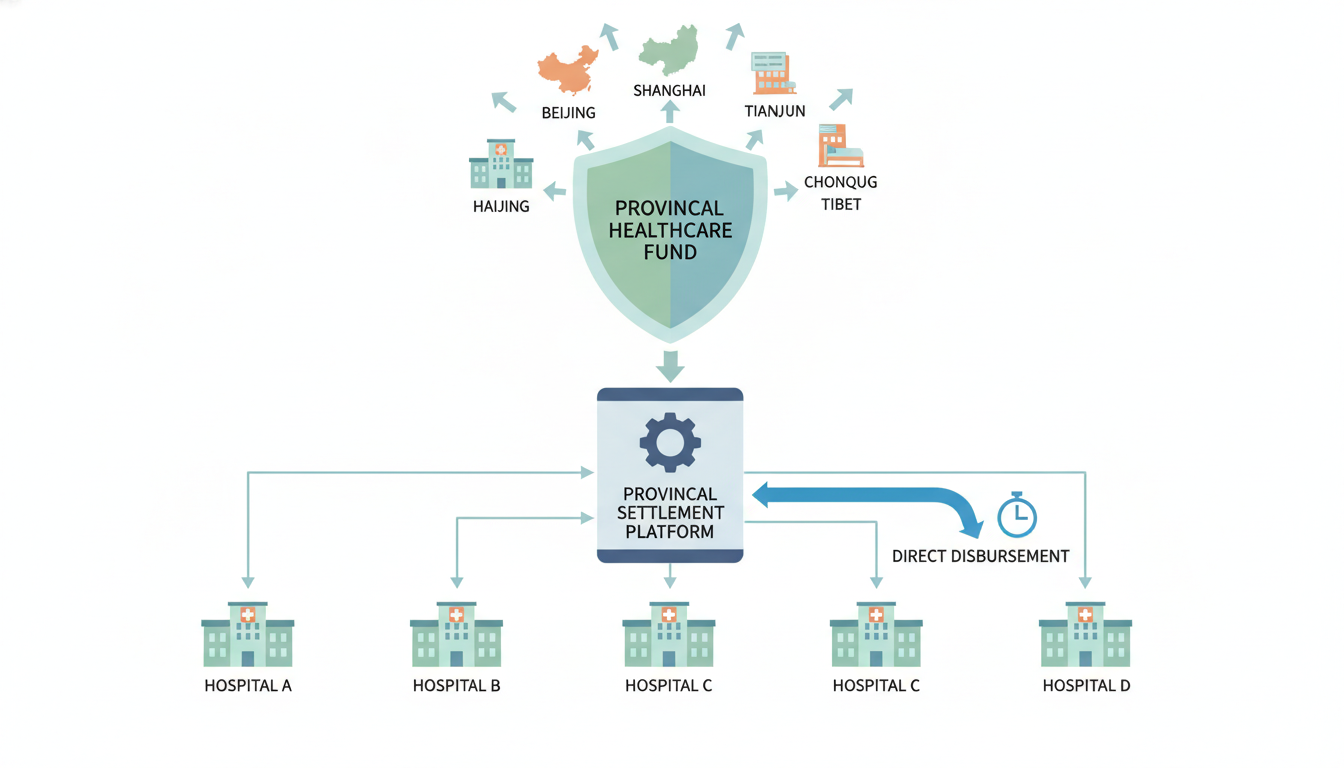
从“先居民医保、后职工医保”,从“调剂金先行、逐步实现统收统支”,这种渐进式的改革路径,稳妥地平衡了效率与公平、改革与稳定的关系。
尽管方向明确,但通往全面省级统筹的道路并非坦途。挑战依然严峻:
利益格局的博弈: 如何平衡省内发达地区与欠发达地区的利益?基金充裕的城市是否愿意持续“输血”?这考验着省级政府的统筹协调能力和责任分担机制的设计智慧。
“虹吸效应”的隐忧: 统一的报销政策可能会加剧患者向省会大医院集中的“虹吸效应”,这不仅会冲击分级诊疗秩序,也可能推高整体医疗费用。因此,医保统筹必须与优质医疗资源下沉、基层服务能力提升等配套改革协同推进。
管理能力的适配: 统筹层次提升后,对省级医保部门的基金管理、监督、精算能力提出了更高要求。如何避免地方政府在基金征缴和监管上的“搭便车”心态,建立科学的绩效考核机制,是确保改革成效的关键。
从县级到市级,再到如今加速迈向省级统筹,中国医保制度的每一次“升级”,都是为了编织一张更广覆盖、更强韧性、更显公平的民生保障网。这不仅是一场基金管理的变革,更是一次治理逻辑的重塑。
省级统筹并非终点。它为最终实现医保全国统筹奠定了坚实的基础。可以预见,在不远的未来,当一个公民拿着一张医保卡,无论身处天南地北,都能享受到公平、便捷、高效的医疗保障服务时,这场静水深流的改革,将真正彰显其时代价值。这盘关乎13亿人健康福祉的“大棋局”,正在稳健落子,步步向前。