对抗知识焦虑,从看懂这条开始
App 下载
只靠抑郁焦虑量表,治不好复杂的人心
失业经历|精神筛查工具|抗抑郁药|GAD-7量表|PHQ-9量表|心理治疗|心理认知
对抗知识焦虑,从看懂这条开始
App 下载
失业经历|精神筛查工具|抗抑郁药|GAD-7量表|PHQ-9量表|心理治疗|心理认知
一个28岁的年轻人坐在诊室里,说自己最近总是失眠、提不起劲。医生递过两张问卷——PHQ-9和GAD-7,这是现在门诊最常用的精神筛查工具,前者测抑郁,后者测焦虑。半小时后,他拿到了“中度抑郁”的诊断,开了抗抑郁药。但没人问他,三个月前刚失业的他,是不是还在深夜盯着催债信息发呆;没人注意到,他总在重复检查门锁的小动作;更没人提起,他16岁时曾被校园霸凌的过往。我们以为抓住了核心症状,却可能错过了一整个人。
PHQ-9和GAD-7不是洪水猛兽。前者是包含9个问题的抑郁自评量表,患者根据两周内的症状频率打分,总分对应抑郁程度;后者是7项的焦虑筛查工具,原理类似。它们高效、免费,经过临床验证,能快速帮医生锁定最常见的情绪问题——就像用体温表快速判断发烧,简单直接。
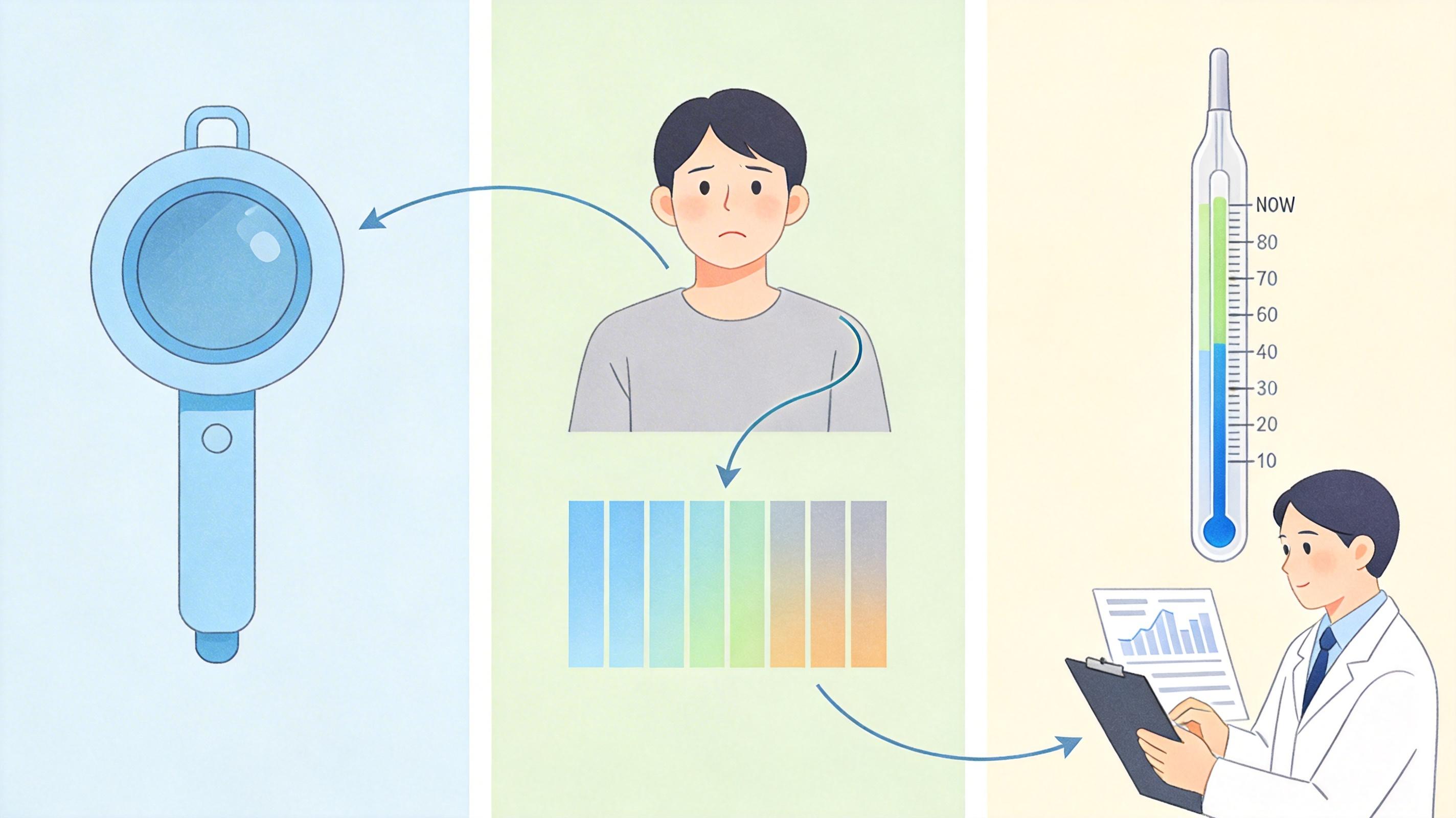
但体温表测不出肺炎还是流感,这两张量表也测不出全貌。一项针对50名女性的研究显示,PHQ对除恐慌障碍外的其他焦虑障碍漏诊率高达58%;对非重性抑郁的识别率更是低至14%。当它们成为门诊评估的“标准答案”,我们就把人类复杂的精神世界,硬生生塞进了“抑郁”“焦虑”两个格子里。
那些反复洗手到脱皮的强迫症患者,那些总在走神、完不成工作的ADHD患者,那些被童年创伤困住的人,都可能因为这两张量表,被贴上“抑郁”的标签,或者干脆被判定为“没病”。
精神科里有个被反复提及的模型——生物-心理-社会模型,简单说就是:一个人的精神状态,从来不是单一因素导致的,而是身体状况、心理活动、生活环境拧成的麻绳。全人评估,就是要把这根麻绳慢慢拆开看。
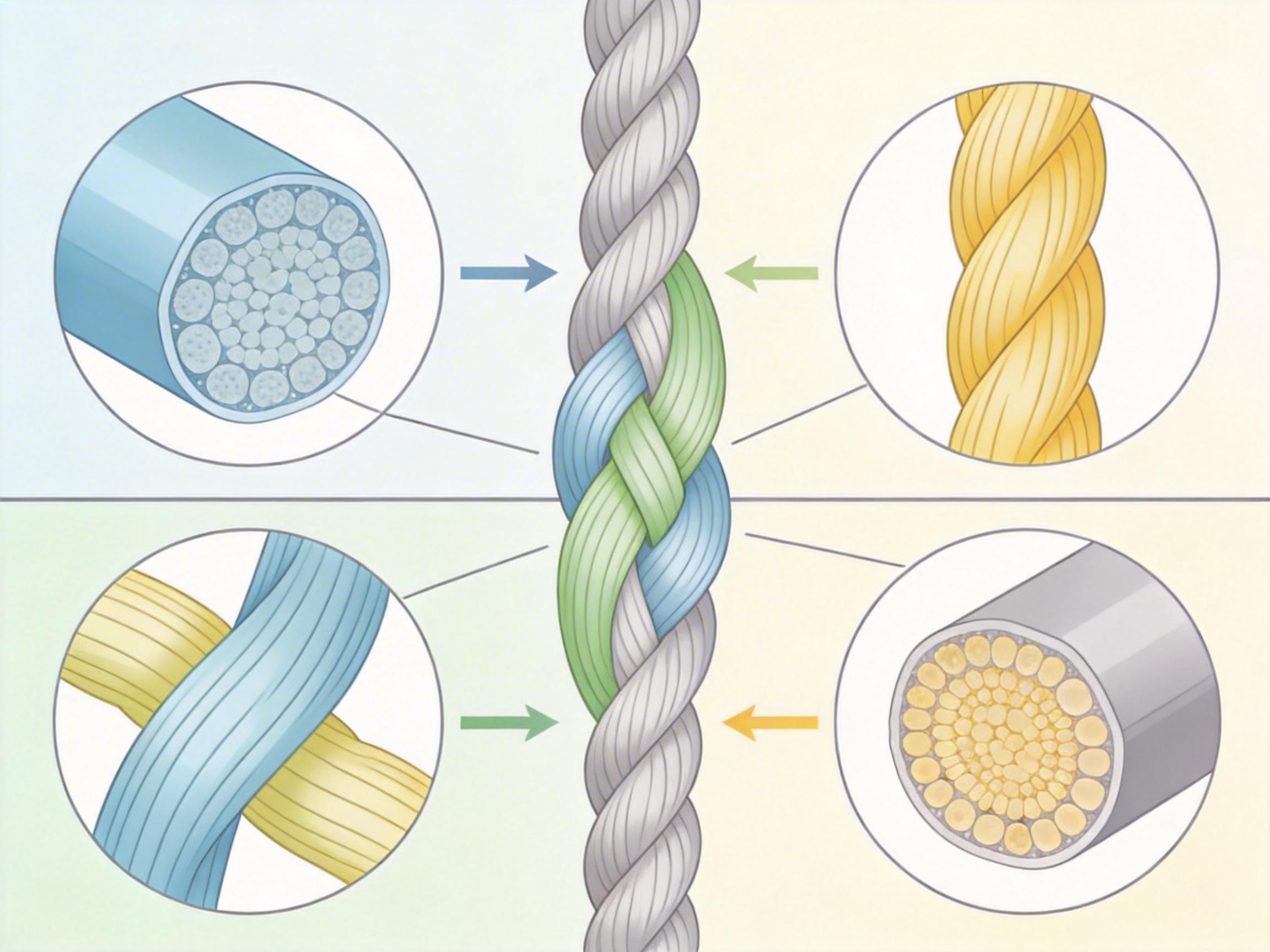
它可能是问患者最近的睡眠质量,因为长期失眠本身就是精神问题的诱因,也可能是其他疾病的信号;可能是了解他的人际关系,比如是不是刚经历了离婚或亲人离世;甚至会问他的饮食习惯、运动频率——研究显示,健康的生活方式得分每提高1分,抑郁风险就降低0.93分。
美国精神病学会的DSM-5手册里,其实早就配套了全人评估的工具:跨症状量表覆盖躁狂、睡眠、药物使用等12个维度;世界卫生组织残疾评估量表能测出患者在社交、自理等方面的障碍;还有文化评估访谈,帮医生理解不同文化背景下的情绪表达差异。但这些工具,在快节奏的门诊里,常常被束之高阁。
不是医生不想做,而是现实不允许。一个门诊号平均只有15分钟,要问病史、做检查、开药方,留给深入交流的时间少得可怜。这也是为什么,数字化工具和AI辅助评估成了新的突破口——让患者提前在线完成多维度问卷,AI先整理出重点,医生再针对性询问,效率能提高不少。
我们总在追求一个“准确的诊断”,仿佛拿到那个标签,就找到了治病的钥匙。但精神疾病的世界里,很多时候没有“标准答案”。一个被诊断为抑郁的患者,可能同时有未被发现的创伤后应激障碍;一个焦虑患者,也许核心问题是注意力缺陷。
更重要的是,诊断标签可能带来另一种伤害——污名化。当一个人被贴上“抑郁症”的标签,他可能会被周围人特殊对待,自己也可能陷入“我是病人”的自我认知里。而全人评估的意义,就是把“病人”重新变回“人”:他是那个喜欢踢足球、最近失业的小伙子,是那个总担心孩子、睡眠不好的妈妈,而不是一个冷冰冰的诊断名词。
当然,全人评估不是要否定现有的诊断工具,而是要把它们放回合适的位置——作为筛查的起点,而不是诊断的终点。就像我们不会只靠体温表治病,也不能只靠两张量表,就定义一个人的精神世界。
那个28岁的年轻人,后来在另一家医院做了全人评估。医生发现他的失眠里藏着未被处理的失业创伤,重复检查门锁的小动作是强迫症的早期表现。调整治疗方案三个月后,他终于能睡整觉了,也开始投新的简历。
精神健康的本质,从来不是治疗“疾病”,而是理解“人”。我们需要量表的高效,但更需要看见每个患者藏在症状背后的故事。毕竟,人心不是一张可以打分的试卷,它是一本需要慢慢读的书。
理解,而非简化,才是最好的诊断。