对抗知识焦虑,从看懂这条开始
App 下载
减肥神药的个体差异,藏在你的基因里
药物副作用|个体化用药|基因变异|23andMe|GLP-1受体激动剂|基因组学|代谢内分泌疾病|生命科学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
药物副作用|个体化用药|基因变异|23andMe|GLP-1受体激动剂|基因组学|代谢内分泌疾病|生命科学|医学健康
当美国每8个人里就有1人试过GLP-1受体激动剂——这种能让肥胖者平均减重15%的“神药”时,一个尴尬的现实摆在眼前:有人靠它甩掉20斤赘肉,有人却只瘦了2斤,还有人被恶心、呕吐折腾到停药。
2026年4月,基因检测公司23andMe的团队在《自然》杂志上捅破了这层窗户纸:他们分析了近2.8万名用药者的数据,发现GLP-1受体基因里的一个微小变异,能让携带者多减重0.76公斤;而另一个基因的突变,会让使用双靶点药物的人更容易吐到怀疑人生。
为什么同样的药,有人如获至宝,有人避之不及?答案藏在我们从父母那里继承来的DNA里。
要理解基因的作用,得先搞懂GLP-1受体激动剂到底是什么——你可以把它想象成一把钥匙,专门打开肠道和大脑里的“食欲锁”:进食后肠道会分泌GLP-1激素,它能让胰腺多分泌胰岛素,还能给大脑发信号“别吃了”。而这类药物就是人工合成的“超级钥匙”,能牢牢卡在锁孔里,持续发挥作用。
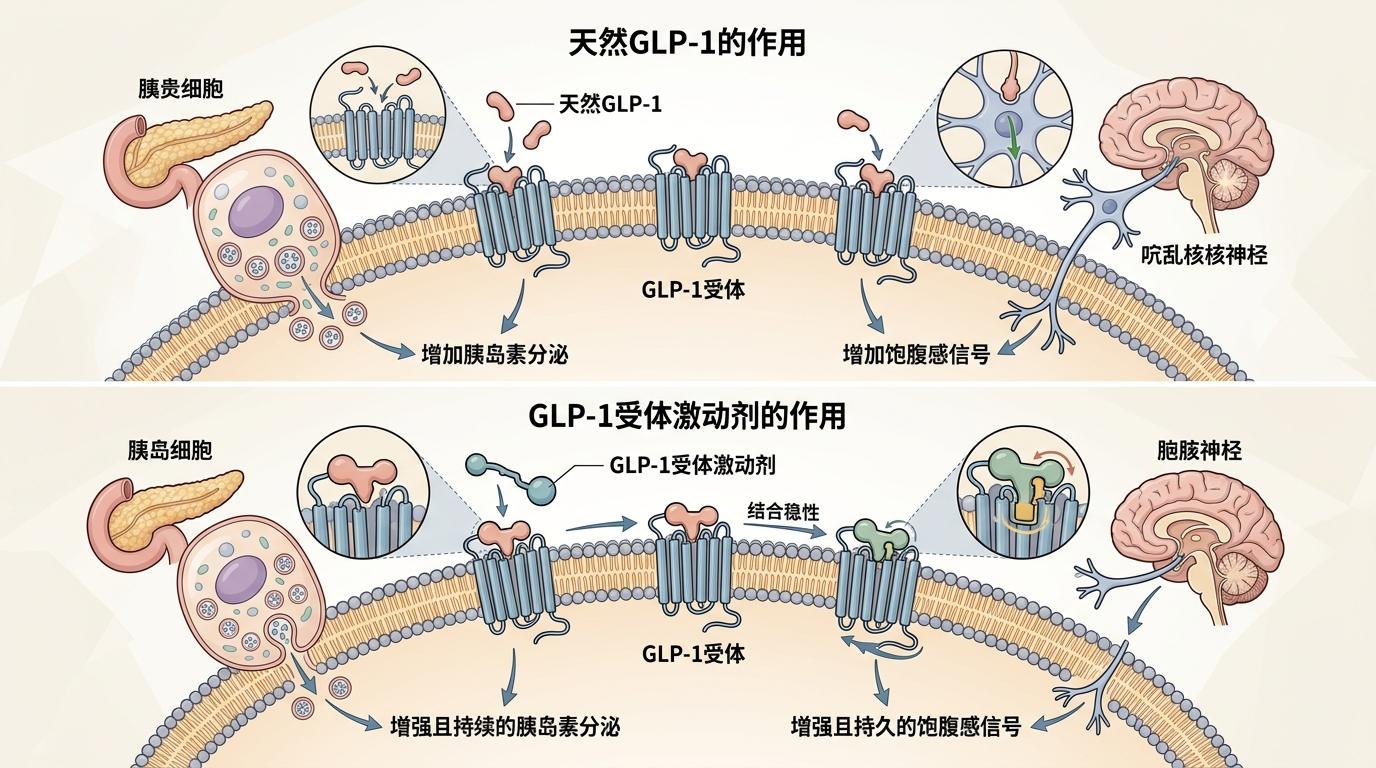
但不是所有人的“锁孔”都长得一样。23andMe的研究团队用全基因组关联研究(GWAS)——一种把成千上万人的基因和用药反应放在一起比对的技术——找到了两个关键基因:
GLP1R基因上的一个错义变异,会让受体蛋白更容易和药物结合,每多一个这样的基因拷贝,就能多减0.76公斤。
GIPR基因的变异则只和双靶点药物替西帕肽有关:携带这个变异的人,用药后恶心呕吐的风险会飙升,因为GIP原本的“缓冲”作用被削弱了,GLP-1的刺激直接放大成了肠胃不适。
更重要的是,这不是实验室里的空想——研究者把遗传信息和性别、用药剂量等因素结合,做成了一个预测模型,能准确区分出谁能多减重、谁更容易中招副作用。
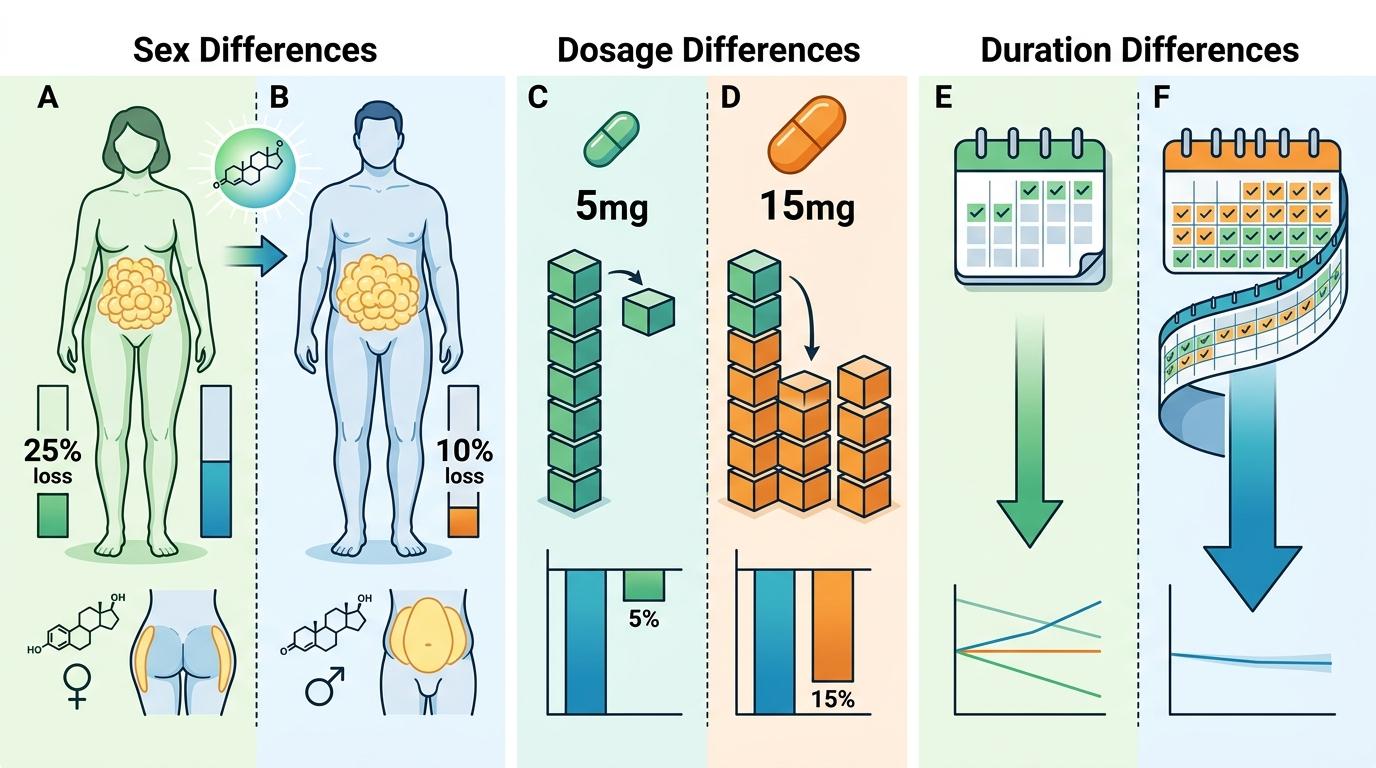
但别以为有了基因检测就能“躺瘦”。研究里有个容易被忽略的细节:遗传因素只解释了很小一部分个体差异,性别、药物类型、用药时间的影响反而更大。
比如女性用替西帕肽的减重效果比男性高15%-20%,这可能和女性的激素水平、脂肪分布有关;用15mg高剂量的人平均能减15%体重,5mg低剂量的人效果却弱得多;而坚持用药超过24周的人,减重效果比短期使用者稳定得多。
还有个更现实的问题:这项研究的受试者90%以上是欧洲血统,非欧洲人群的样本少得可怜。这意味着那些找到的基因变异,在亚裔、非裔人群里可能根本不适用——精准医疗的“精准”,首先得建立在人群多样性的基础上,否则只会变成少数人的特权。
研究本身也有局限:所有数据都来自用户的自我报告,而人们往往会高估自己的减重幅度;而且基因的效应量其实很小,0.76公斤的差距,可能还不如多控制一周饮食来得明显。
即便如此,这项研究依然是肥胖治疗的一个转折点——它第一次用大规模数据证明,基因确实在影响减肥药物的效果。未来,医生或许能在开药前先给你做个基因检测:如果你的GLP1R基因天生“敏感”,那司美格鲁肽就是你的最优解;如果GIPR基因有变异,那还是老老实实选单一靶点的药,免得遭罪。
但这一切的前提是,基因检测的成本能降下来,而且能覆盖更多非欧洲人群。现在的问题是,主流的基因数据库里,欧洲血统的样本占了78%,非洲血统只占3%——这种“数据偏见”会直接导致精准医疗变成“白人专属医疗”。
还有伦理和隐私的坎儿:你的减肥基因数据,会不会被保险公司用来提高保费?会不会被商家用来推销定制减肥药?这些问题不解决,精准医疗就可能变成另一种形式的“健康歧视”。
肥胖从来不是“意志力薄弱”的问题,它是基因、环境、生活方式共同作用的结果。而这次的研究,只是给我们打开了一扇小窗——原来我们对自己身体的了解,还远远不够。
减肥的终极答案,从来不在药里,而在“你”里。
未来的肥胖治疗,不会是给所有人开同一种“神药”,而是给每一个人定制一套方案:结合你的基因、你的性别、你的生活习惯,甚至你的经济能力。毕竟,能让一个人坚持下去的减肥方法,才是真正的“神药”。