对抗知识焦虑,从看懂这条开始
App 下载
无痛血尿不是上火,是泌尿肿瘤的红色警报
中老年男性健康|尿道切除|膀胱镜检查|膀胱肿瘤|无痛血尿|肿瘤学|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
中老年男性健康|尿道切除|膀胱镜检查|膀胱肿瘤|无痛血尿|肿瘤学|医学健康
73岁的张大爷发现尿色发红,以为是最近吃火锅上火,自己买了败火药吃。直到血尿反复出现第三次,才在子女催促下去医院,膀胱镜检查发现膀胱壁上长了一个2厘米的肿瘤——还好是早期,经尿道切除后恢复良好。但并非所有人都这么幸运:2021年全球新发泌尿系统肿瘤92.8万例,其中近四成患者因为把无痛血尿当成小毛病拖延,确诊时已是晚期。这些被忽视的红色信号,正在成为威胁中老年男性健康的隐形杀手。为什么常规体检查不出?无痛血尿和普通血尿有什么区别?
很多人每年做常规体检,腹部B超显示“未见异常”,就以为泌尿系统安枕无忧。上海新华医院的李超医生却提醒,普通腹部B超只盯着肝、胆、胰、脾、肾,对输尿管、膀胱、前列腺这些“尿路管道”根本看不清楚——就像用手电筒照衣柜,只能看到外面的柜子门,里面的抽屉缝隙全是盲区。
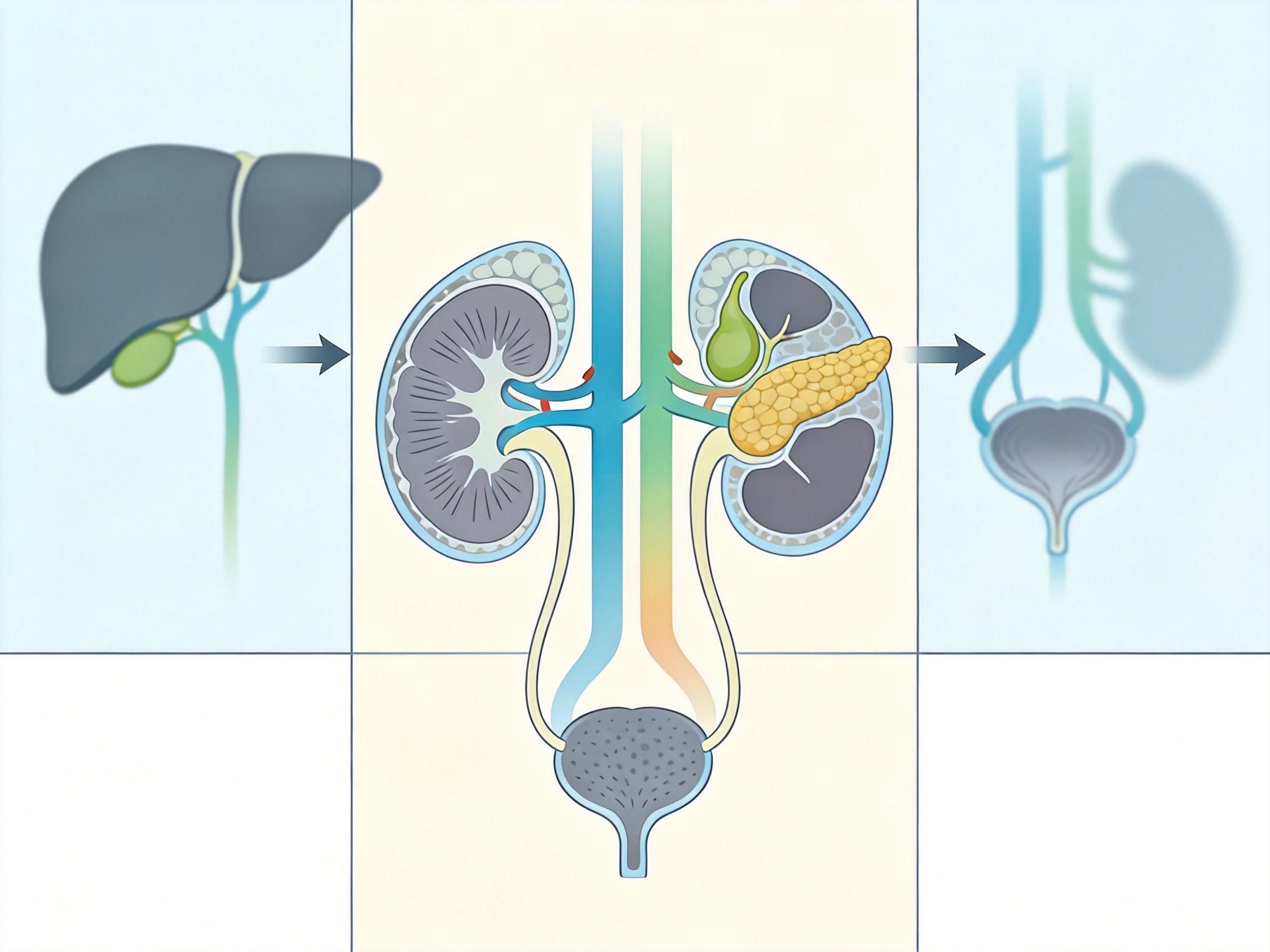
想要排查膀胱癌、前列腺癌,得做专项泌尿系B超。但B超也有局限:直径小于1厘米的扁平肿瘤就像撒在白纸上的细墨点,很难被分辨率有限的B超捕捉到。这时候就需要CT、磁共振来补位,而最终确诊膀胱癌的“金标准”,还是膀胱镜——一根能伸进膀胱的“微型摄像头”,能直接看清膀胱内壁每一处细微病变,甚至能取一小块组织做病理分析。
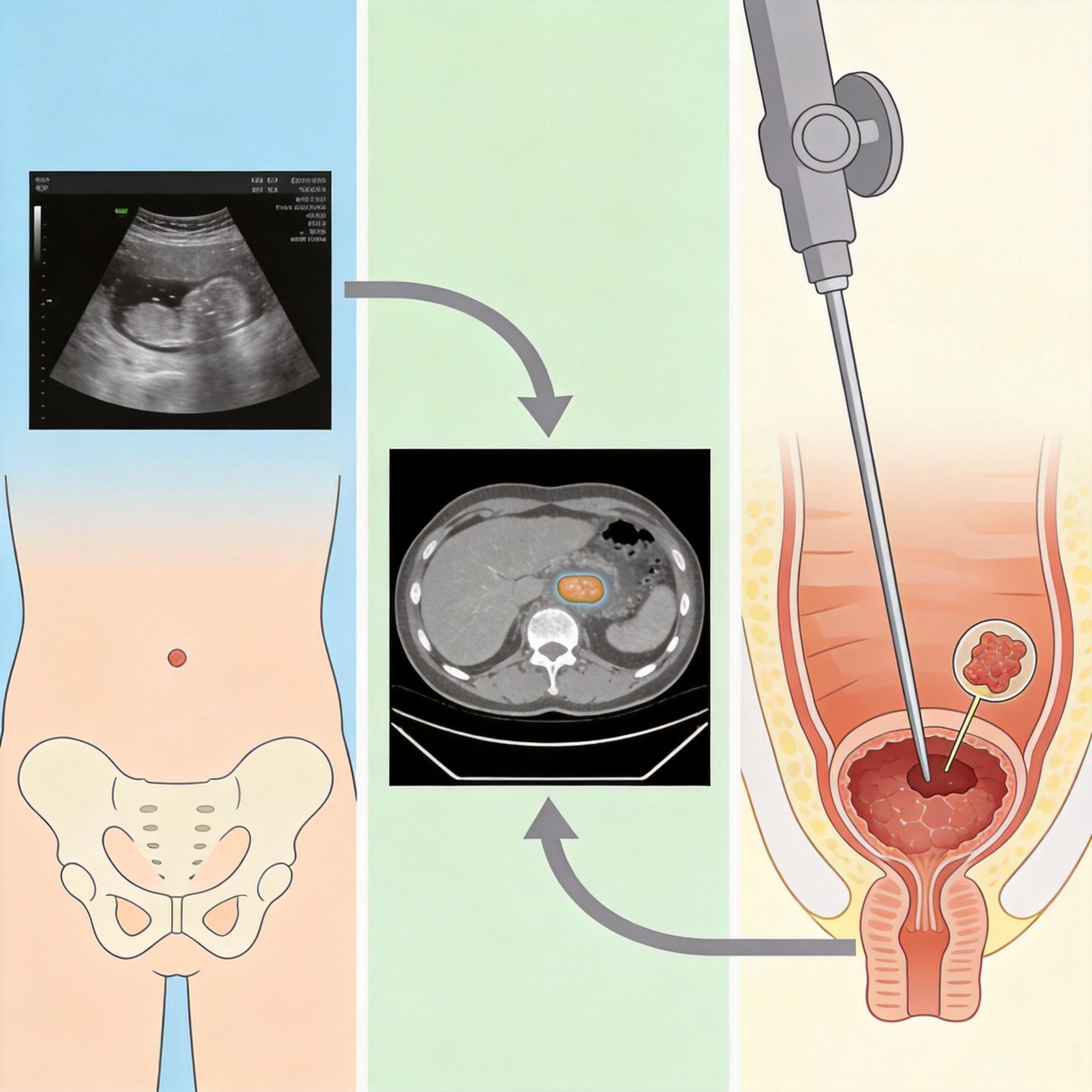
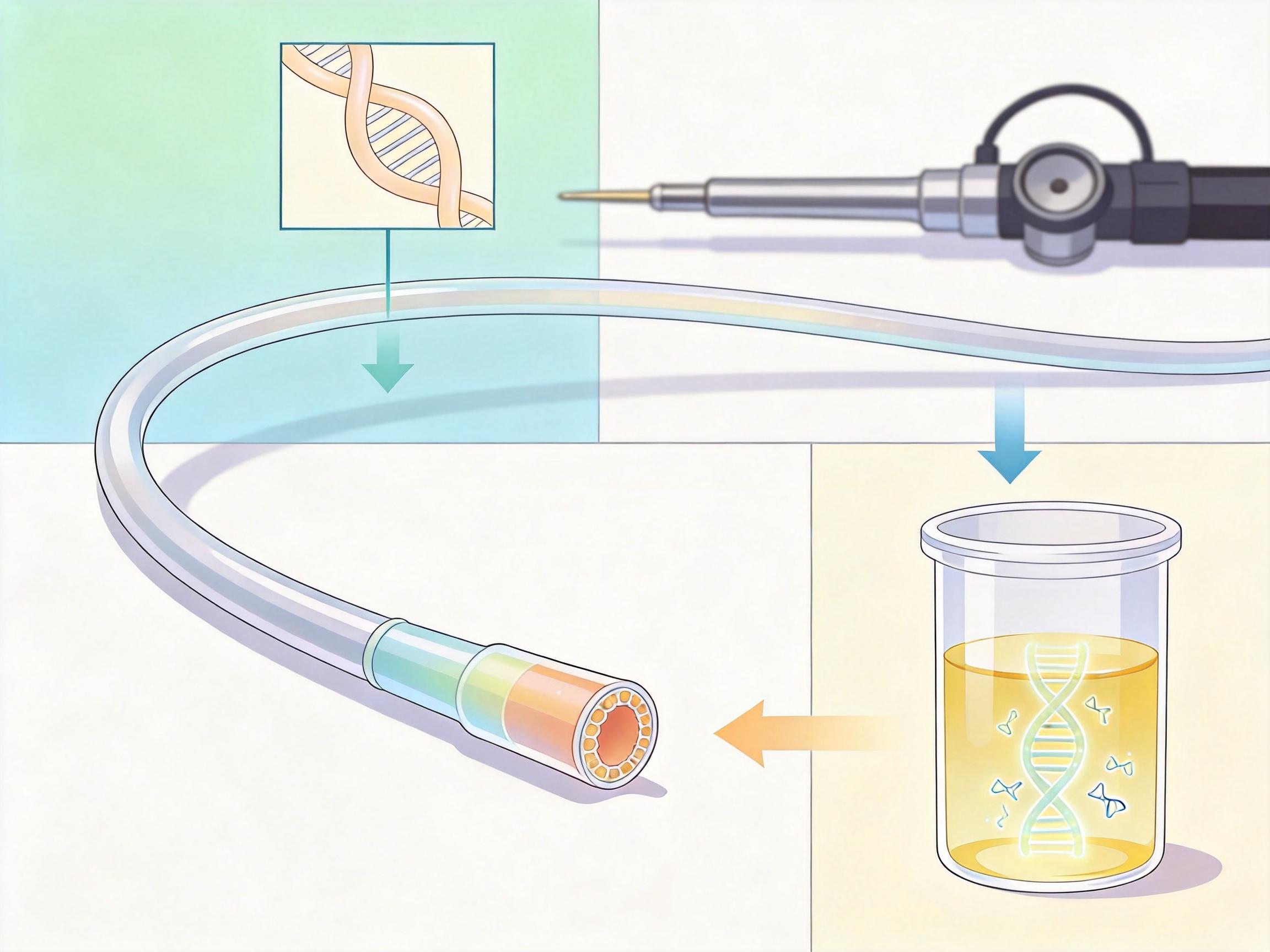
过去很多人怕膀胱镜,觉得插管子太疼。现在软镜已经替代了硬镜,就像一根柔软的面条,还可以选择静脉麻醉,睡5到10分钟就做完了。实在怕疼的人,也可以先做尿液甲基化检测:留一杯尿,通过检测尿液中肿瘤细胞的DNA甲基化变化来筛查膀胱癌,准确率能到80%以上,适合作为初筛或术后随访的手段——但要记住,只要无创检测呈阳性,必须再做膀胱镜确诊,不能直接跳过。
体检发现肾囊肿,医生说“没事”,就真的可以不管吗?仁济医院的张进医生遇到过一个患者,B超显示是肾错构瘤,他没当回事,结果肿瘤长到5厘米时突然破裂大出血,送到医院时已经休克。 肾错构瘤确实大多是良性,但直径超过4厘米就像肚子里揣了个装满血的水球,随时可能破裂。更要小心的是,B超有时候会把恶性肾癌误诊为错构瘤——必须做增强CT才能看清肿瘤的“真面目”。还有一种叫VHL综合征的罕见遗传病,患者一辈子可能长十几种肿瘤,从视网膜到肾脏一个不落,而且会遗传给下一代。这类患者不能像普通肾癌患者那样术后观察十年就算治愈,必须终身随访,因为切掉一个肿瘤,肾脏其他部位还可能再长。 前列腺癌则更会“伪装”:很多人发现PSA升高就吓得不行,但PSA高不一定是癌——前列腺增生、前列腺炎甚至刚骑过自行车,都可能让PSA暂时升高。真正危险的是PSA超过10纳克每毫升,而且复查时还在持续上升,这时候就要做前列腺穿刺活检才能确诊。
尿液甲基化检测、PSMA-PETCT、PARP抑制剂……这些新技术正在让泌尿肿瘤的诊疗越来越精准,但要让普通人都能享受到,还有三道坎要跨。 第一道是标准化:不同医院的尿液甲基化检测方法不一样,结果判读也没有统一标准,可能出现“这家医院说阳性,那家说阴性”的情况。第二道是成本:PSMA-PETCT一次就要几万块,不是所有人都能承担;PARP抑制剂虽然能精准治疗BRCA突变的前列腺癌,但一盒药的价格能抵得上普通人几个月的工资。第三道是认知:很多人还是觉得“没症状就是没病”,宁愿把钱花在保健品上,也不愿意做一次专项筛查。 更现实的问题是医疗资源不均:基层医院可能连专项泌尿系B超都没有,更别说膀胱镜和分子检测了。一位来自县城的患者说,他出现血尿后在当地医院做了普通B超,医生说“没事”,直到半年后肿瘤转移到淋巴结,才转到上海的大医院——这半年的时间,本可以抓住治愈的机会。
我们总说“早发现早治疗”,但对泌尿肿瘤来说,“早发现”的前提是“会发现”——发现无痛血尿的异常,发现常规体检的局限,发现那些被误诊的良性信号。 未来的泌尿肿瘤防控,不会是所有人都做一样的检查,而是像量体裁衣一样:给长期吸烟的老年男性做尿液甲基化检测,给有家族病史的人做基因筛查,给术后患者做动态监测。 早筛不是做检查,是给自己留一条退路。 当我们不再把血尿当成上火,不再把体检报告当成“健康保证书”,那些隐藏在身体里的隐形杀手,才会无所遁形。