对抗知识焦虑,从看懂这条开始
App 下载
从注射到吸食,减害路上的烧伤陷阱
减害策略|丁烷喷灯|吸食毒品|烧伤患者|俄勒冈州|公共卫生|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
减害策略|丁烷喷灯|吸食毒品|烧伤患者|俄勒冈州|公共卫生|医学健康
俄勒冈州的急诊室里,每两个严重烧伤患者中,就有一个和吸食毒品有关。这个数字像一根刺:这群人只占当地医保人口的15%,却承包了53%的烧伤住院病例。更让人意外的是,他们选择吸食而非注射,原本是为了躲开注射带来的艾滋、肝炎和皮肤脓肿——那些被公共卫生机构反复强调的致命风险。但没人料到,这个“更安全”的选择,会把他们送进烧伤病房。为什么吸食毒品会和重度烧伤绑定?这背后藏着减害策略里被忽略的盲区。
答案藏在一个不起眼的工具里:五金店随处可见的丁烷喷灯。这种喷灯能喷出1300℃的集中火焰,比普通打火机的500℃高温高出一倍还多,而且带锁定功能——按下开关就能持续喷火,不用一直按着点火键。对吸食芬太尼、甲基苯丙胺的人来说,这简直是“神器”:户外不怕风吹,还能腾出双手操作。
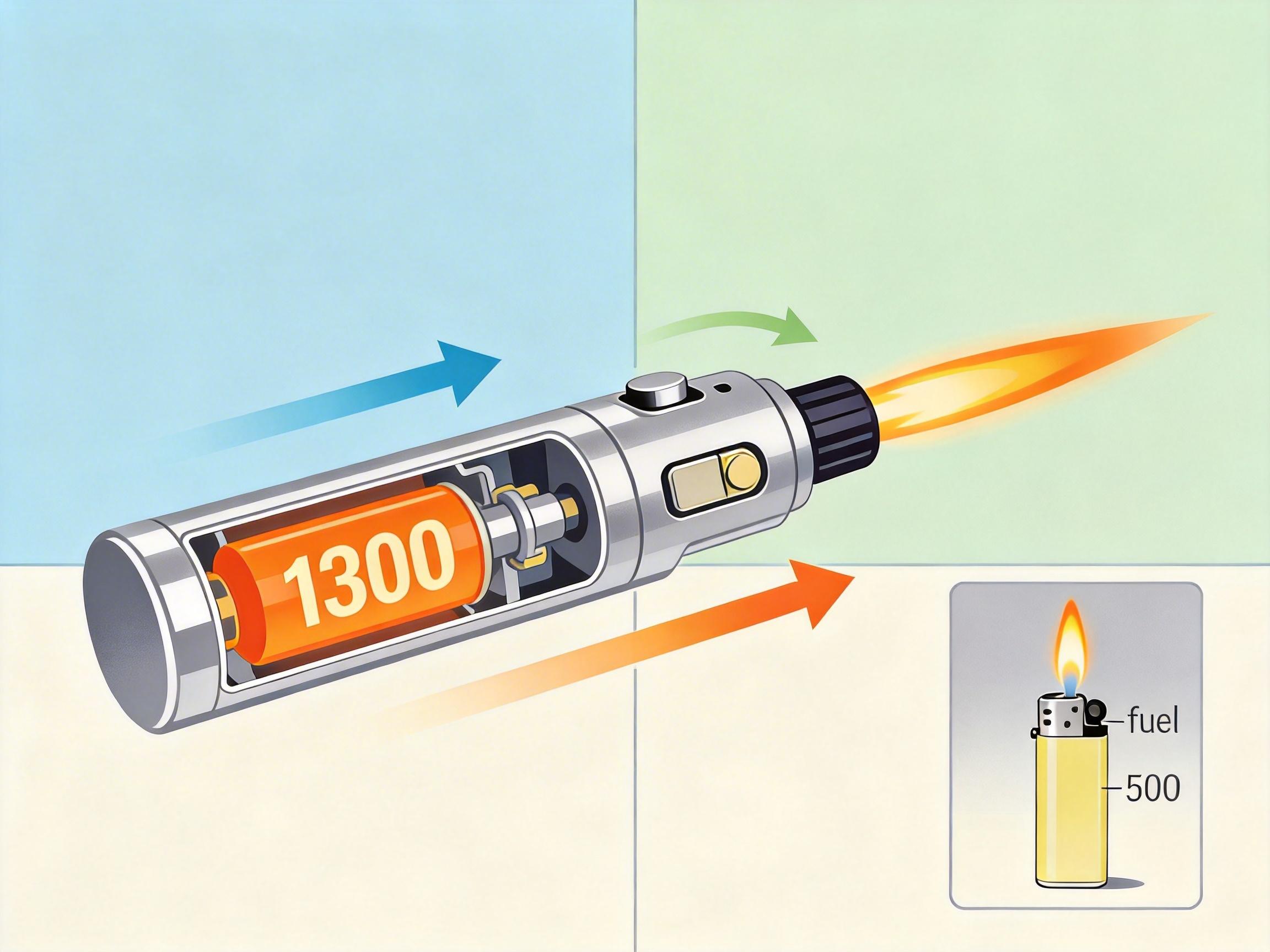
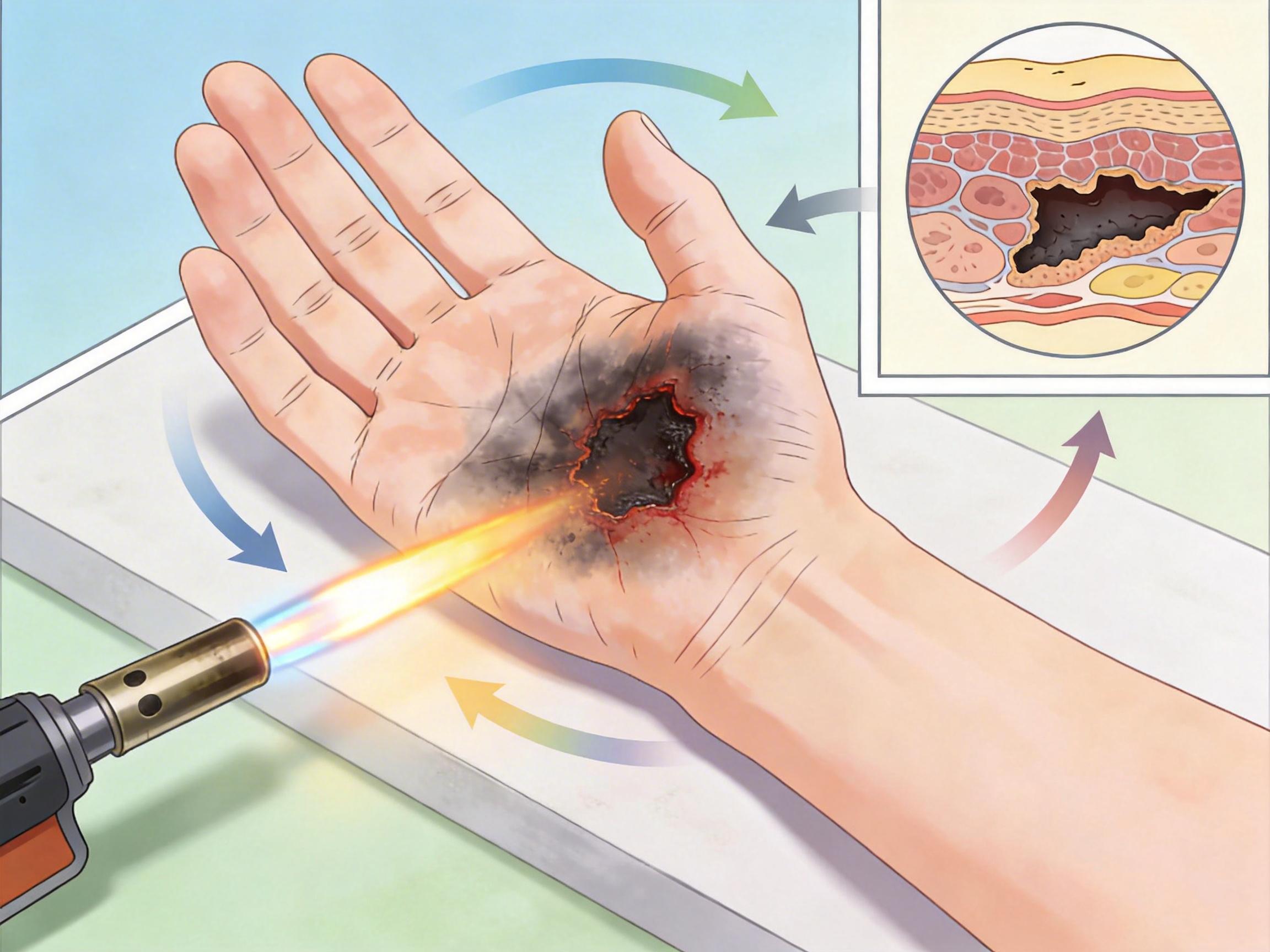
但正是这个锁定功能,成了催命符。芬太尼的镇静效力是海洛因的50倍,吸食后几分钟内,使用者就可能陷入昏迷。当他们失去意识时,被锁定的喷灯还在持续喷火,火焰会一直灼烧皮肤,直到有人发现或者燃料耗尽。研究里有个极端案例:一名使用者昏迷后,喷灯烧穿了他的手掌,而他直到醒来才发现剧痛。
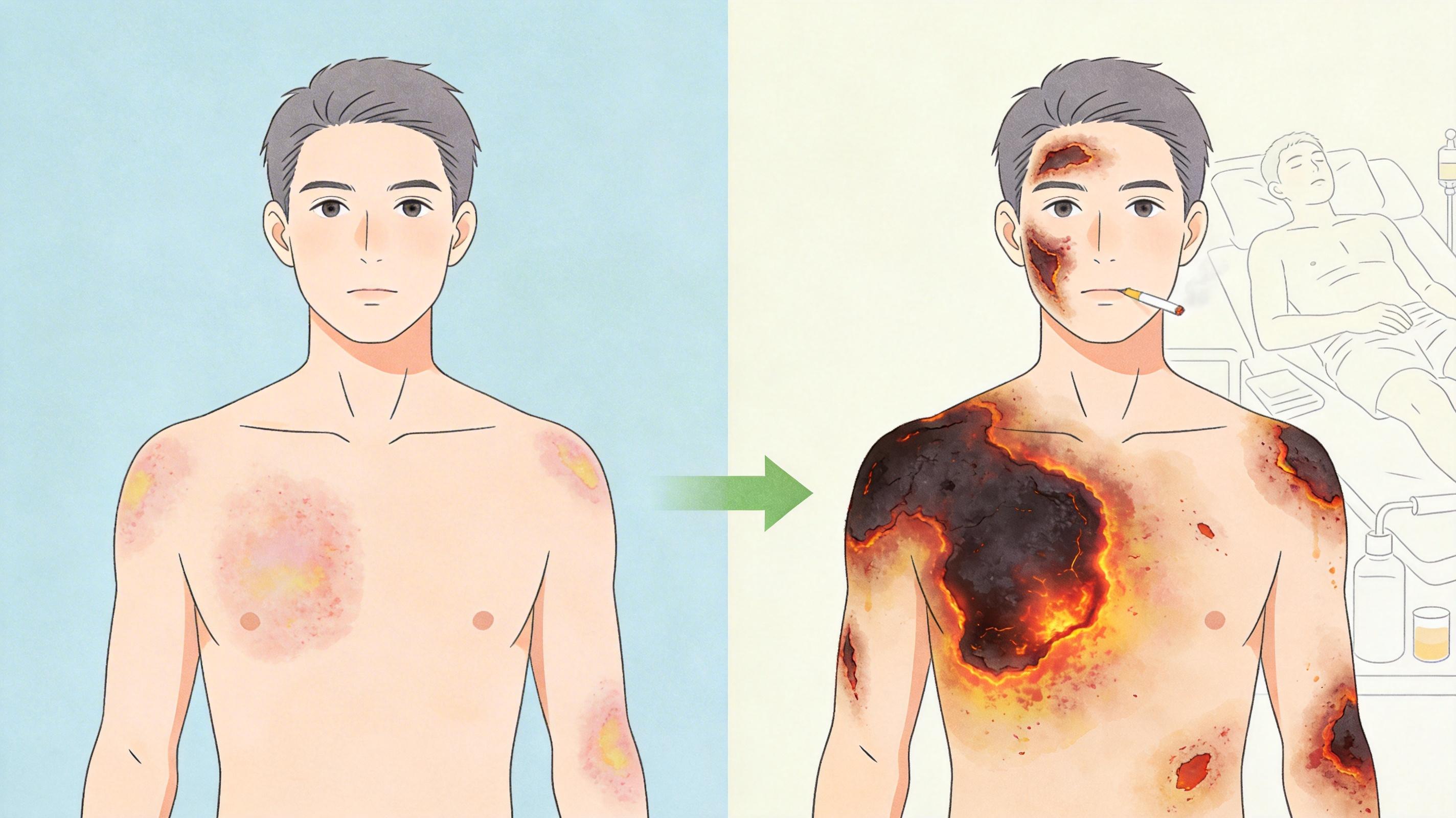
俄勒冈健康与科学大学的研究团队分析了8年的医保数据后发现,吸食芬太尼或冰毒的人,因烧伤住院的概率是普通人的4倍。这些烧伤大多是深度创面,需要多次手术,留下终身残疾的概率远高于普通烧伤患者。
这场从注射到吸食的转变,原本是公共卫生领域的“胜利”。过去十年,美国的减害组织一直在推广吸食替代注射,理由很直接:注射毒品会导致血源性疾病传播,艾滋、丙肝在注射人群中的感染率一度超过50%;反复注射还会引发皮肤脓肿、心内膜炎,甚至导致截肢。而吸食能彻底躲开这些风险,理论上能大幅降低毒品对身体的伤害。
但现实却走偏了。一方面,毒品供应的变化推着人们转向吸食:非法芬太尼的纯度越来越高,只需要极小剂量就能起效,吸食比注射更容易控制剂量;另一方面,减害组织的宣传让吸食成了“安全选项”,却没同步提醒新的风险。
哈佛大学的研究员Karandinos指出,问题的核心在于“风险权衡的盲区”:我们只看到了注射带来的感染风险下降,却没测算吸食带来的烧伤、呼吸道损伤等新风险到底有多大。俄勒冈的研究数据给出了一个残酷的参照:当地53%的重度烧伤都和吸食毒品有关,而这些患者的住院时间、手术次数和医疗花费,都远超普通烧伤患者。
面对这个新的公共卫生挑战,减害策略正在被迫升级。俄勒冈的研究团队给出了最直接的建议:用普通打火机替代丁烷喷灯,或者至少关掉喷灯的锁定功能。研究负责人Englander医生甚至会直接告诉患者:“软火焰比喷灯安全,用喷灯就别开锁定,尤其是吸芬太尼的时候。”
但这只是权宜之计。真正的改变需要从“单一风险规避”转向“全面防护”。比如,减害组织除了分发干净的针具,还应该提供安全的吸食用具——耐热玻璃管、过滤嘴,甚至是带自动熄火功能的打火机;医院的烧伤病房需要和成瘾科联动,在治疗烧伤的同时,为患者提供戒毒支持;社区里的科普宣传,也得把“吸食可能导致烧伤”加入风险清单。
更关键的是,政策制定者需要打破“非黑即白”的减害思路。减害不是找一个“绝对安全”的选项,而是在不同的风险里找到平衡点:既要避免注射带来的感染,也要防范吸食带来的烧伤,还要应对毒品本身的成瘾性和过量风险。这是一场没有终点的动态调整。
当我们谈论减害时,很容易陷入一种“完美解决方案”的执念:以为找到一个更安全的使用方式,就能一劳永逸地解决问题。但俄勒冈的烧伤病例像一面镜子,照出了公共卫生里最容易被忽略的真相:风险永远不会消失,只会以新的形式出现。
减害的本质,从来不是消灭风险,而是带着风险生活——在每一个选择里,反复权衡,不断调整,为那些陷入困境的人,多留一点生存的余地。这是一条没有终点的路,我们能做的,就是别让旧的问题刚解决,新的陷阱又在前方等着。