对抗知识焦虑,从看懂这条开始
App 下载
1亿美元功能医学医保试点,“可证伪性”才是核心关卡
可证伪性|慢性病管理|整体人护理|功能医学医保试点|MAHA ELEVATE计划|公共政策|临床诊疗技术|社会人文|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
可证伪性|慢性病管理|整体人护理|功能医学医保试点|MAHA ELEVATE计划|公共政策|临床诊疗技术|社会人文|医学健康
2026年4月10日,美国联邦政府MAHA ELEVATE计划的意向书窗口正式关闭——这是一项总金额达1亿美元的医保试点,目标是将功能医学、生活方式医学纳入联邦医疗保险(Medicare),为慢性病患者提供“整体人护理”。支持方将其视为预防医学的里程碑,认为它终于补上了主流医疗“重治疗、轻预防”的短板;但不少临床医生却攥着证据标准的放大镜,警惕地盯着这笔资金的流向。作为每天和晚期患者主观症状、预后不确定性打交道的姑息科医生,作者的视角更尖锐:当医疗进入高情绪、高未知的灰色地带,科学的边界最容易被模糊的叙事突破。
要理解这场争议的核心,得回到哲学家卡尔·波普尔提出的“可证伪性”——这是区分科学与非科学的黄金标准:一个理论或疗法只有能被设计实验证明“可能是错的”,才配得上科学的标签。比如“肿瘤缩小了”是可证伪的,做个影像检查就能验证;但“我感觉好多了”“这是身体在排毒”这类模糊表述,永远无法被证伪,也就不属于科学范畴。
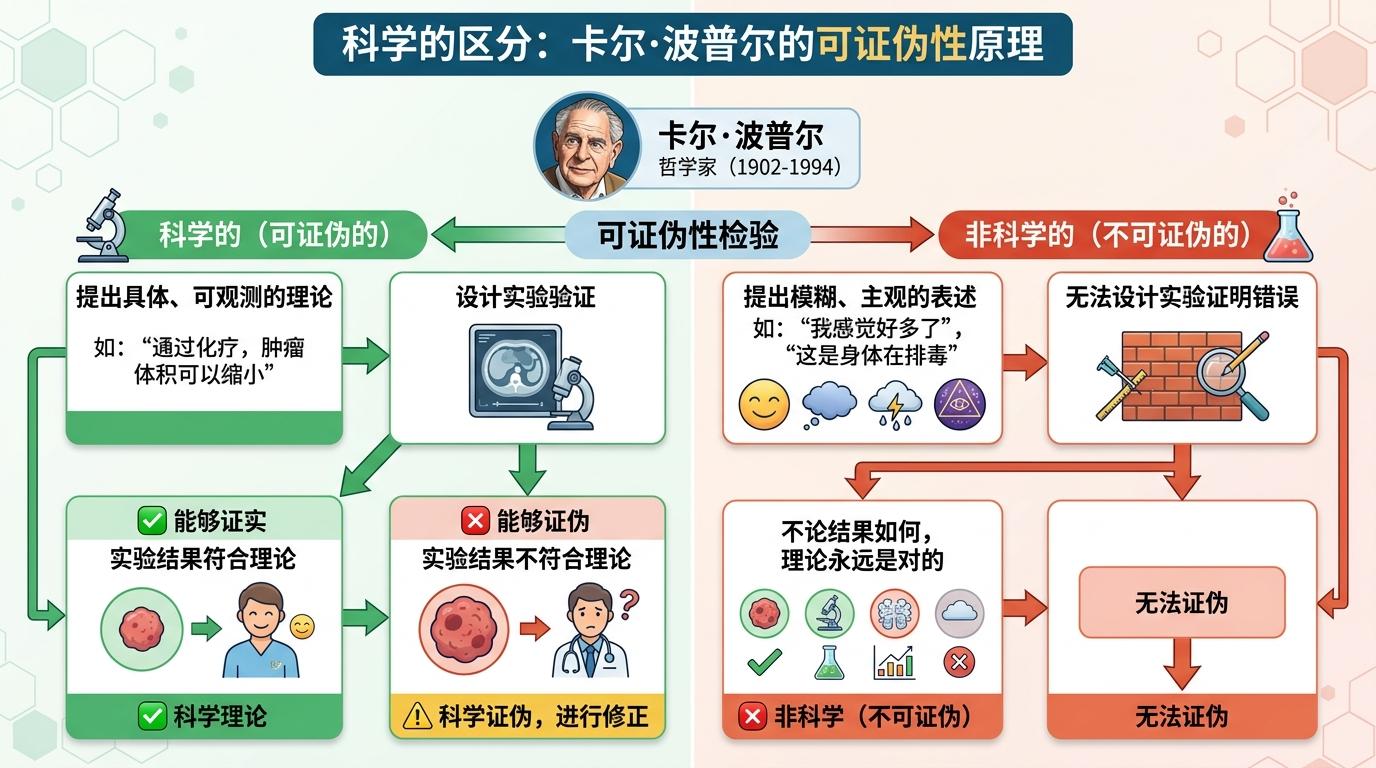
贝勒医学院疫苗专家Peter Hotez在研究中把美国医学划分为两大阵营:科学派以可证伪性为底线,愿意承认错误并修正;宗派派则靠叙事确定性、个人证词站稳脚跟,用无法被反驳的说法吸引受众。这并非新现象,甚至比美国医学会的历史更悠久,而如今的健康网红经济只是最新的表现形式。
在姑息医学领域,这条边界尤其模糊:肿瘤是否缩小有明确的影像证据,但患者的疼痛、乏力、 existential suffering(存在性痛苦)却没有统一的测量标准,连预后判断都像“有根据的猜测”。这种高情绪、高不确定性的环境,恰恰是宗派医学最擅长的领地——当主流医学坦诚“我不确定”时,那些给出绝对答案的叙事会立刻填补空白。
MAHA ELEVATE计划聚焦的功能医学,核心是“找病根”而非“治症状”——它关注基因与环境的交互,通过调整饮食、运动、睡眠等生活方式,从根源上改善慢性疾病。这一理念听起来完美契合“整体人护理”,但它的证据基础却呈现两极分化:
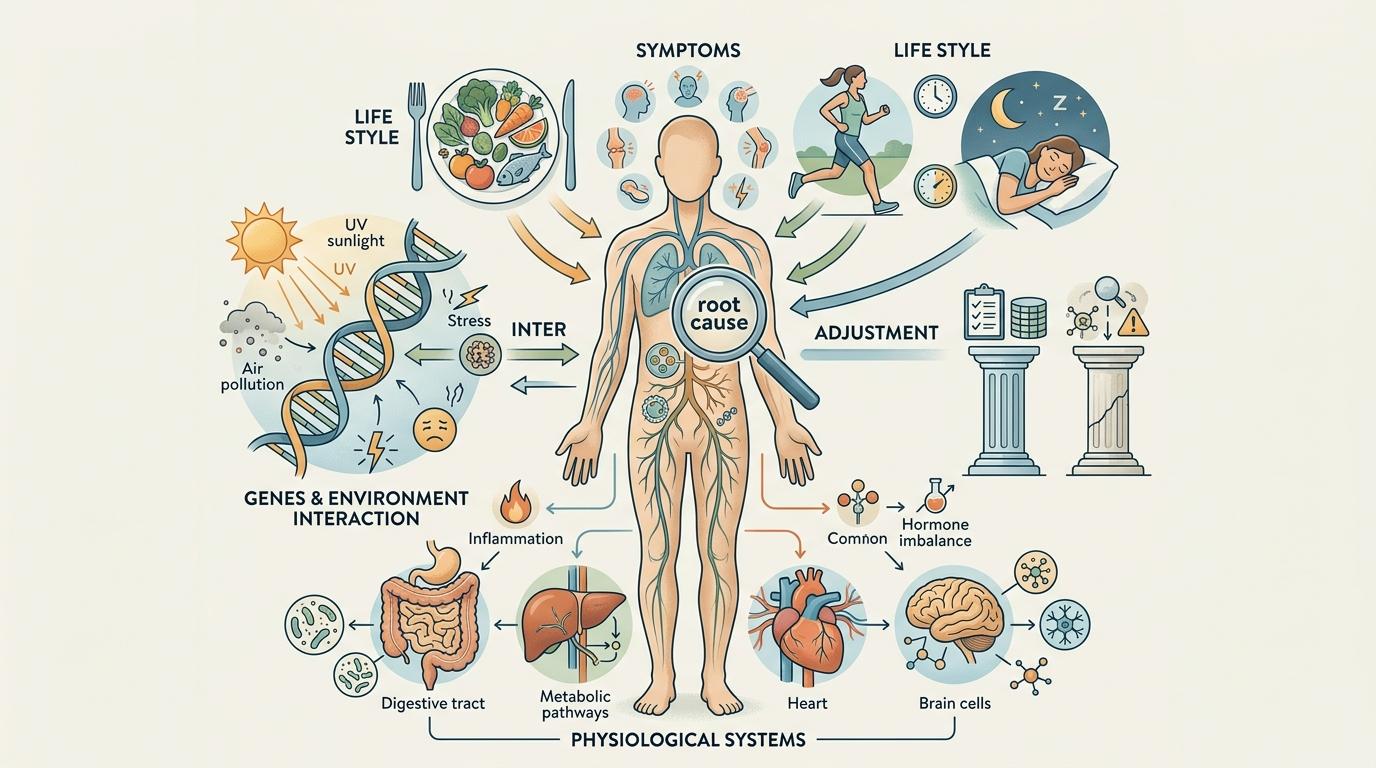
生活方式医学的核心部分,比如“每周150分钟中等强度运动降低死亡风险”“植物性饮食改善心血管健康”,已经有大量流行病学和随机对照试验(RCT)支持,甚至被美国医学会纳入官方认可范畴。但功能医学中更个体化的干预,比如针对特定基因的营养方案、IV维生素疗法等,却缺乏高质量的循证证据。

以争议最大的IV维生素疗法为例,它仅在少数明确的医学场景(如营养吸收障碍)下被证实有效,但对普通慢性病患者的益处,至今没有大规模RCT数据支撑。更危险的是,2018年《JAMA Oncology》的研究显示,使用替代疗法的癌症患者,放弃主流治疗的比例更高,死亡风险是坚持标准治疗患者的两倍——这并非替代疗法本身有毒,而是它的叙事让患者误以为“找到了病根”,从而放弃了被证实有效的治疗。
MAHA ELEVATE计划明确要求,所有资助的功能医学干预必须“辅助而非替代”主流医疗,但临床现实却远比政策文本复杂。作者在临床中见过太多案例:当医生坦诚“我们无法逆转病情,但能帮你减轻痛苦”时,家属却被“通过排毒根治病因”的说法吸引,转而选择IV维生素输液,放弃了证据支持的症状管理。
计划的另一项风险是证据标准的模糊化:虽然申请要求项目有同行评审文献支持,但功能医学的个体化特性,让传统的RCT设计很难完全适用——毕竟每个人的基因、环境、生活方式都不同。这就需要更灵活的证据评估体系,比如采用“N-of-1”试验(针对单个患者的随机对照试验),但前提是必须保持“可证伪性”的底线:如果干预无效,就必须承认并调整,而非用“个体差异”作为无法被反驳的借口。
姑息医学其实早已面临类似的挑战:音乐疗法、芳香疗法等辅助手段,证据基础也比较薄弱,但区别在于,这些疗法始终被放在“可证伪”的框架下——如果研究发现某类音乐对缓解疼痛无效,就会被调整或放弃,而非用“整体人护理”的名义拒绝被检验。
1亿美元的资金正在流向功能医学与主流医疗的交叉地带,这既是预防医学的机遇,也是科学边界的试金石。姑息医学的经验或许能提供借鉴:在医学的灰色地带,我们无需为了“给患者希望”而编造确定的叙事,坦诚“我不确定”反而能建立信任。
真正的整体人护理,从来不是用“神秘”替代“未知”,而是在尊重患者痛苦的同时,坚守科学的底线——所有干预都必须接受可证伪性的检验,所有结论都要随着证据更新而调整。懂科学,也懂共情,才是医学的本质。当我们能坦然承认“我还不知道”,并和患者一起在证据的基础上寻找答案时,才是真正的“整体人护理”——既不低估患者的智慧,也不放弃科学的严谨。