
7 天前

7 天前
15岁的女孩曾是抱着书不肯撒手的小书虫,如今却连半页都读不完——视线扫过一行字,手指就不受控地翻回去重读,反复确认每个字都‘看对了’。早上出门前,她要把牙刷按固定角度摆三次,把书包带反复调整到‘对称的松紧’,常常因此错过早自习。她试过两次治疗,医生让她逐个戒掉这些‘怪动作’,可旧的刚停,新的又冒出来:笔记写了擦、擦了写,作业本上满是破洞。这不是‘叛逆’也不是‘矫情’,而是青少年强迫症(OCD)最典型的模样。为什么青春期会成为OCD的爆发期?那些反复出现的‘怪念头’和‘怪动作’,到底在操控什么?
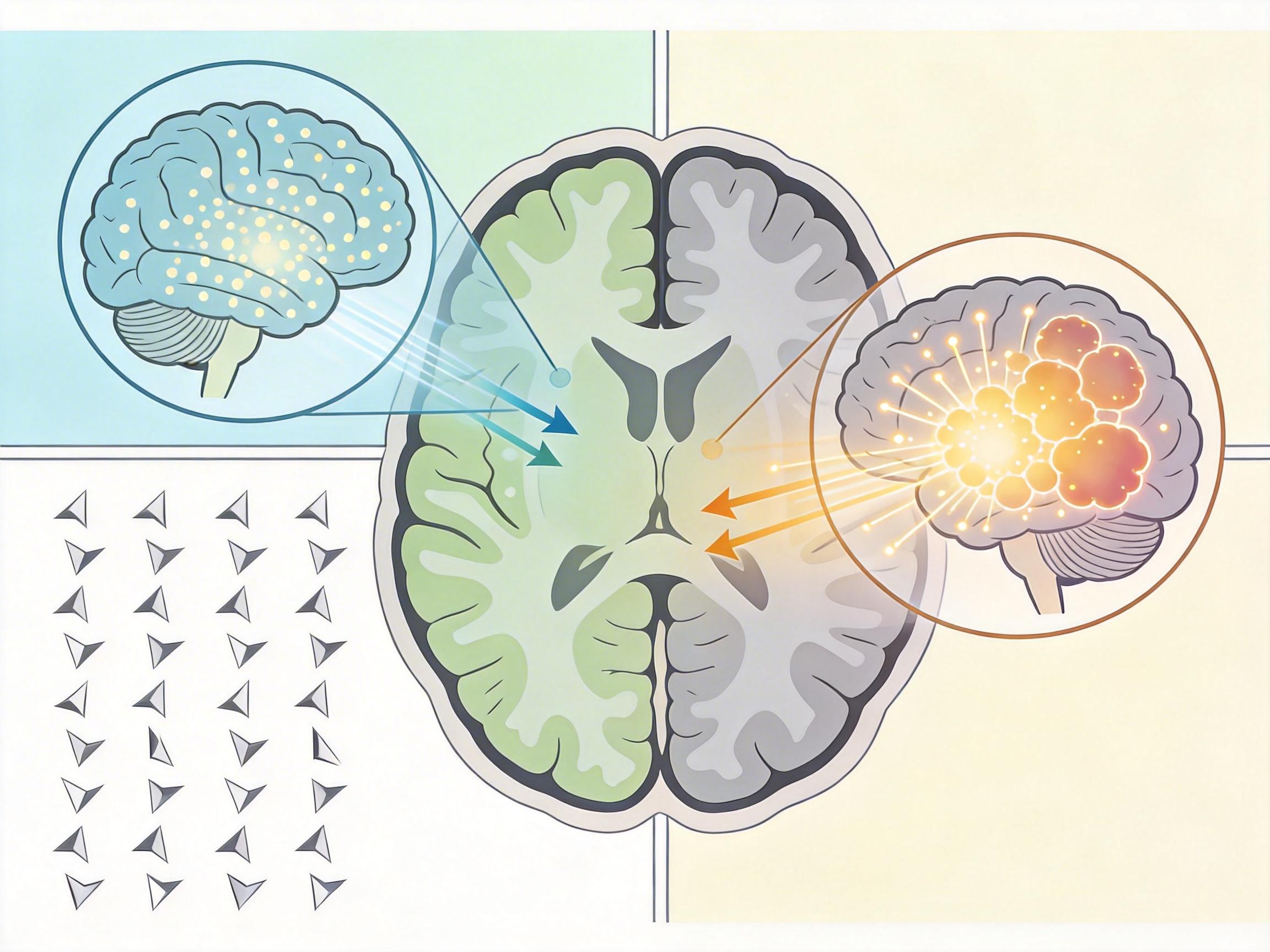
牛津大学临床心理学副教授波莉·韦特指出,青春期是OCD的两大发病高峰之一——这个阶段的孩子正站在‘孩子’到‘成人’的门槛上,要面对学业压力、社交变化、自我身份的重建,每一步都在挑战他们对‘掌控感’的需求。而OCD的核心,恰恰是对‘失控’的过度恐惧。
我们可以把大脑的决策系统想象成一个会议室:前额叶皮层是冷静的主持人,负责判断哪些想法重要,哪些可以忽略;而OCD患者的这个‘主持人’失灵了——85%的普通人都会偶尔冒出奇怪的念头,比如‘刚才是不是没锁门’,但正常人的大脑会快速驳回这些想法,而OCD患者的大脑会把这些念头当成‘火警警报’,逼着身体去做‘灭火’的仪式。
这个‘灭火’的过程,就是强迫行为:反复检查门锁是为了确认‘安全’,反复擦写是为了消除‘不完美’的焦虑,而这些行为会形成一个恶性循环——越做强迫行为,大脑越觉得‘警报是真的’,下一次的焦虑就会更强烈。
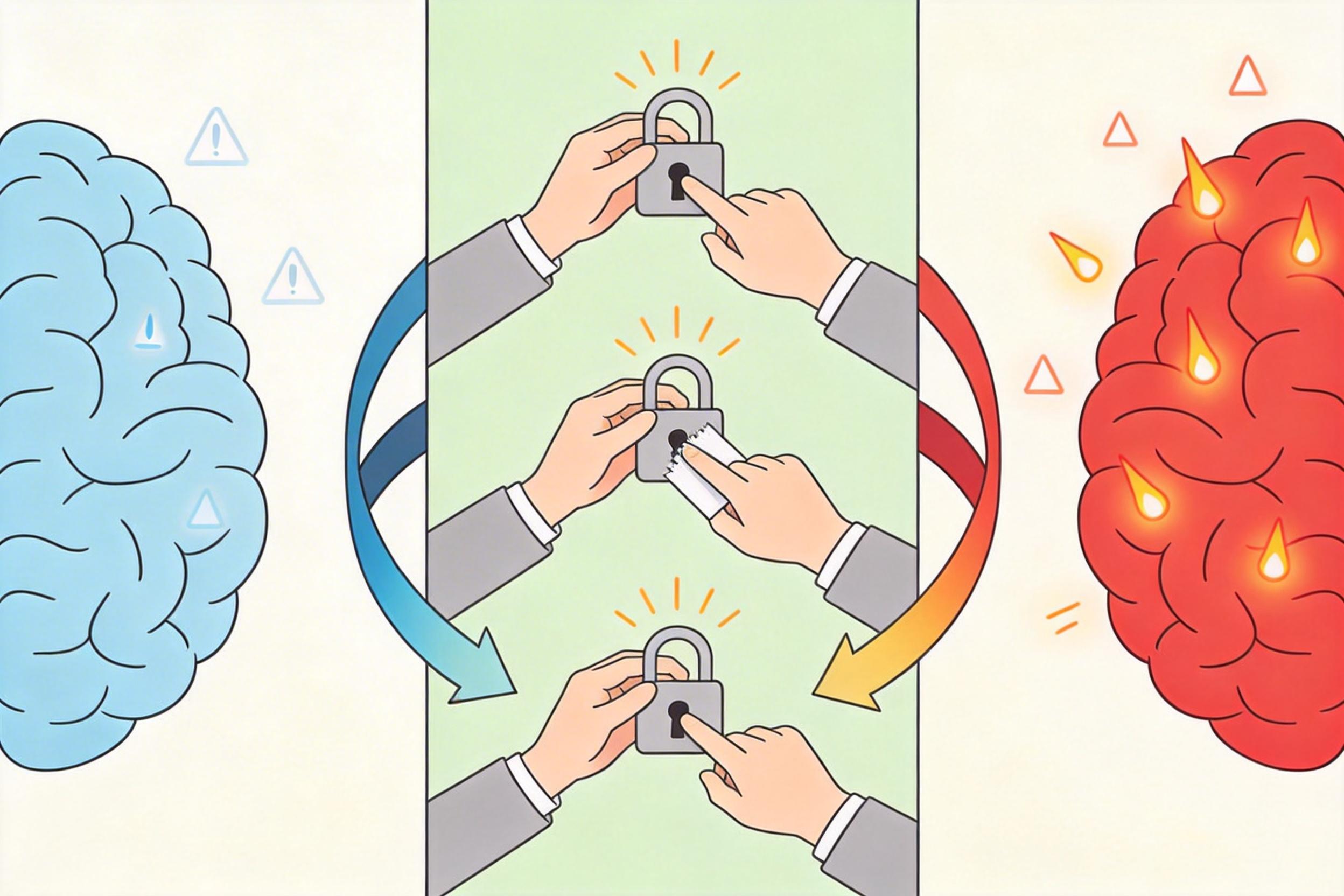
很多传统治疗会盯着‘怪动作’本身,让患者逐个戒掉,但这就像只拔掉了野草的叶子,根还在土里——只要焦虑的源头没解决,新的强迫行为会立刻冒出来。而目前被证实最有效的认知行为疗法(CBT),核心是**暴露与反应预防(ERP)**——简单说,就是让患者主动直面引发焦虑的场景,同时忍住不做强迫行为。
比如一个怕‘污染’的孩子,ERP会让他从摸一下门把手开始,不洗手,忍受内心的焦虑。一开始焦虑值可能会冲到顶峰,但大脑有个天然的机制:它没办法一直维持高强度的焦虑,就像人不会一直攥紧拳头。几次之后,孩子会发现‘不洗手也不会真的生病’,焦虑会自然消退。
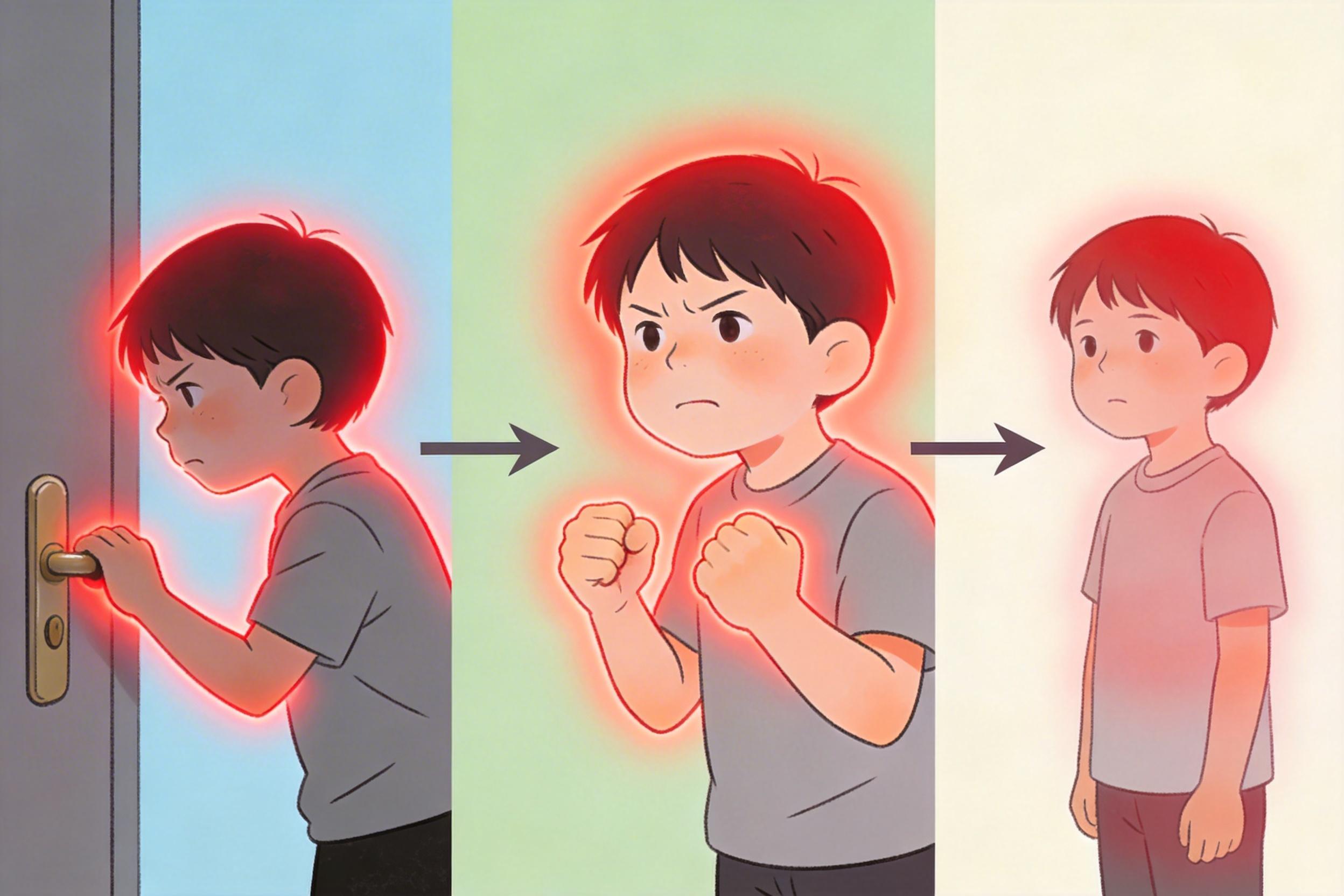
这个过程不是‘硬扛’,而是在帮大脑重新建立判断:那些‘失控’的念头,只是大脑的误报。同时,CBT还会加入认知重构——比如帮孩子区分‘我担心自己会犯错’和‘我一定会犯错’,打破‘念头=事实’的错误联结。
更关键的是,家庭不能成为‘帮凶’。很多家长心疼孩子,会配合他们的强迫行为:比如帮孩子反复检查作业,或者提前把家里的东西摆成‘安全的样子’,但这种‘保护’其实是在强化大脑的误报,让孩子更难跳出循环。
更隐蔽的是,OCD很少单独出现。超过60%的青少年OCD患者会同时伴随焦虑或抑郁,就像一场连环感冒——OCD的消耗会让孩子更容易陷入情绪低谷,而抑郁和焦虑又会加重OCD的症状。
有研究显示,同时患有OCD和抑郁的青少年,自杀风险是单一疾病患者的3倍。他们的大脑就像同时被两个警报器轰炸:一边是‘必须把事情做完美’的强迫念头,一边是‘我什么都做不好’的自我否定。
这也意味着,治疗不能只盯着OCD的‘怪动作’,还要兼顾情绪问题。比如在ERP治疗的同时,加入情绪调节的训练,帮孩子识别‘焦虑’和‘抑郁’的信号,而不是用强迫行为去掩盖它们。
但现实的困境是,专业的儿童精神科资源严重不足。很多孩子要等几个月才能看上专科医生,而一些非专业的治疗又会走弯路——比如只给孩子开抗焦虑药,却忽略了心理治疗的核心作用。
那个15岁的女孩,在接受规范的CBT治疗3个月后,终于能完整读完一本小说了。她还是会偶尔冒出‘刚才是不是读错了’的念头,但她学会了对自己说‘没关系,继续读就好’。
青春期的OCD,不是孩子的‘矫情’,也不是‘性格缺陷’,而是大脑在应对变化时发出的‘求救信号’。它提醒我们:比起让孩子‘完美成长’,更重要的是帮他们学会和‘不完美’共处。
真正的掌控感,从来不是控制一切,而是允许自己失控。
点击充电,成为大圆镜下一个视频选题!