7 天前

7 天前
你或许从未听说过少突胶质细胞——这些外形像小章鱼的脑细胞,本职是给神经纤维裹上绝缘的“髓鞘外套”,让大脑信号跑起来不“漏电”。但最新研究撕开了一个残酷的真相:在胶质母细胞瘤的病灶里,它们会彻底“叛变”。加拿大麦克马斯特大学与病童医院的团队发现,这些本该守护神经的细胞,会反过来给脑癌“递弹药”,让肿瘤以更快的速度疯长。这到底是怎么发生的?
要理解这场叛变,得先把胶质母细胞瘤看成一个“黑暗生态系统”——它不是一团孤立的癌细胞,而是癌细胞和周围脑细胞结成的邪恶同盟。少突胶质细胞就是被策反的核心成员:肿瘤细胞会释放一种信号,把它们招募到病灶边缘,再“驯化”成反应性状态。此时的少突胶质细胞会大量分泌趋化因子CCL5,而这种分子像精准的钥匙,能打开癌细胞表面的CCR5受体锁——这是一条给肿瘤干细胞“充电”的通路,能让癌细胞保持无限分裂的干性,还能帮它们躲过治疗药物的追杀。
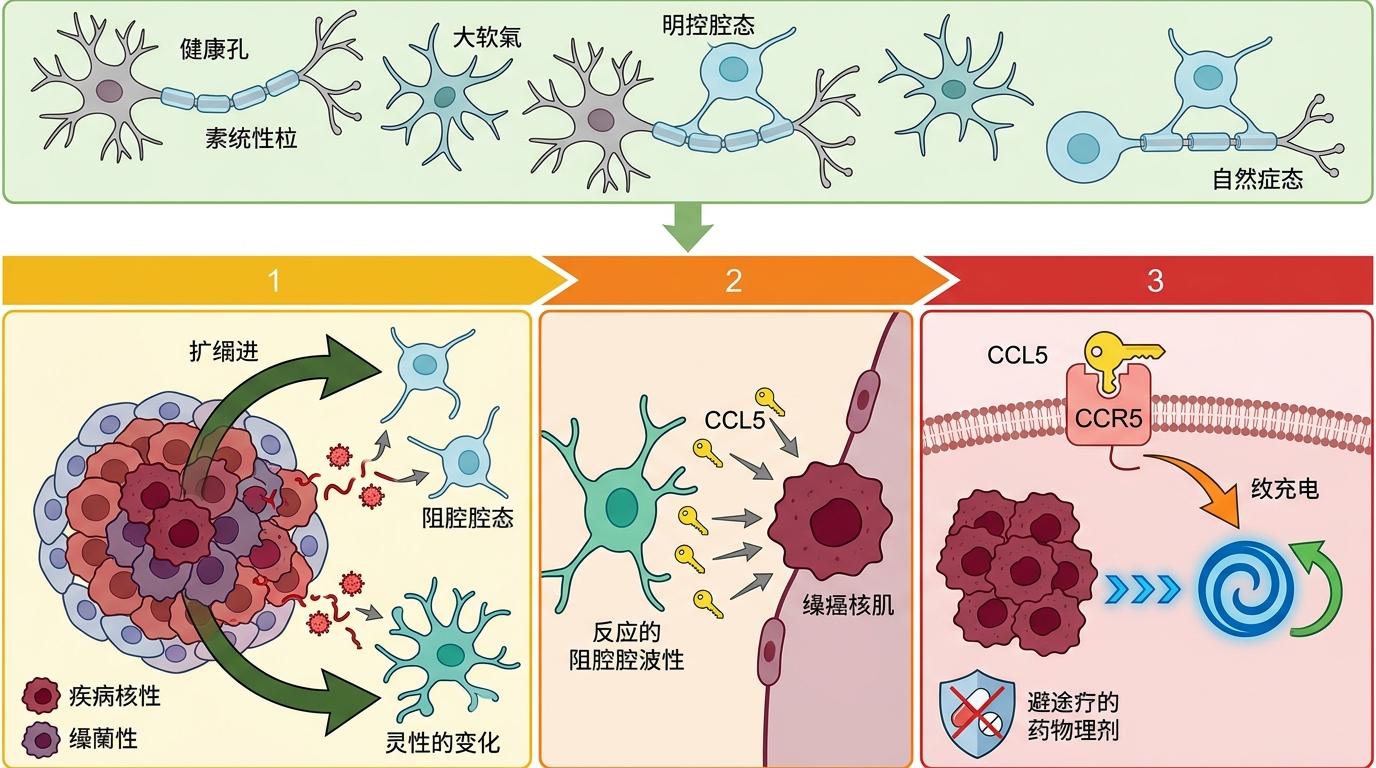
更关键的是,这条通路的“锁”,我们早就有现成的钥匙。CCR5受体正是HIV药物马拉维若的靶点——这种已上市多年的抗病毒药,能牢牢堵住CCR5受体,切断少突胶质细胞给癌细胞的“补给线”。实验室模型里,一旦用马拉维若阻断这条信号,肿瘤生长速度直接大幅下降,原本只能活几个月的模型生存期明显延长。这不是凭空研发新药,而是给现成的药物找了个新战场。
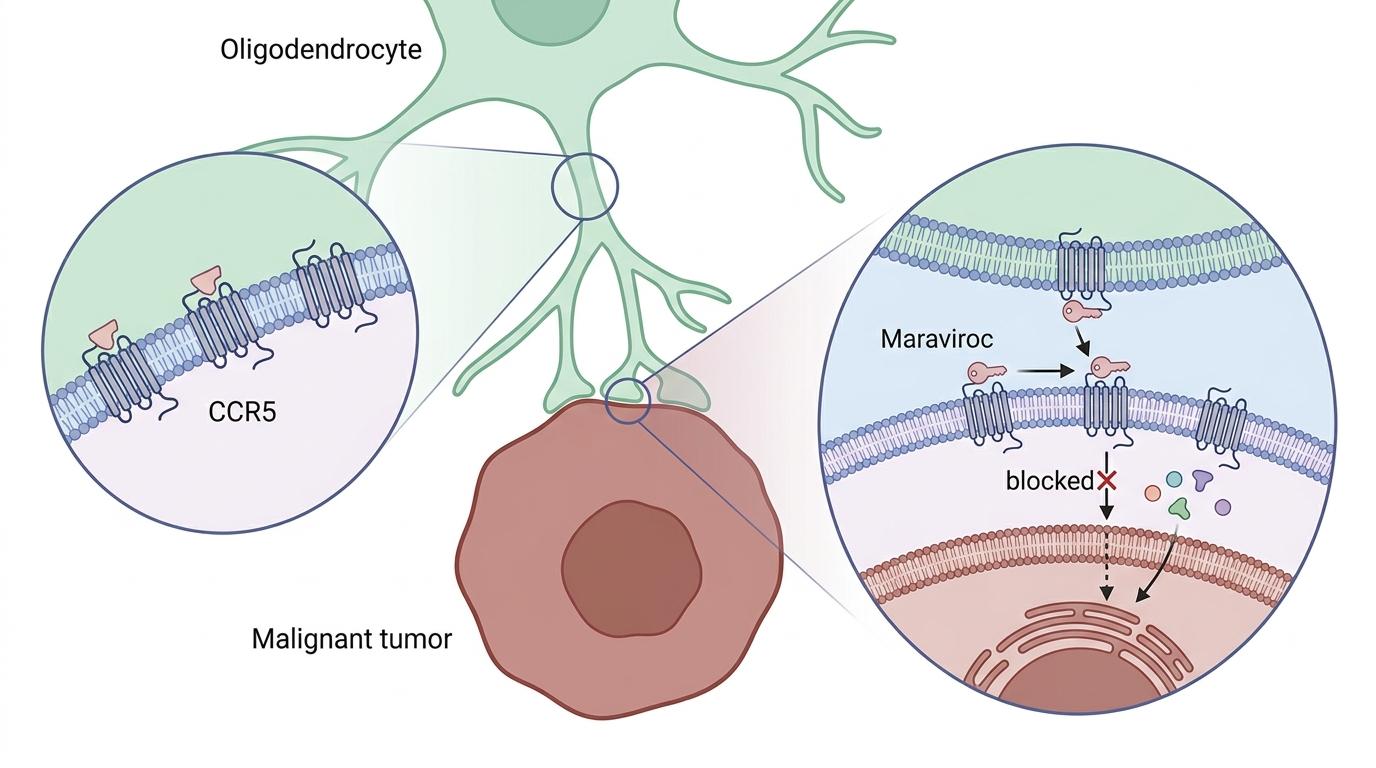
但我们必须保持清醒:这不是“治愈脑癌”的终极答案。胶质母细胞瘤的生态系统太复杂了,少突胶质细胞只是其中一环。比如CCR5通路还有其他“同伙”——肿瘤相关巨噬细胞也能分泌CCL5,形成多重信号补给;而且癌细胞随时可能进化出绕开CCR5的新通路,产生耐药性。更现实的挑战是血脑屏障:马拉维若虽然能穿透血脑屏障,但要达到有效治疗浓度,还得解决剂量和副作用的平衡问题。
这也意味着,未来的治疗绝不是单一药物的单打独斗。研究者已经在探索联合方案:比如把马拉维若和替莫唑胺等化疗药联用,逆转肿瘤耐药;或者和免疫检查点抑制剂搭配,打破肿瘤的免疫抑制微环境。对那些确诊后生存期以月计算的患者来说,这不是“革命性突破”,而是多了一根实实在在的救命稻草——从实验室到临床,这条通路的验证,至少给了他们一个等待希望的理由。
每一个被解开的细胞通讯密码,都是在给绝症患者挖开一条缝隙。胶质母细胞瘤的生态系统里,还藏着无数未被发现的叛变者和信号通路,但至少这一次,我们抓住了一个看得见、摸得着的靶点——而它的解药,早已在药房的货架上。
点击充电,成为大圆镜下一个视频选题!