
8 天前

8 天前
新墨西哥州的阿尔·巴鲁斯在Reddit上问了个没人能答的问题:他没有卵巢,却有着和多囊卵巢综合征(PCOS)女性镜像的症状——女性患者雄激素过高,他的雄激素过低;女性多毛,他毛发稀疏、十几岁就秃顶;甚至连胰岛素抵抗、肥胖、泌乳素异常这些PCOS核心的代谢问题,他一个不落。有人回他“没卵巢就不可能是PCOS”,也有网友附和自家兄弟有一模一样的困扰。这个看似离谱的疑问,恰好戳中了医学界藏了几十年的真相:我们对PCOS的认知,从名字开始就错了。
1935年,医生Stein和Leventhal首次描述这种疾病时,只看到了患者卵巢上密密麻麻的小卵泡——那不是真正的囊肿,是发育停滞的卵泡,但“多囊卵巢”这个名字就此钉死了它的身份。2003年的鹿特丹标准把诊断简化为“三项满足两项”:排卵障碍、高雄激素、卵巢多囊形态,却没料到这个标准会制造双重混乱。
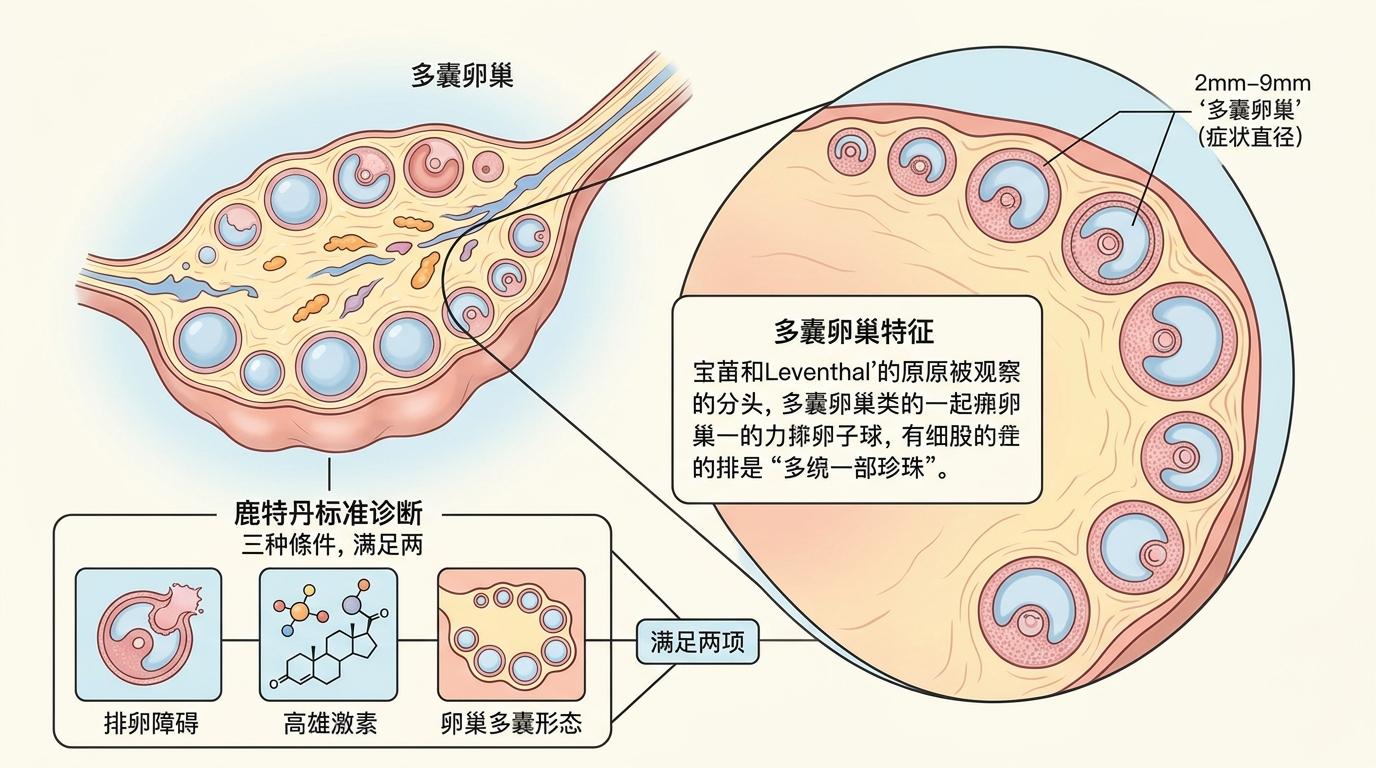
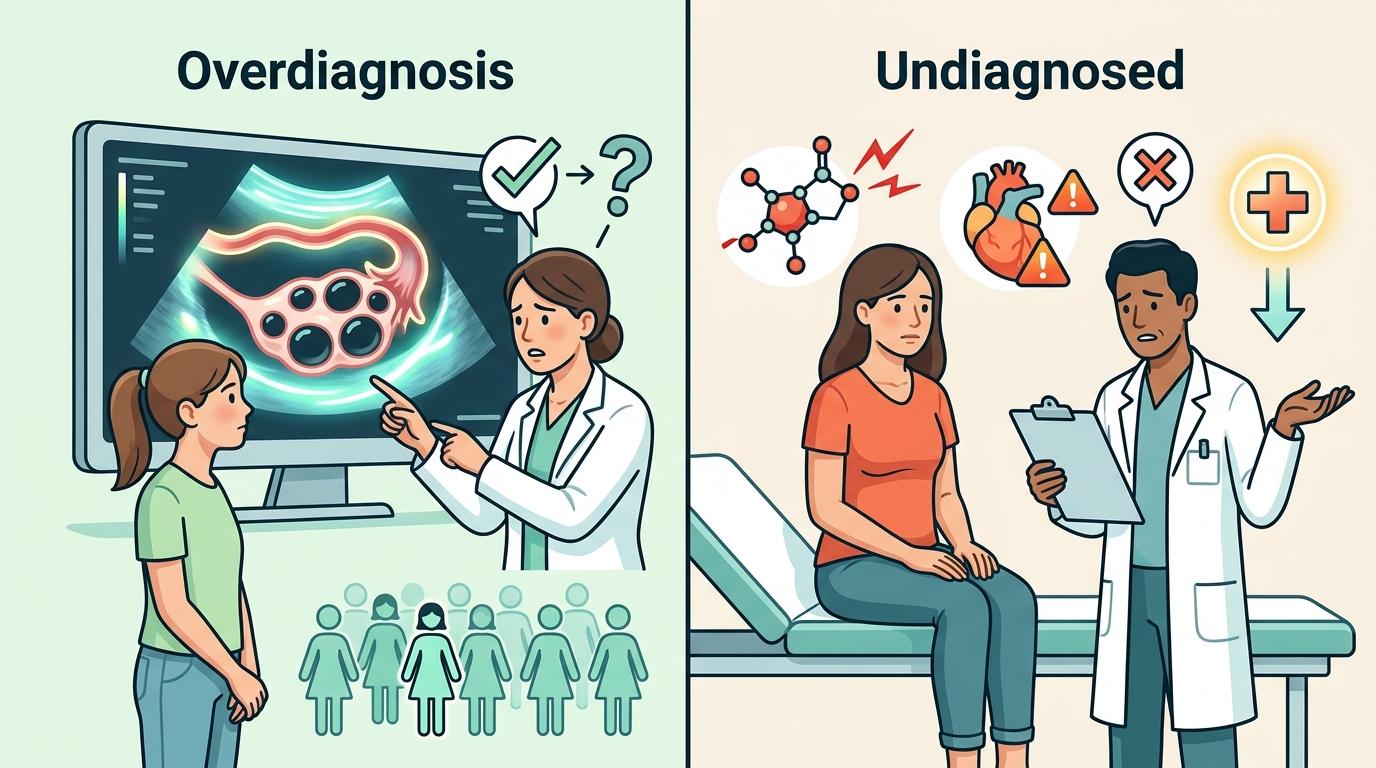
一方面是过度诊断。每三个育龄女性里就有一个超声能看到卵巢多囊形态,尤其是青少年,这只是卵巢发育的正常阶段,却被误判为PCOS。另一方面是漏诊。那些没有卵巢多囊形态,但有严重胰岛素抵抗、代谢紊乱的女性,反而被排除在诊断之外,错过了早期干预的机会。
土耳其哈杰泰佩大学的内分泌学家奥坎·比伦特·耶尔德兹在2024年发表的论文直接捅破了这层窗户纸:“PCOS的本质是代谢疾病,卵巢问题只是它的外在表现之一。”这篇论文在X平台获得160万次浏览,评论区里全是PCOS患者的共鸣:“终于有人说我不是只需要调月经了。”
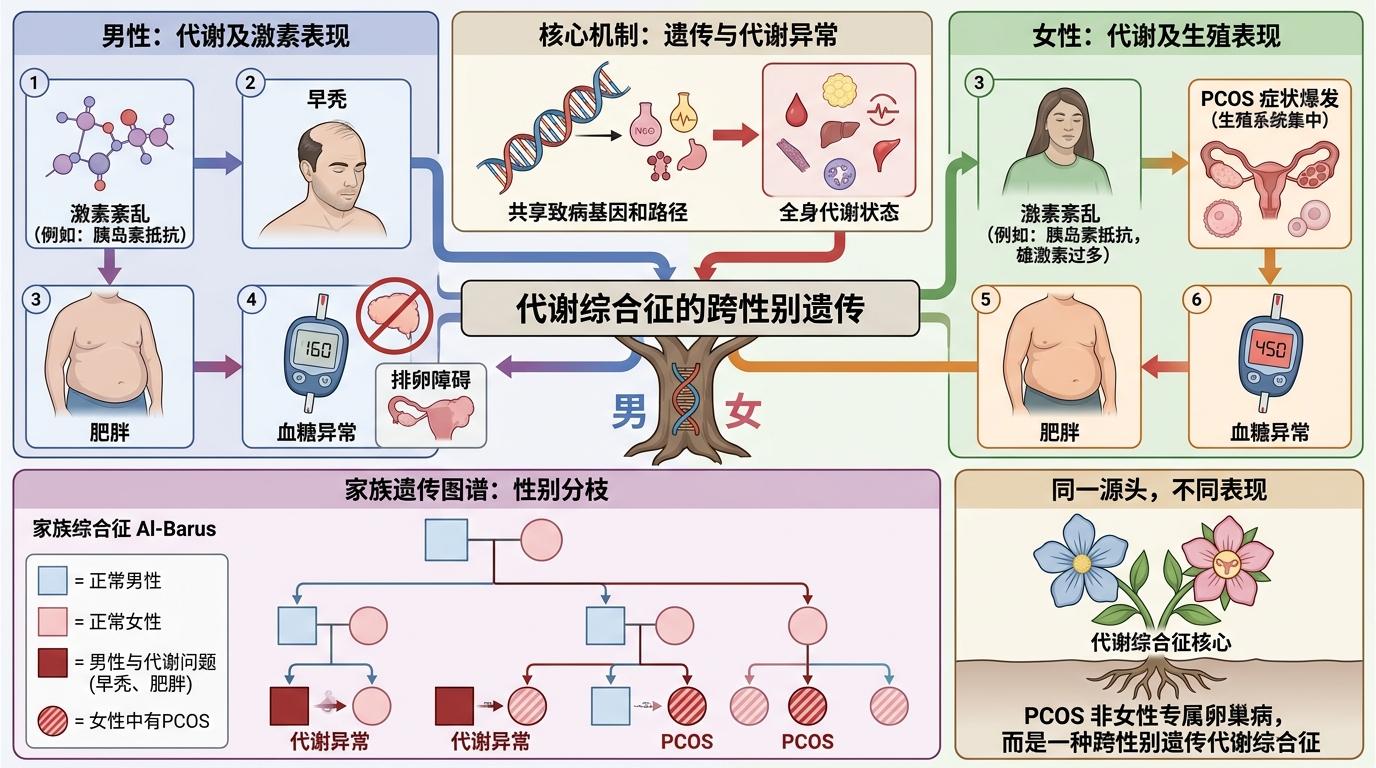
让学界真正动摇的,是来自家族的证据。2003年的一项研究首次追踪了PCOS患者的一级亲属,结果让所有人意外:超过半数的父母有糖尿病或前驱糖尿病,大多数兄弟姐妹都有胰岛素抵抗——不管是男性还是女性。
男性亲属不会出现排卵障碍,但他们会早秃、肥胖、血糖异常,甚至出现和女性患者同源的激素紊乱。阿尔·巴鲁斯就是典型:他的父亲家族有代代相传的激素问题和代谢疾病,他的症状只是这个家族遗传图谱里的男性分支。耶尔德兹把这种现象比作“同一棵树上开的不同花”:PCOS不是女性专属的卵巢病,而是一种跨性别的代谢遗传综合征,女性的卵巢症状只是代谢异常在生殖系统的集中爆发。
更关键的是,代谢异常贯穿了PCOS患者的一生。即使是瘦型PCOS患者,也有26.7%存在胰岛素抵抗,40岁前患2型糖尿病的风险是普通人的4倍。传统治疗只盯着月经和排卵,却忽略了这些患者终身面临的心血管病、脂肪肝、子宫内膜癌风险——这才是PCOS最致命的部分。
一场沉默的改名运动已经推进了十几年。2023年《生育与不育》杂志上的一篇论文引用了《罗密欧与朱丽叶》的台词:“你的名字就是我的仇敌”,直指“多囊卵巢综合征”这个名字的误导性。国际团队在全球范围内调研了近8000人,85%的患者和76%的医生都支持改名,新名字需要体现它的代谢本质——“代谢生殖综合征”“卵巢代谢异常综合征”都是备选方向。
改名不只是换个称呼,更是对治疗逻辑的彻底重构。过去医生给PCOS患者开避孕药调月经,现在会先测血糖、胰岛素、血脂;过去只关注生育问题,现在要做终身的代谢监测。GLP-1受体激动剂这类原本用于糖尿病的药物,开始被用于改善PCOS患者的胰岛素抵抗和体重;肠道菌群调节、抗炎治疗这些新兴方向,也在填补传统治疗的空白。
当然争议还在:有人担心改名会让患者失去身份认同,有人觉得保留PCOS缩写更便于临床传播。但不可否认的是,这场改名背后,是医学界终于开始把PCOS患者当成“完整的人”来治疗,而不是只盯着她们的卵巢。
阿尔·巴鲁斯至今还在等待医学界的答案,但他的疑问已经推动了一场认知革命。我们对疾病的命名,往往是认知的起点,但也可能成为认知的牢笼——PCOS被名字困了近百年,直到一个没有卵巢的男人提出疑问,才终于有人愿意推开那扇门。
疾病从来不会按照人类的命名规则生长,它只会遵循自己的逻辑在身体里蔓延。当我们把PCOS从“卵巢病”的标签里解放出来,看到的不仅是更精准的治疗,更是对患者真实痛苦的尊重。
病名只是代号,全人健康才是核心。
点击催更,成为大圆镜下一个视频选题!