
6 天前

6 天前
2023年11月,新泽西的Pratik Desai刚给母亲过完70岁生日,转身就拿到了晚期小肠癌的诊断书。医生轻描淡写的一句“回家准备吧”,像一块冰砸在他胸口——他没有医学背景,却在AI领域摸爬滚打了10年。接下来的76天,他把母亲的1600页病历、每天的症状变化、甚至医生随口提的治疗细节,全部喂给了AI工具。没人想到,这个临时拼凑的“家庭护理系统”,不仅揪出了3次致命的医疗失误,还让母亲在最后的日子里,能笑着抱一抱两岁的孙女。这不是科幻电影的桥段,而是AI正在悄悄改写的癌症护理现场。
Pratik的AI护理流程,说穿了就是用技术把“信息差”砸出一个口子。他每天从医院的电子病历系统导出数据,先喂给NotebookLM做信息整合——这个AI工具能像资深医助一样,把零散的检查报告、用药记录、症状描述自动梳理成清晰的诊疗 timeline。接着他会把整理好的内容发给Claude,用自然语言提问:“明天见医生我该重点问什么?这个指标异常意味着什么?”
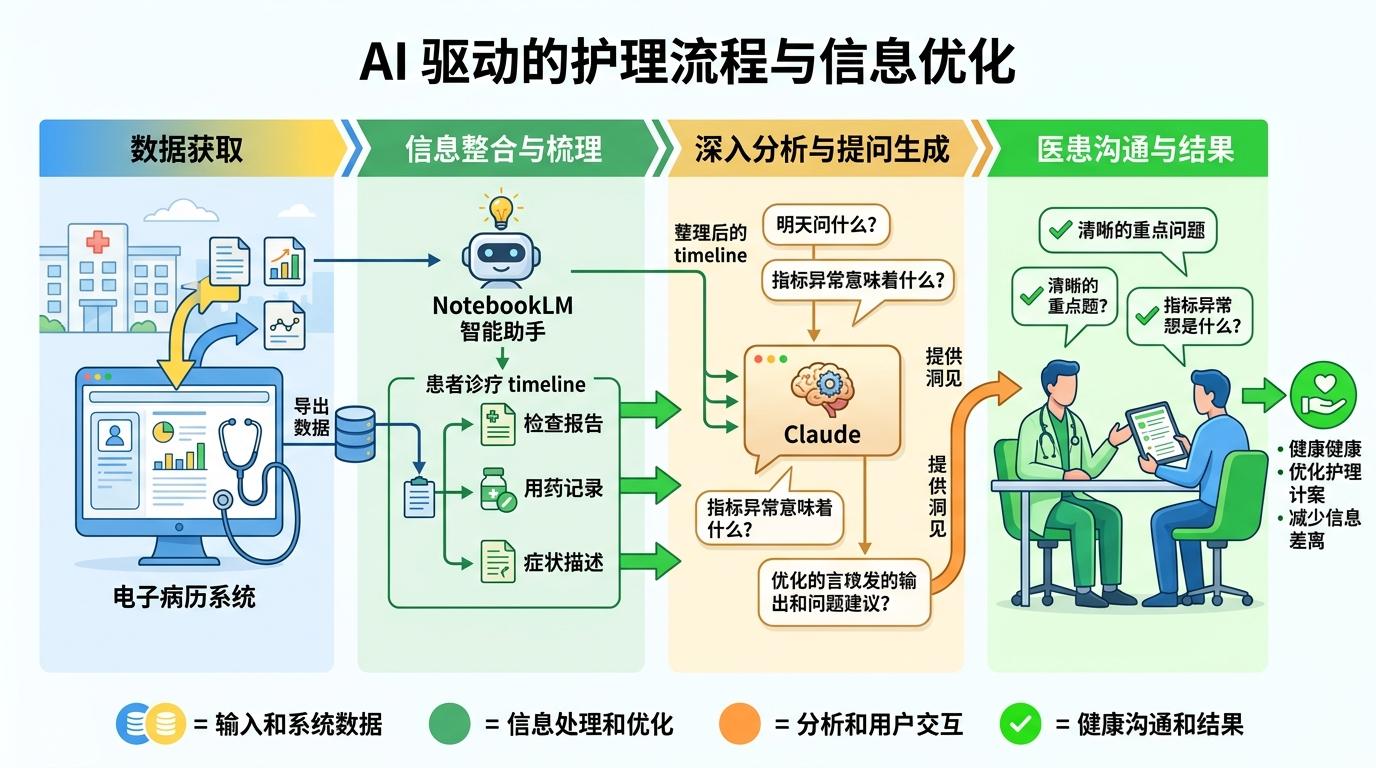
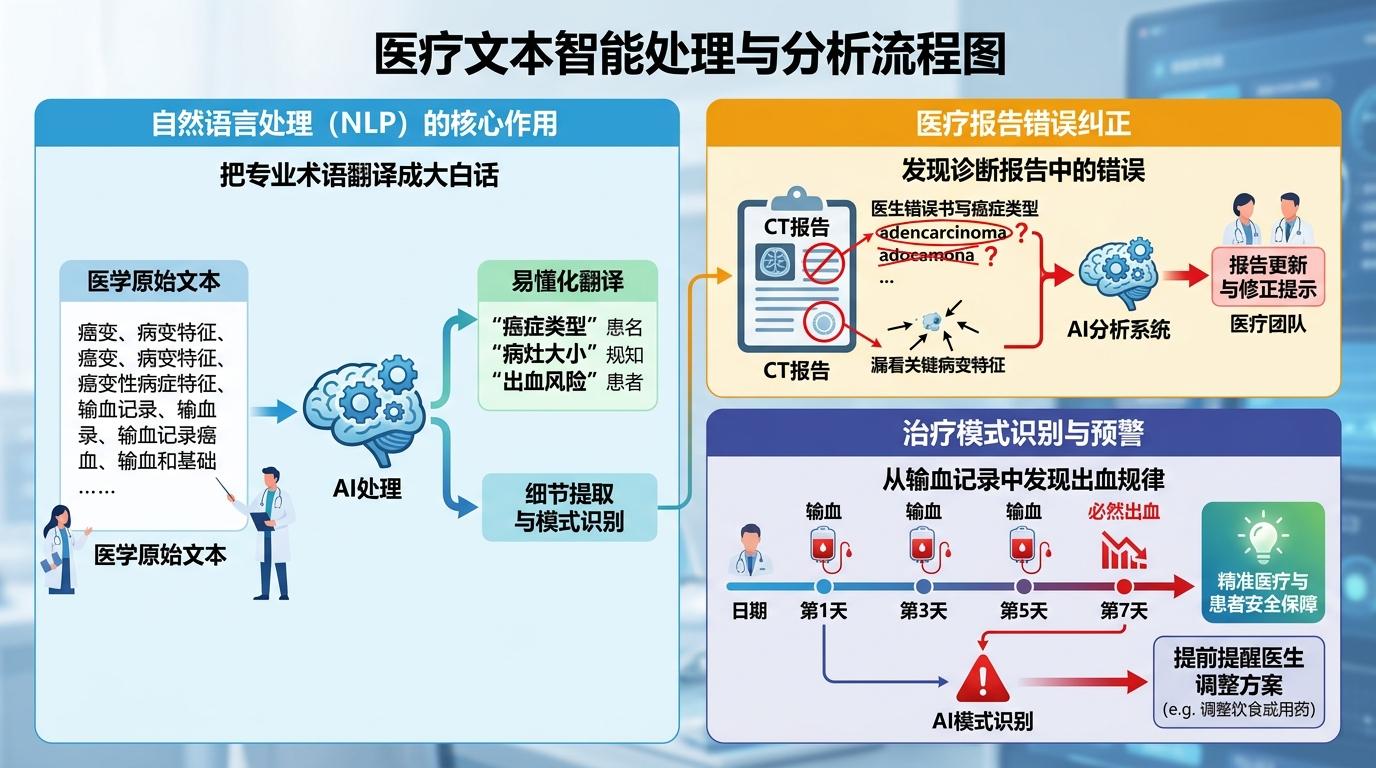
这套流程的核心,是AI的自然语言处理能力——它能把满是专业术语的医疗文本,翻译成普通人能懂的大白话,还能从海量信息里揪出人类容易忽略的细节。比如一次CT报告里,AI发现医生把母亲的癌症类型写错了3次,还漏看了两处关键的病变特征;又比如它从连续的输血记录里,发现了“输血后第7天必然出血”的规律,提前提醒医生调整饮食方案。
Pratik说,他就像拿着一个“AI放大镜”,终于能在复杂的医疗体系里,看清母亲的真实病情。
当医生质疑AI“只有70%准确率”时,Pratik反问:“如果给现行医疗体系打分,能得多少分?”
这个反问戳中了AI在癌症护理里的核心价值:它不是要替代医生,而是补全医疗体系里的“盲区”。比如圣诞那天,母亲突然不愿见人,走路摇摇晃晃,医院的急诊电话却无人接听。Pratik把母亲的症状输入AI,系统立刻提示“疑似肺栓塞”——他赶紧联系当医生的表哥,把母亲送进医院时,离病情恶化只剩半小时。

更关键的是,AI能24小时待命,捕捉那些容易被忽略的“小信号”。母亲住院的67天里,Pratik每天从5点守到10点,而AI就是他的“夜班助手”:它能监测病历里的指标变化,能分析Pratik记录的“母亲今天没吃晚饭”“呼吸有点急”这些模糊描述,甚至能提醒他“该给医生发消息问上次的活检结果了”。
但AI也有它的局限。当母亲的病历超过1600页时,任何AI工具都会遇到“上下文过载”的问题;它偶尔也会“胡说八道”,比如建议一些未被验证的偏方。Pratik的应对方式很简单:把AI的建议当“线索”,再找医生验证——就像用导航找路,但永远自己握方向盘。
Pratik的故事不是孤例。斯坦福医院的ChatEHR系统,能让医生用自然语言查询患者病历,把整理病历的时间从几小时压缩到几分钟;Reimagine Care的AI虚拟助手Remi,已经服务了1万名癌症患者,能自动识别紧急症状,把急诊率降低了30%;甚至有研究显示,GPT-4在检查病理报告错误时,速度是人类医生的16倍,准确率能达到88%。
这些AI工具正在重塑癌症护理的流程:它让患者从“被动接受治疗”变成“主动参与决策”,让家属从“医疗门外汉”变成“有效协作者”,让医生从“文书机器”变回“临床决策者”。但这一切的前提,是我们要重新定义AI的角色——它不是“神医”,而是“工具”;不是要替代人文关怀,而是要把医护人员从繁琐的事务中解放出来,有更多时间去握住患者的手。
当然,挑战也显而易见:数据隐私、算法偏见、“黑箱”问题……这些都是AI进入医疗领域必须跨过的坎。但Pratik的故事告诉我们,即使是不完美的AI,也能在关键时刻,给患者多争取一点时间——哪怕只是让母亲多抱一抱孙女。
当我们谈论AI与癌症时,总习惯用“治愈率”“生存率”这些冰冷的数字去衡量它的价值。但Pratik的故事里,AI的价值是母亲最后76天里的尊严,是他作为儿子不用在遗憾里度过余生的释然。
技术的终极意义,从来不是超越人类,而是成为人类的“延伸”——延伸我们的眼睛,让我们看清被忽略的细节;延伸我们的双手,让我们抓住稍纵即逝的希望;延伸我们的时间,让我们能多陪陪爱的人。
AI不是抗癌的答案,却是帮我们找答案的光。
点击充电,成为大圆镜下一个视频选题!