
1 个月前

1 个月前
当美国退伍军人事务部的数据库向研究者敞开时,没人料到会挖出这样的结论:那些打着「减肥针」名号的GLP-1受体激动剂——一种原本用来治糖尿病、减体重的药物——居然能让使用者的成瘾风险降低14%到25%,已经成瘾的人,药物过量和死亡风险直接砍半。
这不是某款小众新药的偶然发现,而是基于60多万名患者的大规模跟踪结果。更耐人寻味的是,同样是作用于大脑奖赏回路的疾病,药物成瘾早已被归为「需要治疗的病」,肥胖却还在被贴上「意志力不足」的标签。这款针剂撕开的,不只是减肥与成瘾的治疗边界,更是我们对「疾病」与「责任」的认知裂缝。
你可以把大脑的奖赏回路想象成一台自动贩卖机:按下按钮(看到炸鸡、摸到烟盒),就会掉落多巴胺零食,让你忍不住再按一次。而GLP-1受体激动剂,就是给这台贩卖机装了个「限流阀」。
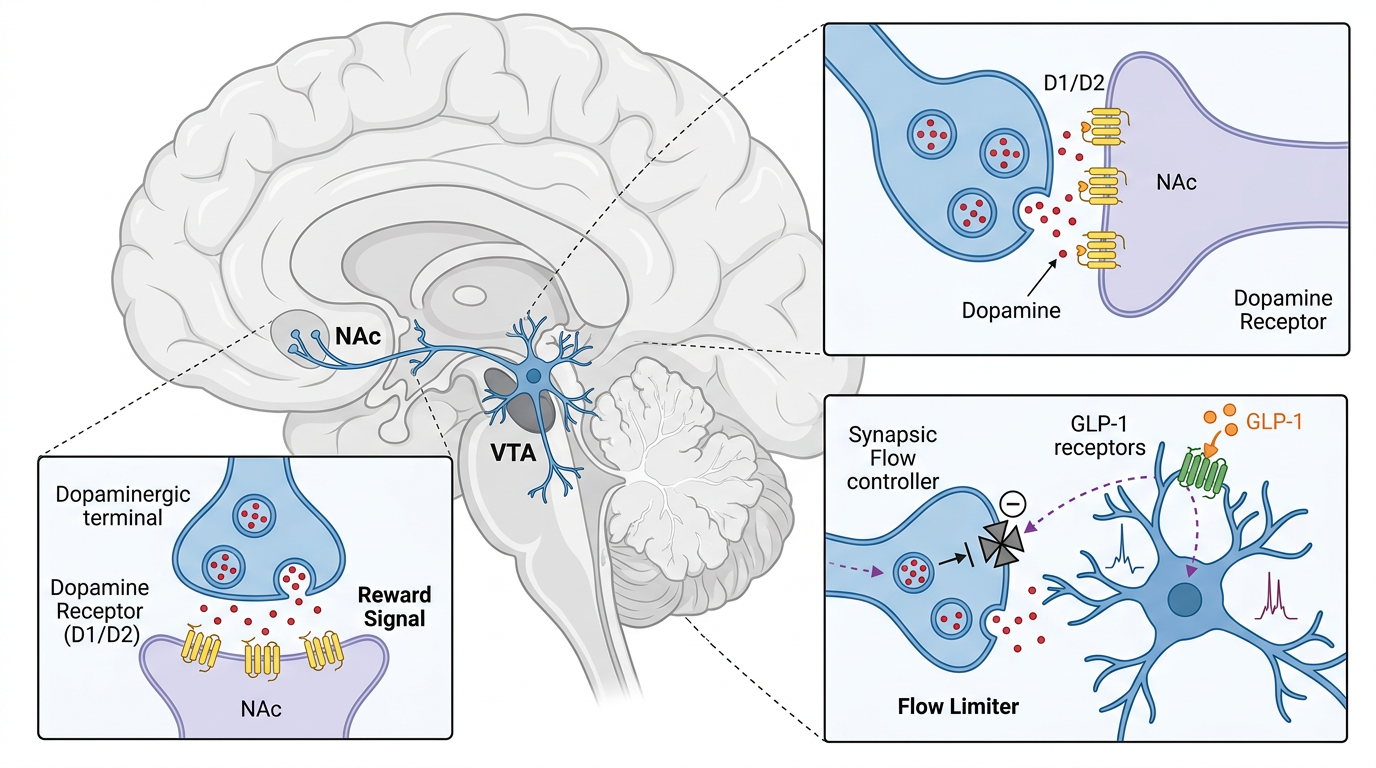
GLP-1原本是肠道分泌的一种激素,吃完饭后它会告诉大脑「饱了」,顺便调节血糖。而人工合成的GLP-1受体激动剂,能穿过血脑屏障直接作用于腹侧被盖区、伏隔核这些奖赏核心脑区——它不会完全关掉多巴胺分泌,只是把「狂按按钮」的冲动降下来:让你看到蛋糕不再眼冒绿光,摸到烟盒时能多犹豫几秒。
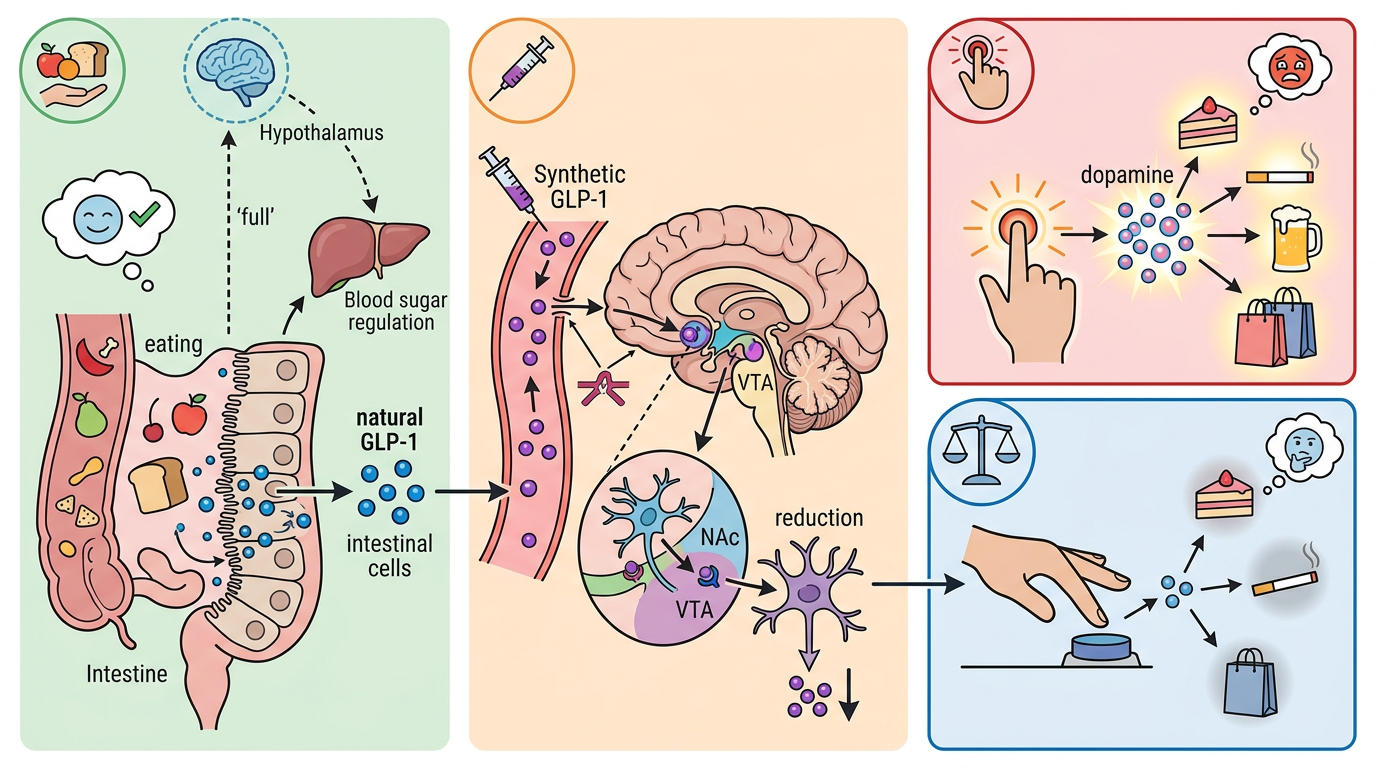
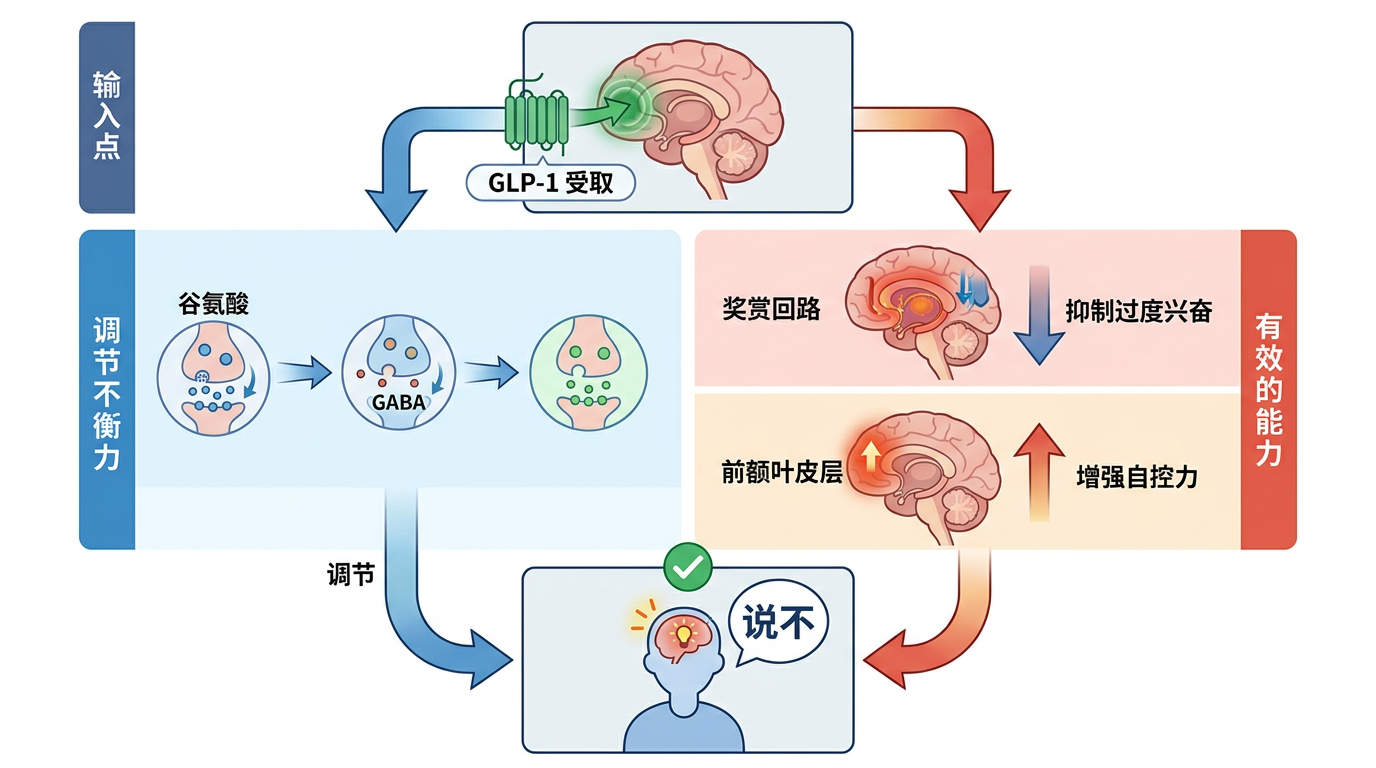
但真实的机制比这更精确:它通过激活脑内的GLP-1受体,调节谷氨酸和GABA两种神经递质的平衡,既抑制了奖赏回路的过度兴奋,又增强了前额叶皮层的自控力。直白点说,它不是替你管住嘴,是帮你的大脑重新学会「说不」。
德国医保局曾公开表示,减肥是「个人责任和生活方式问题」,拒绝为GLP-1受体激动剂的肥胖适应症买单。这种偏见背后,是我们一直把肥胖当成「吃太多」的行为问题,把成瘾当成「意志薄弱」的道德问题——却忽略了两者共用同一套神经生物学底层逻辑。
美国华盛顿大学的Ziyad Al-Aly团队在退伍军人数据库里发现,GLP-1受体激动剂对酒精、阿片类、尼古丁等多种成瘾物质都有抑制作用,甚至能降低15%到20%的新发成瘾风险。瑞典的全国队列研究更直接:使用司美格鲁肽的酒精依赖患者,住院风险降低了36%,效果比传统戒酒药物还好。
我认为,这才是这项研究最狠的一击:它用数据证明,肥胖和成瘾本质上都是奖赏回路的「功能失调」,而非「人品问题」。就像没人会要求糖尿病患者「靠意志力降血糖」,我们也没资格要求肥胖者「靠意志力管住嘴」。
当然,GLP-1受体激动剂不是万能神药。它有恶心、呕吐的常见副作用,长期使用的视网膜和胰腺风险还在观察中,每月上千美元的价格更是把大部分人挡在门外。但这些问题都能通过技术迭代和医保谈判解决,最难改的,是刻在社会骨子里的偏见。
英国的调查显示,80%的人听说过GLP-1受体激动剂,但只有16%的人真正理解它的作用机制,剩下的信息全来自社交媒体的「懒人减肥药」标签。美国医保直到2026年才开始逐步覆盖肥胖适应症,而在此之前,无数肥胖患者只能自费买药,或者在「意志力」的指责中恶性循环。
有意思的是,同样是这款药,用来治糖尿病时就成了「救命良药」,用来减肥就成了「作弊工具」——这种双重标准,才是比药物副作用更棘手的「社会并发症」。
当美沙酮从「毒品替代品」变成公认的戒毒药物,我们花了几十年;当GLP-1受体激动剂从「减肥针」变成成瘾治疗的新选择,我们可能不需要那么久,但前提是先放下偏见。
自控力从来不是凭空产生的意志,而是大脑神经回路的正常运转。当一款药物能同时治疗肥胖和成瘾时,我们该反思的不是「它是不是作弊」,而是「为什么我们之前一直把这些问题归罪于个人」。
疾病不分贵贱,偏见才是最大的病。
点击充电,成为大圆镜下一个视频选题!