4 天前

4 天前
想象一下:医院急诊室里,一位老人因肺部感染高烧不退,医生手里没有明确的药敏结果,只能凭经验开抗生素——这是全球每年上百万耐药菌死亡病例的开端。但现在,荷兰代尔夫特理工大学的团队给细菌搭了个舞台:一面由双层石墨烯制成的纳米鼓,薄到不足1纳米,却能接住细菌十亿分之一拳击力的振动。活细菌在上面“打鼓”,死细菌立刻“静音”,连不同菌种的鼓点都各有章法。更关键的是,这套系统能在1小时内判断细菌是否耐药,比传统培养法快了几十倍。这到底是怎么做到的?
你可以把这面纳米鼓理解成一个超迷你的蹦床:直径8微米的硅基凹腔上,绷着两层石墨烯薄膜——薄到只有一个碳原子层的厚度,却比钢铁强200倍,还能像保鲜膜一样跟着微小力道变形。这个尺寸刚好能容下单个细菌,毕竟大部分细菌的长度只有1到10微米。
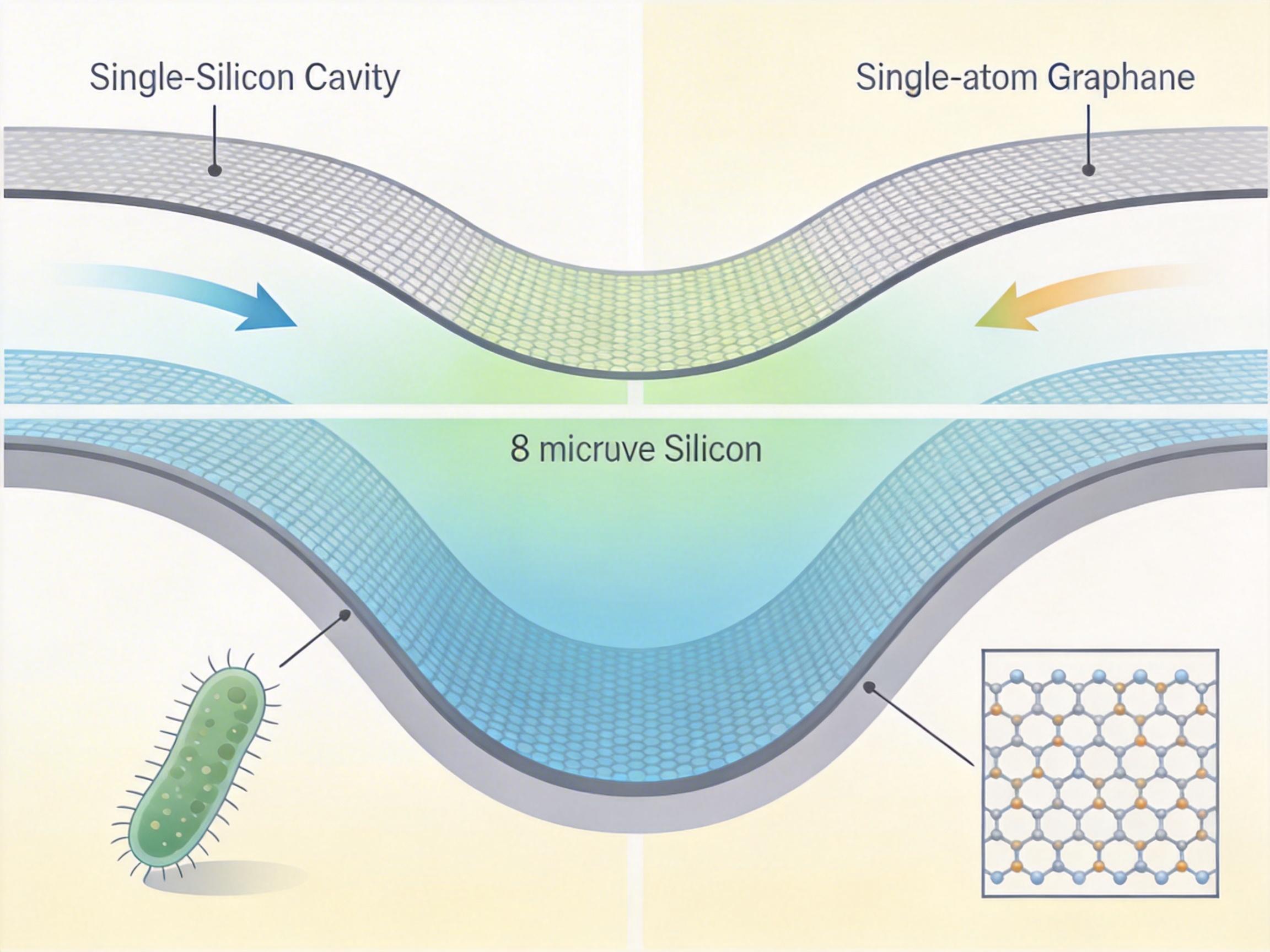
当活细菌落在鼓面上,它的鞭毛会像螺旋桨一样转动,细胞壁会悄悄舒张收缩,这些连显微镜都看不清的动作,会带着石墨烯膜一起振动。研究人员用激光照在鼓面上,膜的微小变形会让反射光的强度发生变化,再把光信号转换成电信号——就像把细菌的“鼓点”录了下来。
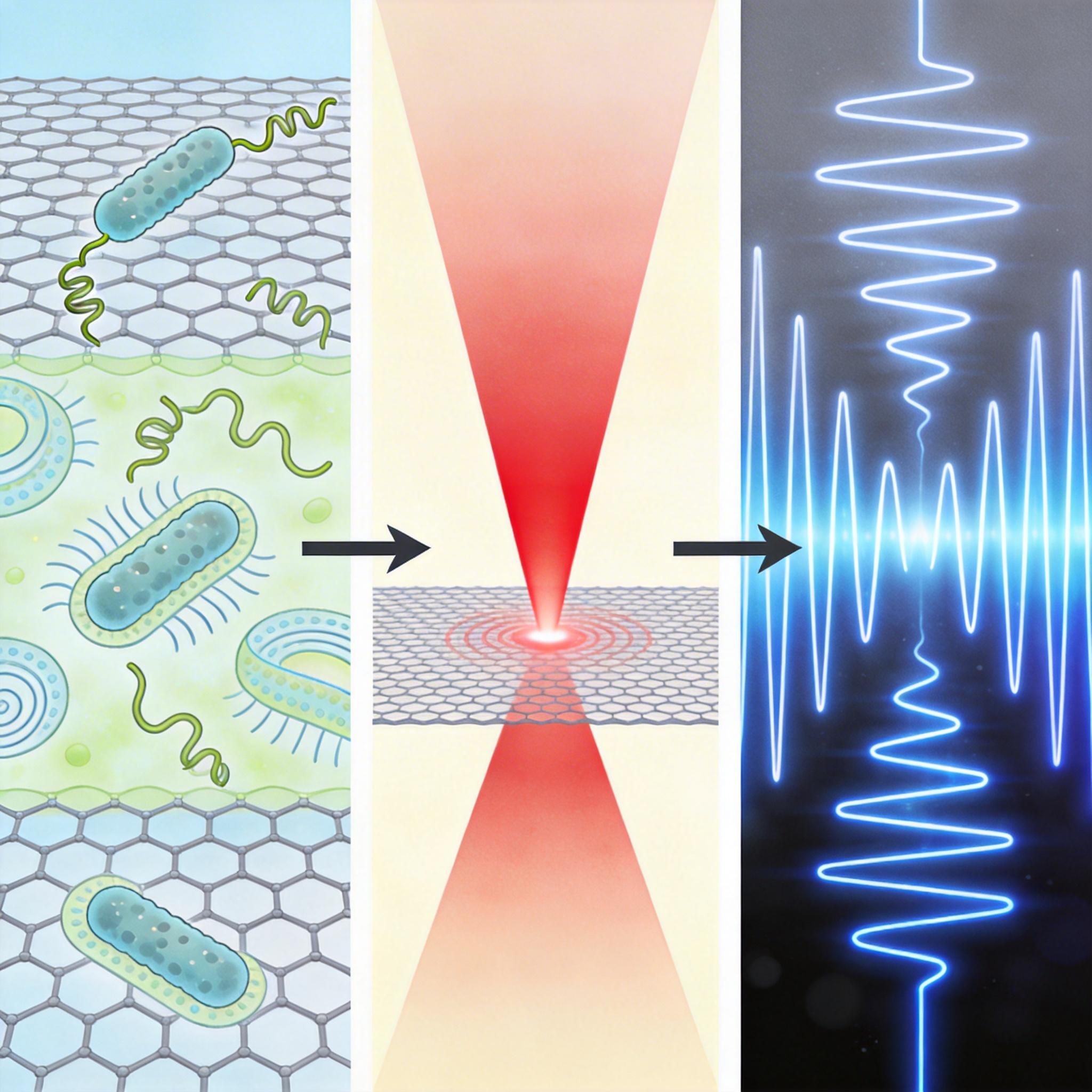
和传统方法不同,这台设备不需要等细菌繁殖成菌落。它能精准捕捉单个细菌的振动,避免了群体平均带来的误差。用团队成员的话说:“我们能听见单个细胞的呼吸。”
一开始,研究团队只是想看看细菌的耐药性:给鼓上的细菌加抗生素,如果鼓点很快消失,说明药物有效;要是鼓点一直不停,那就是耐药菌。这个方法确实有效,敏感菌在接触抗生素后几小时内就会“静音”,耐药菌则能一直“打鼓”。
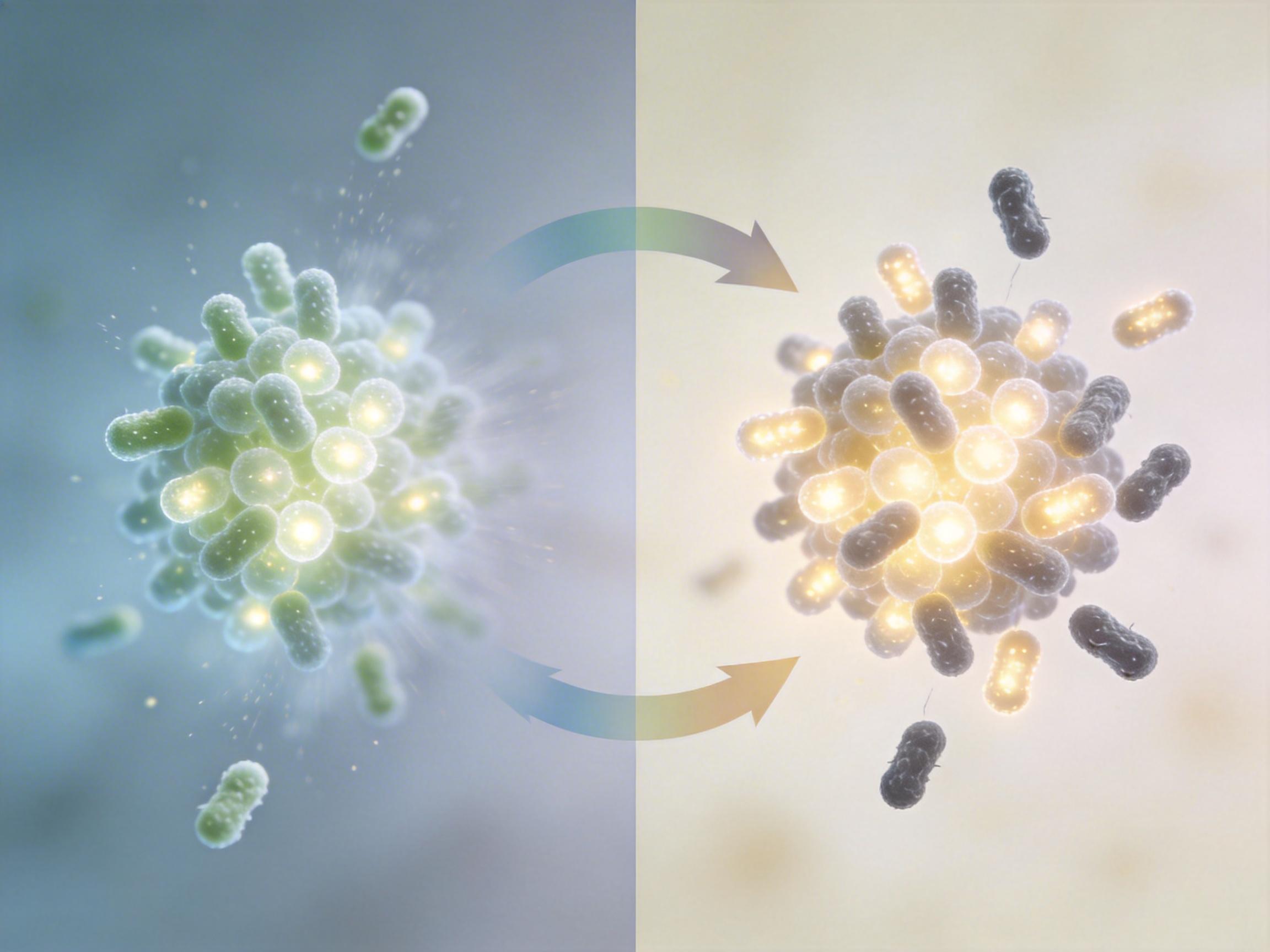
直到一次学术会议上有人问:不同细菌的鼓点会不会不一样?团队才意识到,他们手里的鼓点不只是“生死信号”,还是细菌的“声纹”。他们收集了大肠杆菌、金黄色葡萄球菌、肺炎克雷伯菌三种常见致病菌的鼓点,把振动信号转换成频谱图——就像把声音变成音乐APP里的波形图——再用机器学习模型去“听”。
结果出乎意料:两种不同架构的模型都能以87%到88%的准确率区分这三种细菌。原来每种细菌的鞭毛转速、细胞壁弹性都不一样,打出来的鼓点频谱自然有差异。更惊喜的是,判断耐药性的准确率能达到98%,比传统自动化设备的误判率低得多。
现在,这个团队的衍生公司已经把实验室里的 bulky 设备,改成了适合医院用的便携式样机,还在荷兰两家医院开始了临床试验。但要真正走进急诊室,还有几道坎要过。
首先是通量问题:现在的设备一次只能测少量样本,而医院每天要处理几十上百份样本,需要把纳米鼓做成阵列,一次测成百上千个细菌。其次是样本处理:临床样本里有血液、黏液等杂质,得想办法自动提纯细菌,不然杂质的振动会干扰检测。还有成本:石墨烯的制备和设备的精密光学系统,目前还不算便宜,得找到规模化生产的方法。
不过团队也有底气:他们的技术不需要标记、不需要培养,能直接测活细菌的状态,这对那些生长缓慢的细菌——比如结核杆菌——来说,优势尤其明显。传统检测结核耐药要几周,用纳米鼓可能只需要几天。
我们总习惯用显微镜看细菌,用基因测序读细菌,却忘了它们也是会“动”的生命——每一次鞭毛的摆动,都是生命的微小呐喊。纳米鼓的意义,不只是更快地检测耐药菌,更是给了我们一种全新的视角:用机械振动去“听”生命的状态。
当医生能在1小时内拿到药敏结果,就不用再凭经验开抗生素,就能减少一次耐药菌诞生的可能。毕竟,对付耐药菌的最好办法,就是从一开始就用对药。
听见微小的振动,守住生命的防线。
点击充电,成为大圆镜下一个视频选题!