对抗知识焦虑,从看懂这条开始
App 下载
警示多年,高风险精神药物仍被滥开给认知障碍老人,为何?
药物不良反应|老年患者|比尔斯标准|高风险精神药物|临床诊疗技术|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
药物不良反应|老年患者|比尔斯标准|高风险精神药物|临床诊疗技术|医学健康
83岁的芭芭拉·卡多佐(Barbara Cardoso)曾是一位充满活力的女士,但近年来,她却成了一个“易碎品”。她在家里会莫名其妙地绊倒,导致髋部骨折;在工作间乘扶梯时摔伤;甚至从梯子上跌落,一度昏迷。家人和医生起初将这一切归咎于衰老和骨质疏松,直到一位老年病专家审视了她的药单——那是一张长长的列表,包含加巴喷丁、地西泮、羟嗪、美索巴莫,以及用于助眠的曲唑酮。
这些药物,许多都赫然列在美国老年医学会“比尔斯标准”(Beers Criteria)的黑名单上,被明确警告应尽量避免或慎用于老年人。它们像一个沉默的合谋者,通过镇静、制造眩晕和混乱,一次次将芭芭拉推向危险的边缘。芭芭拉的故事并非个例,它是一个巨大冰山的缩影,揭示了一个被长期忽视却日益严峻的全球性医疗安全困境。
就在近日,一项发表在顶级医学期刊《美国医学会杂志》(JAMA)上的重磅研究,为这个困境提供了最新的证据。加州大学洛杉矶分校(UCLA)的学者们发现,尽管医学界警示多年,美国仍有约四分之一的认知障碍症患者被开具了这类可能加剧思维混乱、增加跌倒和住院风险的中枢神经系统(CNS)活性药物。 更令人震惊的是,在2021年,超过三分之二的此类处方,竟然缺乏明确的临床治疗指征。
这项覆盖了2013年至2021年九年数据的研究,如同一面镜子,映照出老年医疗系统中一个根深蒂固的矛盾:我们一面努力寻找延缓认知衰退的新药,另一面却在用“旧药”无声地伤害着最脆弱的群体。警示为何失效?这背后,隐藏的不仅仅是处方单上的草率,更是一个系统性的失灵。
在许多资源紧张的养老机构中,这些高风险精神药物,尤其是抗精神病药物,扮演了一个不光彩的角色——“化学约束带”。人权观察组织的一份报告揭示了惊人现实:在美国的长期护理机构中,高达80%的入住者会服用精神活性药物,每周有超过17.9万名老人未经适当诊断就被给予抗精神病药物。

其背后的逻辑残酷而直接:在人手短缺、护理人员缺乏专业痴呆症照护培训的情况下,使用药物镇静患者,让他们变得“听话”、“易于管理”,成了一种心照不宣的“捷径”。一位前养老院社工直言不讳:“他们不喜欢看到老人自由行动,他们只想要人乖乖听话。”
这种“便利”的代价是沉重的。美国食品药品监督管理局(FDA)早已对这类药物发出了最严厉的“黑框警告”,指出其会显著增加痴呆症患者的死亡风险。然而,在实际操作中,知情同意权往往被架空。家属可能被告知“这种药对她有帮助”,却对致命风险一无所知;甚至在许多情况下,机构根本不会征求同意。
药物剥夺的不仅是患者的行动自由,更是他们的“存在感”。一位75岁老人的女儿回忆,母亲在服药后“整天呆坐着,失去了人格,变成僵尸似的,了无生趣。” 这不是治疗,而是一种为了管理便利而牺牲个体尊严的化学囚禁。
问题并不仅限于养老机构,也不仅限于抗精神病药物。一个更广泛的现象是“多重用药”(Polypharmacy)以及由此引发的“处方瀑布”(Prescribing Cascade)。
随着年龄增长,老年人的肝肾功能减退,身体对药物的代谢和清除能力下降,使得他们对药物副作用尤为敏感。“处方瀑布” 正是在此背景下产生的典型困境:
如此循环往复,患者药单上的药物越来越多,药物相互作用的风险呈指数级增长。研究显示,当用药超过5种时,药物不良反应的发生率可高达50%以上。芭芭拉的频繁跌倒,正是镇静类药物叠加效应的直接后果。这个“瀑布”不仅增加了患者的身体负担和医疗成本,更可能导致灾难性的后果,如摔倒、骨折甚至死亡。
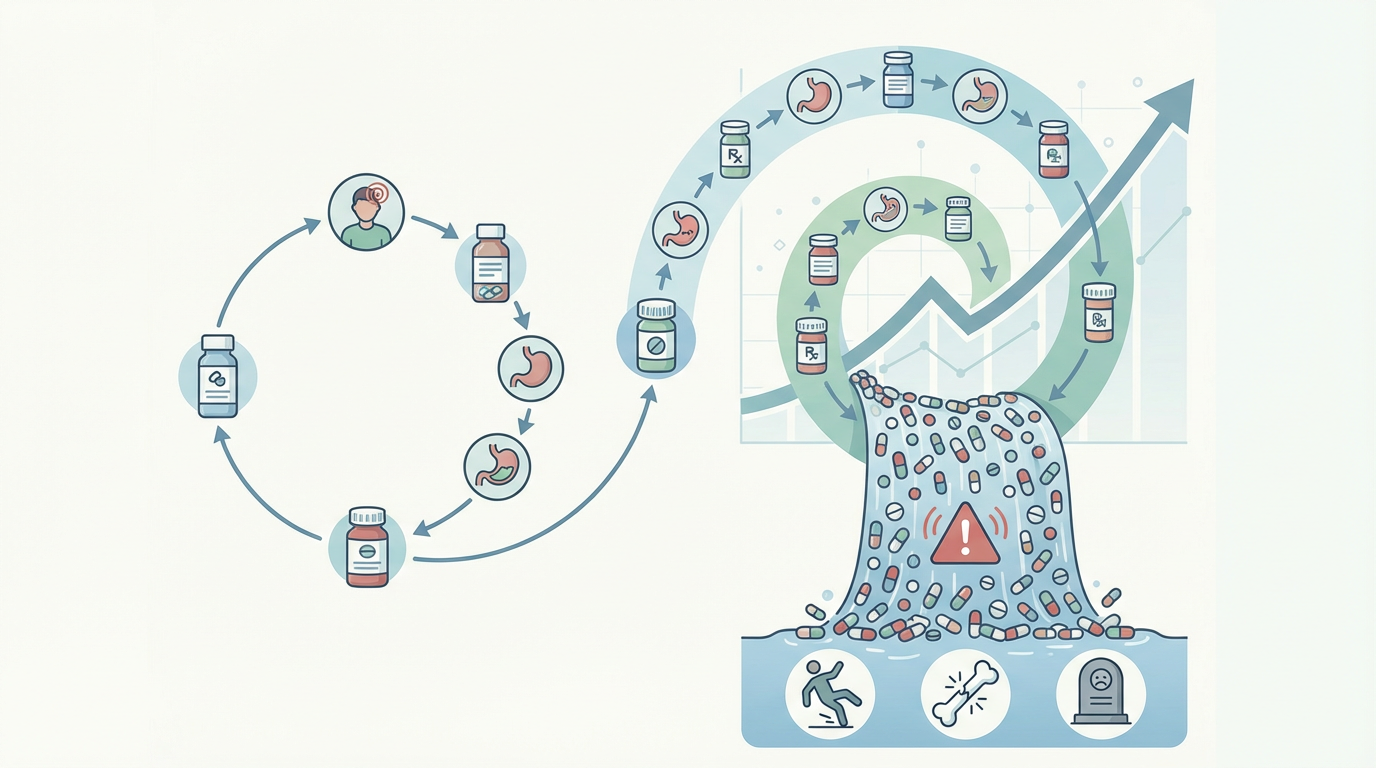
这是一个全球性的难题。数据显示,在澳大利亚、加拿大、日本和中国,老年人群中“潜在不适当用药”(PIMs)的比例都触目惊心。这背后反映出医疗系统碎片化、医生对老年药理学知识更新不足、以及缺乏有效的药物综合管理机制等深层问题。
面对这一严峻挑战,仅仅依赖医生的自觉和零散的警告是远远不够的。我们需要一场从理念到实践的系统性变革,核心在于从“以疾病为中心”转向“以患者为中心”,从“药物加法”转向审慎的“药物减法”。
1. 推广“处方精简”(Deprescribing)理念
“处方精简”是一个主动、系统化的过程,指在专业人员监督下,识别并停止那些弊大于利或不再必要的药物。这并非简单的停药,而是一个需要严密监测和逐步减量的科学过程。研究证实,有效的处方精简能显著降低老年人跌倒、住院和死亡的风险,同时提升生活质量。这需要将药物审查(Medication Review)制度化,使其成为老年患者,尤其是多重用药患者的常规护理环节。
2. 强化药师的“守门人”角色
在用药链条中,药师是防止不合理处方的最后一道防线。必须通过立法和制度设计(如推动《药师法》),明确并强化药师在处方审核、用药教育、不良反应监测中的核心职责。在社区、医院和养老机构中配备充足的专业药师,让他们有权、有能力对不合理处方说“不”,并与医生协同为患者制定更安全的用药方案。
3. 大力发展非药物干预
对于痴呆症伴随的行为和心理症状(BPSD),如焦虑、失眠和激越,药物并非唯一,甚至不应是首选方案。大量证据表明,非药物干预,如:
推广这些疗法,意味着需要对护理人员进行系统培训,并将其纳入医疗和照护服务体系,让它们成为触手可及的常规选项。
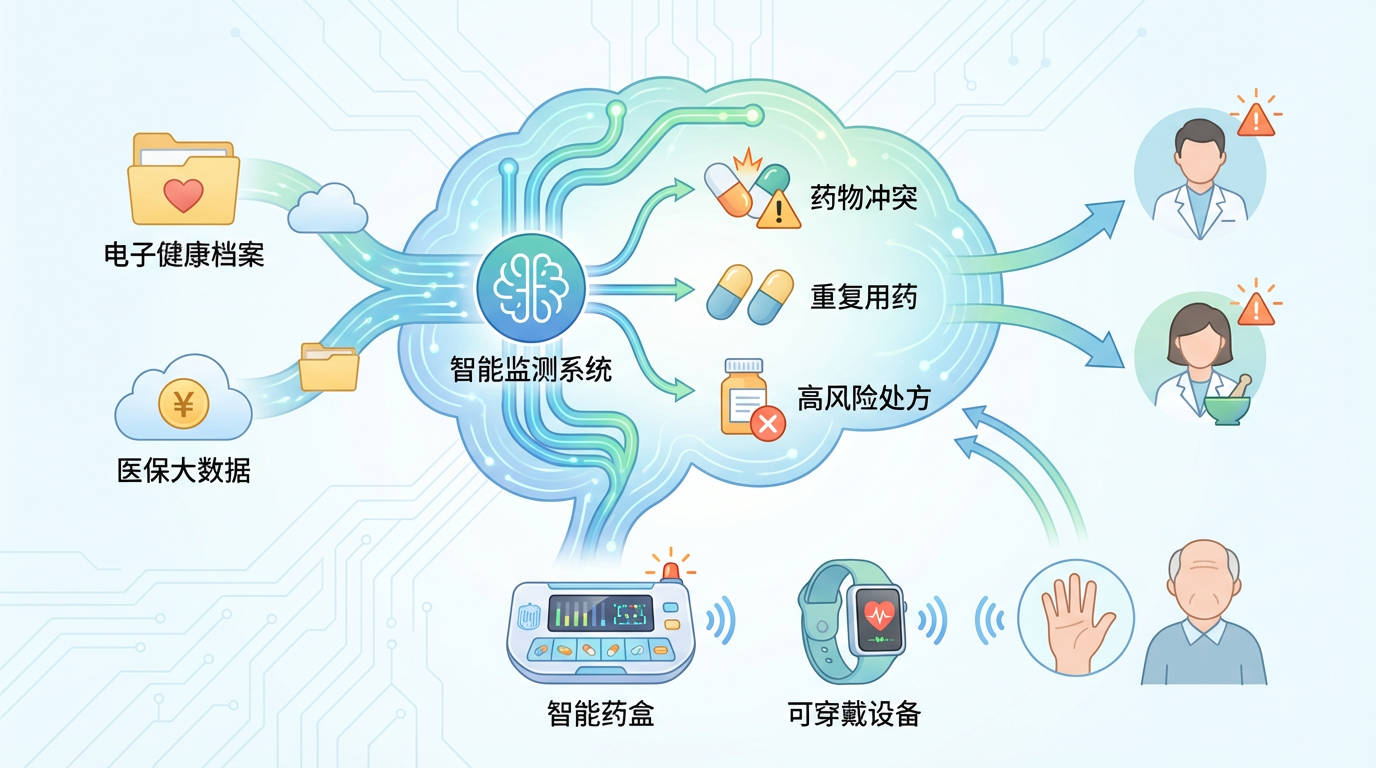
4. 拥抱智慧医疗,构建风险预警网络
技术正在为解决这一难题提供新的工具。依托电子健康档案和医保大数据,可以构建“老年人用药风险智能监测系统”。该系统能自动识别潜在的药物冲突、重复用药和高风险处方,实时向医生和药师发出预警。智能药盒、可穿戴设备等工具,也能帮助患者和家属更好地管理用药,提高依从性,并监测异常反应。
从芭芭拉的反复跌倒,到UCLA研究揭示的惊人数据,再到养老院里“化学约束带”下的沉默,我们看到的是一个令人不安的现实:在追求医疗效率和便利性的过程中,老年患者的个体尊严和生命质量有时被无情地牺牲了。
高风险精神药物的滥用,不仅是一个医学问题,更是一个深刻的伦理问题。它拷问着我们的医疗体系:我们究竟是想“治好”一个人,还是仅仅想“管好”一个病人?
真正的解决方案,始于一次彻底的观念转变——认识到每一位认知障碍老人,首先是一个完整的人,拥有感受、尊严和享受生活的权利。这意味着,我们需要用更多的耐心、同理心和专业知识,去替代那些看似简单却充满危险的药片。这条路需要政策制定者、医疗机构、医生、药师、护士乃至全社会的共同努力,但这是我们为守护生命晚景的尊严,必须迈出的一步。