对抗知识焦虑,从看懂这条开始
App 下载
测得出癌症信号,救不了更多生命
癌症早筛|NHS-Galleri试验|ctDNA检测|Grail公司|Galleri血检|肿瘤学|医学健康
一场学术晚宴的尾声,陌生人凑近肿瘤学家Ranjana Srivastava,压低声音问:“有没有能查所有癌症的血检?”她摇头,对方眼里的失望像被戳破的气泡。这位医生后来总能想起那个瞬间——当看到Grail公司的Galleri血检折戟全球最大规模临床试验时。这款售价949美元的检测,曾被寄予“一滴血查50种癌症”的厚望,核心就是捕捉血液里的循环肿瘤DNA(ctDNA)——肿瘤细胞凋亡后飘进血液的微小DNA碎片。可耗资巨大的NHS-Galleri试验最终宣告失败:它没能像承诺的那样,减少晚期癌症的诊断率。为什么看似完美的早筛技术,会在现实面前摔跟头?
从“找信号”到“降风险”的鸿沟
要理解这场失败,得先搞懂两个关键概念:循环肿瘤DNA(ctDNA)和随机对照试验(RCT)。 你可以把ctDNA想象成肿瘤偷偷扔进血液里的“小纸条”——肿瘤细胞坏死或凋亡时,会把带有自身突变标记的DNA碎片释放到血液循环中。这些碎片通常只有十几个到几十个碱基对长,混在成千上万正常细胞的DNA碎片里,就像在一堆白纸里找一张写了字的小纸条。早筛技术的核心,就是用高灵敏度的测序技术把这张“小纸条”挑出来。 而随机对照试验是验证医学技术的“金标准”——就像把14.2万名健康人随机分成两组,一组用Galleri检测,另一组只用常规筛查,然后比谁更少被诊断为晚期癌症。这是最接近真实世界的验证,容不得半点营销话术的水分。 Galleri的问题恰恰出在“真实世界”里:它能找到癌症的“信号”,却没法把这个信号转化为患者的生存获益。数据显示,它能把早期癌症的检出率提高4倍,也能让IV期癌症诊断率下降20%,但因为部分IV期癌症被提前检测为III期,最终没能达到“减少晚期癌症”的主要终点。
找到更多癌症,不等于拯救更多生命
这背后藏着一个反常识的悖论:早筛的目标从来不是“找到更多癌症”,而是“拯救更多生命”,但这两者之间,隔着一道名叫“过度诊断”的高墙。 举个最直观的例子:一位80岁的老人摔了一跤,做CT排除骨折时,意外发现肺部有个直径0.8厘米的小结节。进一步活检确认是早期肺癌,于是老人接受了手术切除,术后恢复得很慢,还患上了肺炎。可如果没发现这个结节,它可能一辈子都不会长大,老人会在其他疾病或自然衰老中离世,而非在手术床上承受痛苦。 液体活检就可能遇到这样的困境:它的灵敏度越高,越容易捕捉到那些“惰性癌症”的信号——这些癌症生长极其缓慢,几乎不会威胁生命,却会被当成需要紧急干预的重病。美国临床肿瘤学会的数据显示,液体活检的假阳性率虽只有0.4%,但每250个阳性结果里,就有1个是完全健康的人,他们会因此经历一连串侵入性检查,承受数月的焦虑。 更关键的是,即使真的找到早期癌症,也不代表一定能延长生命。有些癌症从一开始就注定不会转移,有些则可能在检测时已经悄悄扩散,只是现有技术还没发现。液体活检能提前“揪出”癌症,却没法改变癌症本身的生物学特性。
技术的边界,比我们想象的更窄
除了过度诊断,液体活检本身的技术局限也在现实中暴露无遗。 首先是灵敏度的天花板。早期癌症释放的ctDNA极少,通常每1000个正常DNA碎片里才有1个肿瘤DNA碎片,相当于在1000杯清水里找1滴墨水。即使是最先进的测序技术,也没法保证100%捕捉到这些信号——I期癌症的ctDNA检出率通常不到20%,意味着5个早期癌症患者里,就有4个会被漏诊。
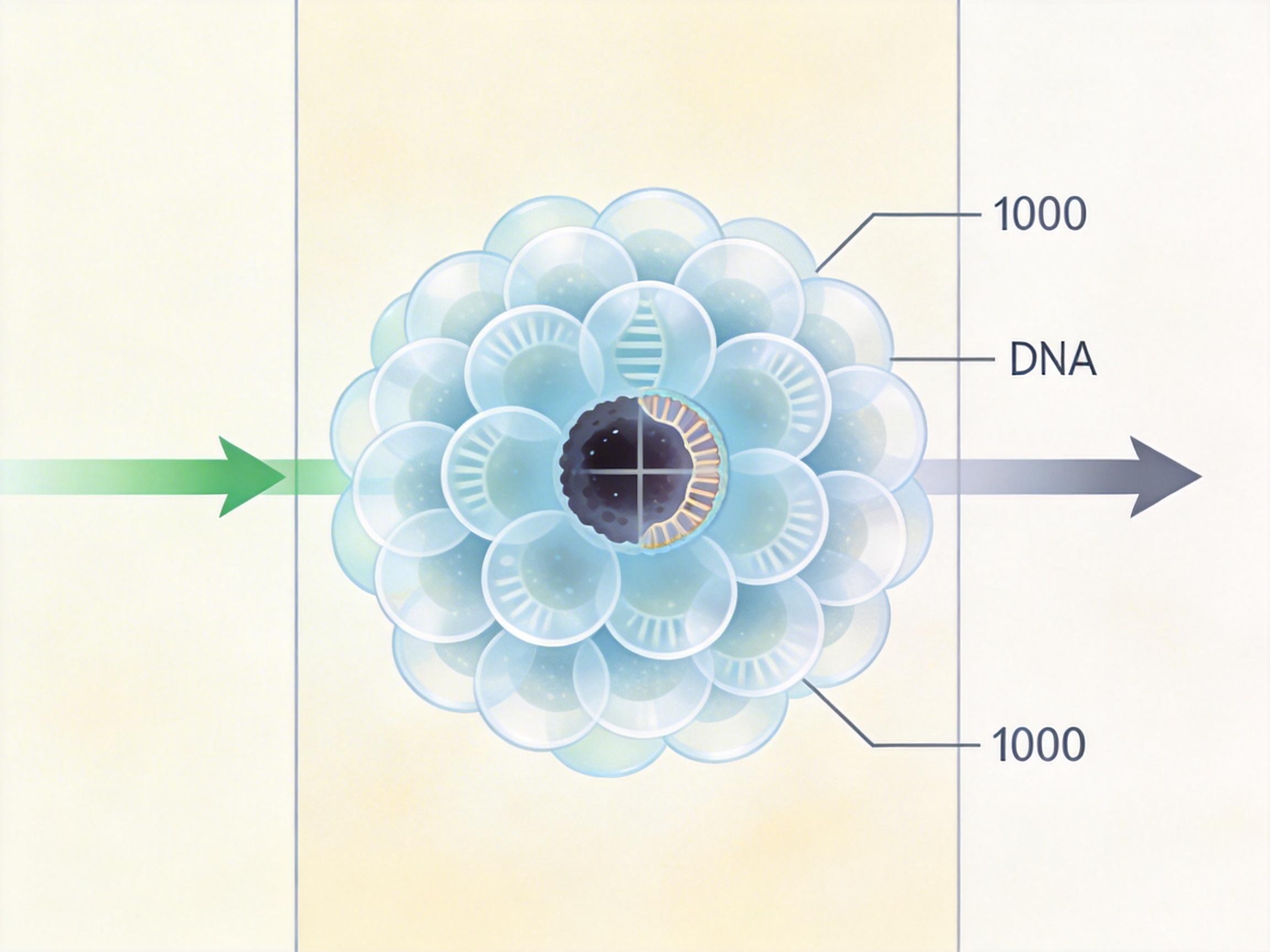
其次是肿瘤异质性的难题。肿瘤就像一个“细胞部落”,不同部位的细胞可能携带不同的突变,释放到血液里的ctDNA也只是这个部落的“部分信使”。一次液体活检只能反映当下血液里的ctDNA情况,没法全面了解肿瘤的真实面貌,更没法预测它未来的进化方向。
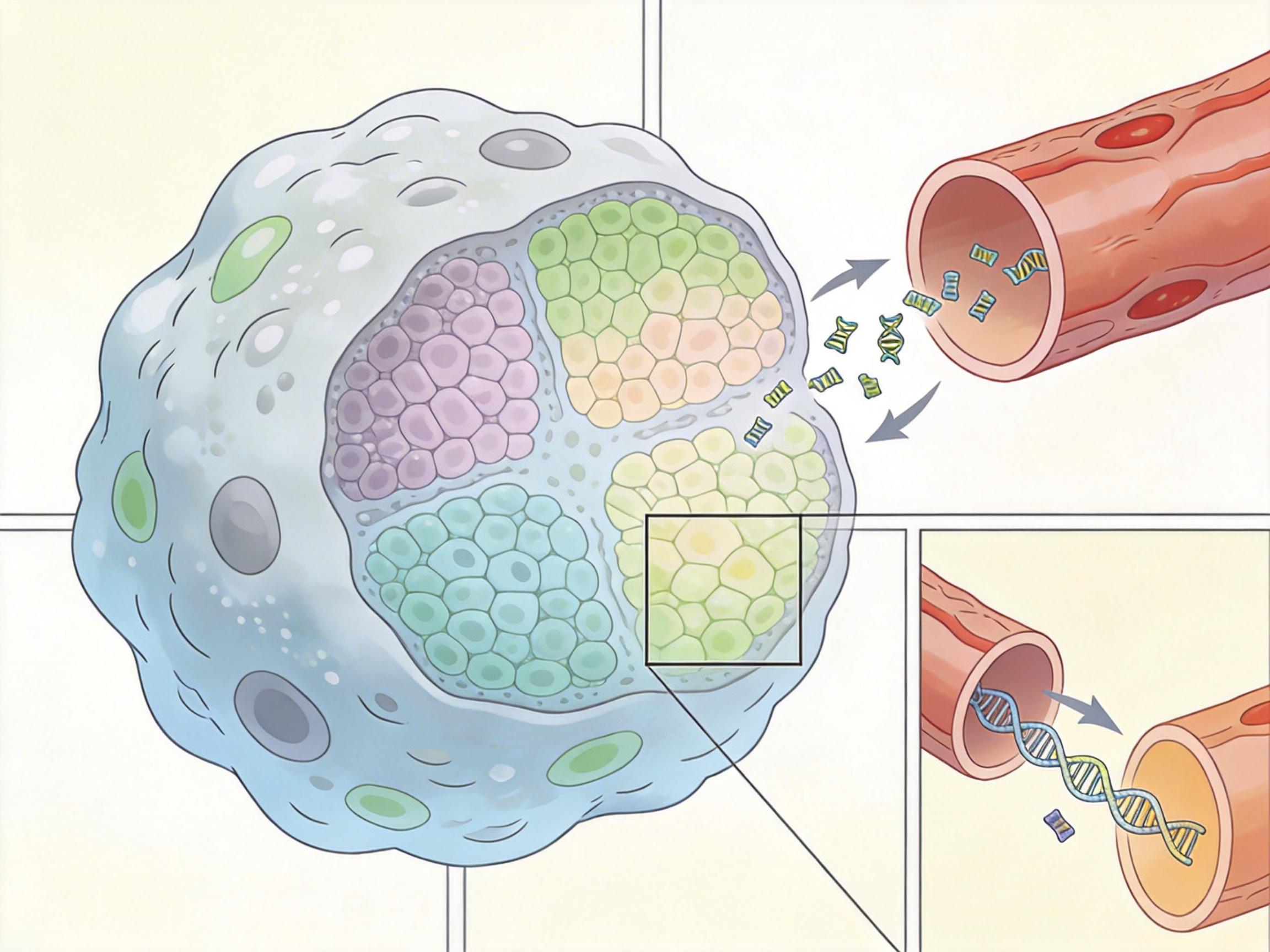
还有标准化和成本的问题。目前全球有几十种液体活检平台,不同平台的检测结果一致性不到70%,就像不同的人看同一张模糊的照片,可能得出完全不同的结论。而单次检测动辄上千美元的成本,更是把大多数普通人挡在了门外——没有医保覆盖的话,这几乎是一个普通家庭一个月的收入。
当我们谈论癌症早筛时,我们真正在谈论的,是“如何在不伤害健康人的前提下,拯救更多患者”。液体活检的出现,曾经让我们看到了跨越这条鸿沟的希望,但NHS-Galleri试验的失败,又把我们拉回了现实:医学技术的进步,从来不是一蹴而就的。 “早筛的本质是风险的平衡。”这是肿瘤学家们反复强调的一句话。我们渴望用一滴血就能排除所有癌症的焦虑,却忘了医学的每一步前进,都要在“获益”和“伤害”之间小心翼翼地走钢丝。 液体活检不是“万能癌症检测”,它只是我们对抗癌症的又一件武器——而且是一件还在打磨中的武器。未来它或许能变得更精准、更便宜,但在此之前,我们需要先学会理性看待技术的边界,接受“没有完美的检测,只有合适的选择”。