对抗知识焦虑,从看懂这条开始
App 下载
给穷人控血压,单靠医生远不够
医疗可及性|社区干预|高血压患者|密西西比|路易斯安那|心脑血管疾病|医学健康
对抗知识焦虑,从看懂这条开始
App 下载
医疗可及性|社区干预|高血压患者|密西西比|路易斯安那|心脑血管疾病|医学健康
在美国最穷的两个州——路易斯安那和密西西比,有超过1200个高血压患者面临着同一个艰难选择:是花掉买食物的钱去买降压药,还是硬扛着让血压冲上危险值。他们中的大多数是黑人,家庭年收入不到25000美元,连固定去诊所复诊都要克服交通和时间的重重阻碍。就在这样的困境里,一项持续18个月的试验,偏偏在新冠疫情的混乱中,交出了一份让人意外的答卷:用医生、护士、社区工作者组成的团队来管血压,居然让患者的收缩压多降了7毫米汞柱,控制率是美国平均水平的两倍多。这背后,到底是怎么做到的?
要理解这个试验的意义,得先搞懂高血压管理里最隐蔽的陷阱:临床惯性。简单说就是,医生明明看到患者血压没达标,却因为太忙、怕麻烦,或者觉得患者不会配合,就没及时调整药量或换药。这种情况在基层诊所里太常见了——一个医生一上午要接诊几十个病人,根本没时间跟每个高血压患者掰扯“为什么要吃三种药”“怎么在家测血压才准”。
而这次试验用的多组分团队模式,就是把医生从这些琐事里解放出来。护士负责盯着患者在家测血压,每周至少收三次数据,一旦超标就立刻跟进;社区健康工作者会上门去教患者怎么申请药物补助,怎么把低盐饮食融进日常的 Cajun 料理里;药师则专门盯着药物的搭配,避免相互冲突。就像一群人围着一个漏水的水桶,有人负责补漏洞,有人负责找水源,有人负责盯着水位,而不是只靠一个人既找水又补桶还看水位。
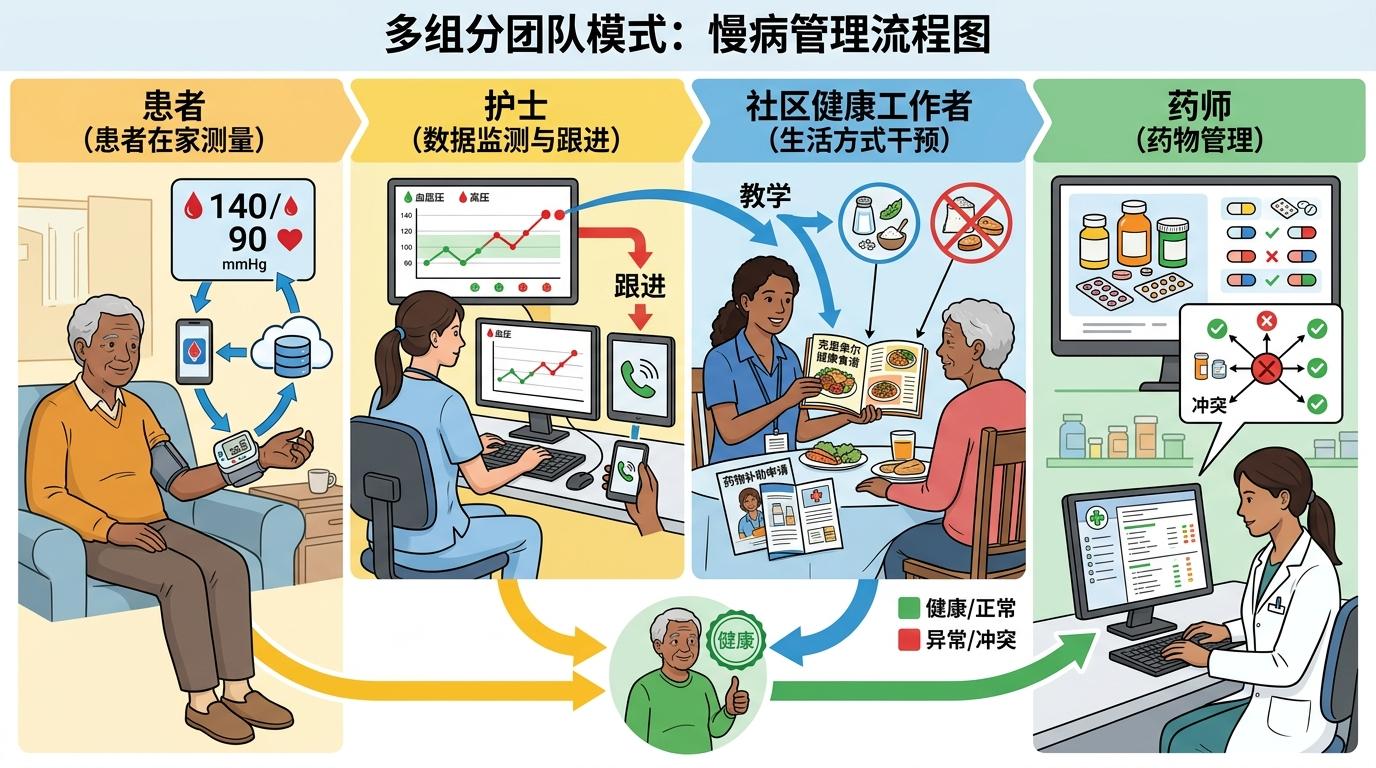
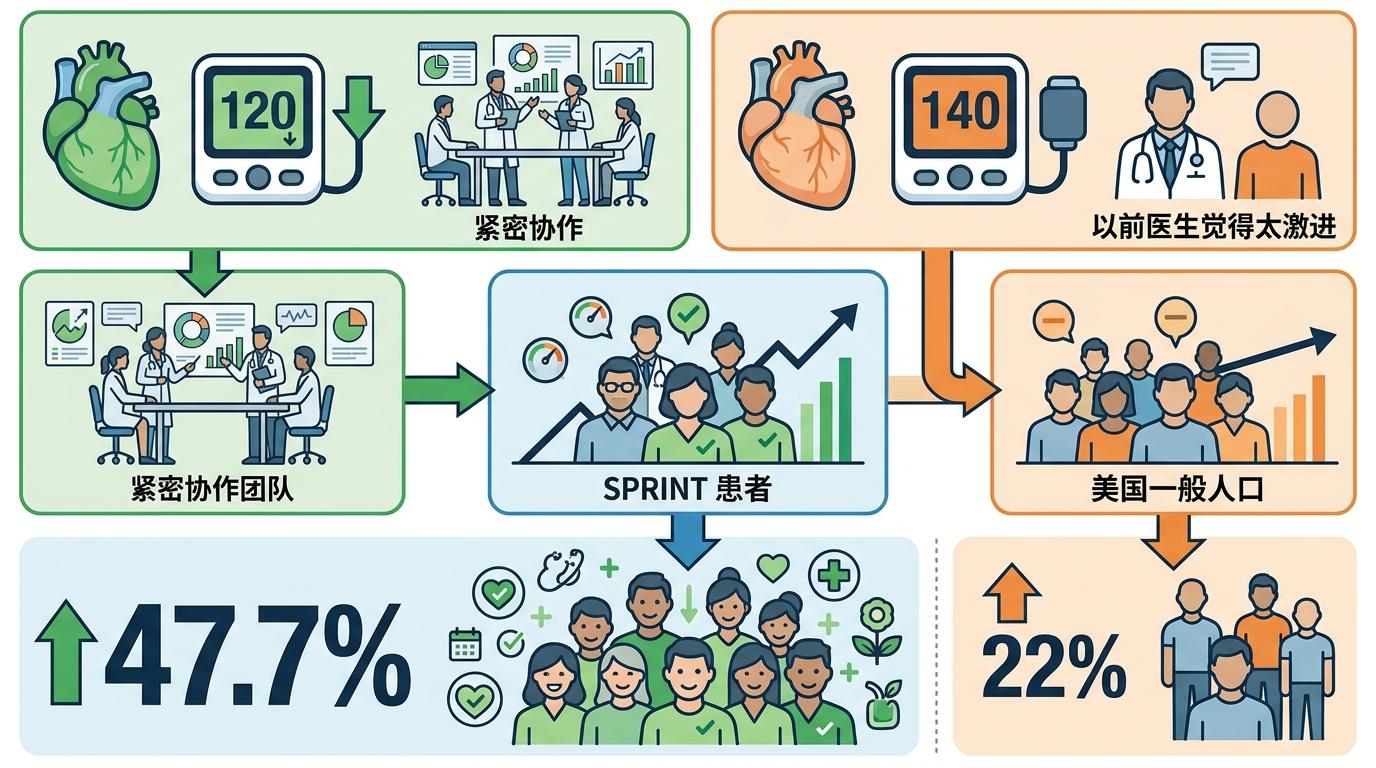
更关键的是,整个团队都遵循着SPRINT试验定下的严格目标——把收缩压降到120毫米汞柱以下,而不是以前的140。这个目标在以前被很多医生觉得太激进,但这次试验里,团队靠着紧密协作,居然让47.7%的患者达标了,而美国普通人群里只有22%能做到。
低收入人群的高血压难控制,从来都不是“吃降压药”这么简单。试验里的患者,有的要照顾三个孩子,根本抽不出时间去诊所;有的连买血压计的钱都没有;还有的因为小时候被医疗系统忽视过,根本不信任医生。这些“社会决定因素”,才是压垮他们血压的最后一根稻草。
而团队模式的厉害之处,就在于它能解决这些“看不见的障碍”。社区健康工作者本身就来自这些社区,会说当地的方言,知道哪家的教堂能提供免费午餐,也知道怎么跟那些对医院有抵触情绪的患者沟通。有个62岁的黑人患者,之前因为买不起药,血压一直飘在180以上,社区工作者帮他申请到了免费药物项目,还每周上门帮他测血压,三个月后他的收缩压就降到了130以下。
还有家庭血压自测,这个看似简单的操作,其实解决了大问题。很多患者一到医院就紧张,血压会莫名升高,也就是所谓的“白大衣效应”,医生据此开的药往往剂量偏大。而在家测的血压更真实,团队根据这些数据调整药量,既不会让患者低血压头晕,又能把血压控制在安全范围内。

当然,这个模式也不是完美的。每人每年762美元的成本,虽然比后期治疗心梗、中风的费用便宜多了,但对很多经费紧张的社区诊所来说,还是一笔不小的开支。而且团队模式需要大量经过培训的社区健康工作者,可现在美国的社区健康工作者不仅工资低,还经常面临人手不足的问题。
更麻烦的是监管限制。在很多州,护士和药师没有权力调整患者的药量,必须经过医生的批准,这就拖慢了调整的速度,也削弱了团队的效率。还有的医生习惯了“一个人说了算”,不愿意跟护士、社区工作者分享决策权,导致团队协作变成了“医生指挥,其他人执行”,失去了原本的意义。
但最值得关注的是,这个试验证明了一件事:要解决健康不平等,不能只给穷人开更多的药,而是要给他们一套能适应他们生活的医疗系统。就像试验的负责人江和教授说的:“我们不能让患者来适应医疗系统,而是要让医疗系统去适应患者。”
当我们谈论高血压的时候,我们其实在谈论贫困、种族歧视、医疗资源分配不均,还有那些被忽视的日常困境。这个试验的意义,绝不仅仅是让患者的血压多降了7毫米汞柱,而是证明了一种可能——只要我们愿意跳出“医生看病,患者吃药”的固有模式,把医疗的触角伸进社区的每一个角落,那些看似无解的健康难题,其实有解。
医疗的本质,从来都不是治病,而是救人——救那个既要养家糊口又要对抗疾病的完整的人。这才是团队模式真正的价值:它不是一种新的治疗方法,而是一种新的看待患者的方式。