
1 个月前

1 个月前
当一位肥胖患者在72周内减掉超过五分之一的体重时,这不再是励志故事里的特例——而是FDA最新批准的高剂量GLP-1类药物的临床数据。GLP-1类药物,简单说就是一种能模仿肠道分泌的激素,通过抑制食欲、延缓胃排空来帮人减重的新型治疗方案。2026年3月,诺和诺德的高剂量Wegovy获批,它让肥胖患者平均减重20.7%,把标准剂量15%的纪录甩在了身后。更关键的是,这是FDA新审评规则下第一个通过的GLP-1药物——审评时间被压缩到了1-2个月。但为什么剂量加三倍,减重效果只多了5个百分点?这场剂量升级的背后,藏着整个肥胖治疗领域的暗战。
你可以把GLP-1类药物的作用想象成给大脑装了个“食欲刹车”:当药物分子绑定到肠道和大脑的GLP-1受体上,就会发出“已经吃饱”的信号,同时放慢肠胃消化速度。但这个刹车的力度,和药物在血液里的浓度直接相关。
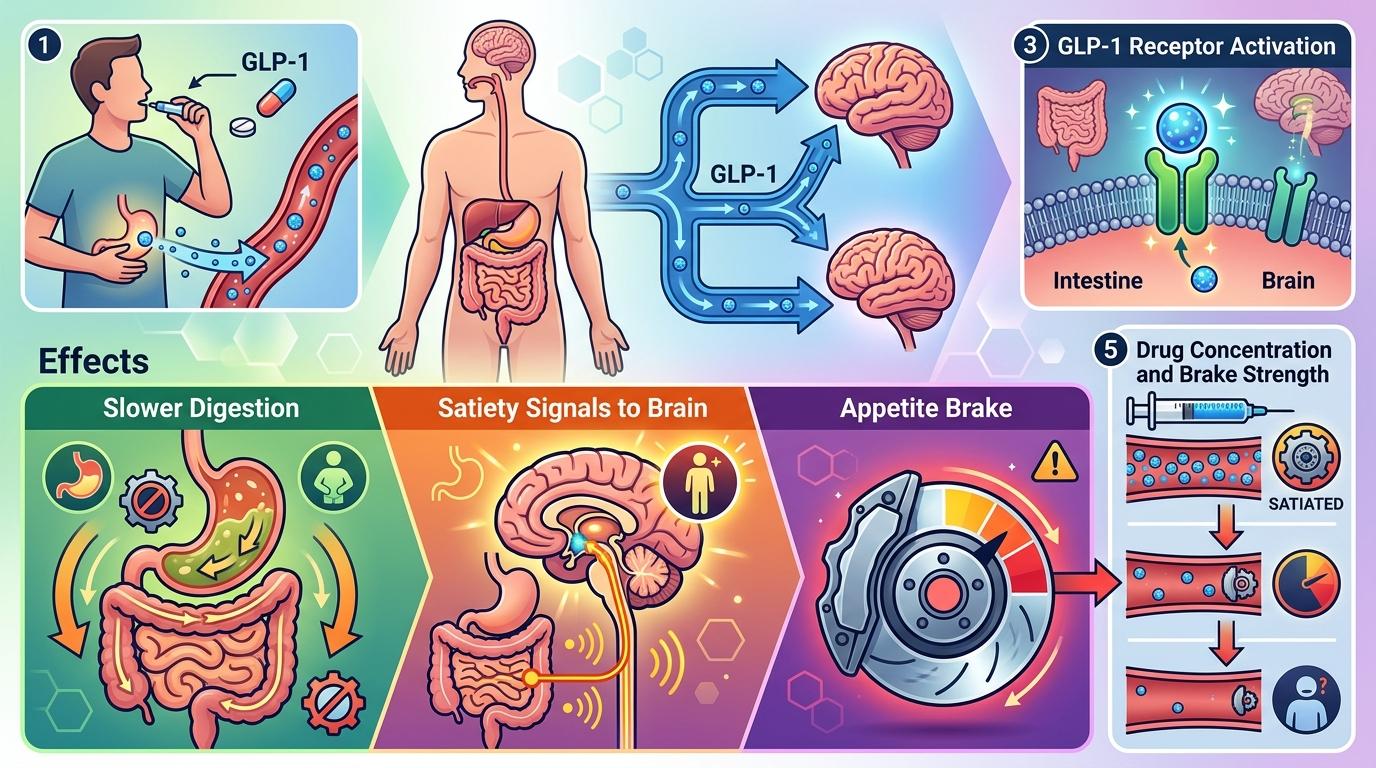
标准剂量的Wegovy,是每周注射2.4mg,能让血液里的药物浓度刚好激活大部分受体,实现15%左右的平均减重。而7.2mg的高剂量版本,相当于把刹车踩得更狠——更高的药物浓度能激活更多深层受体,进一步压制食欲,同时对脂肪代谢的调节也更强。
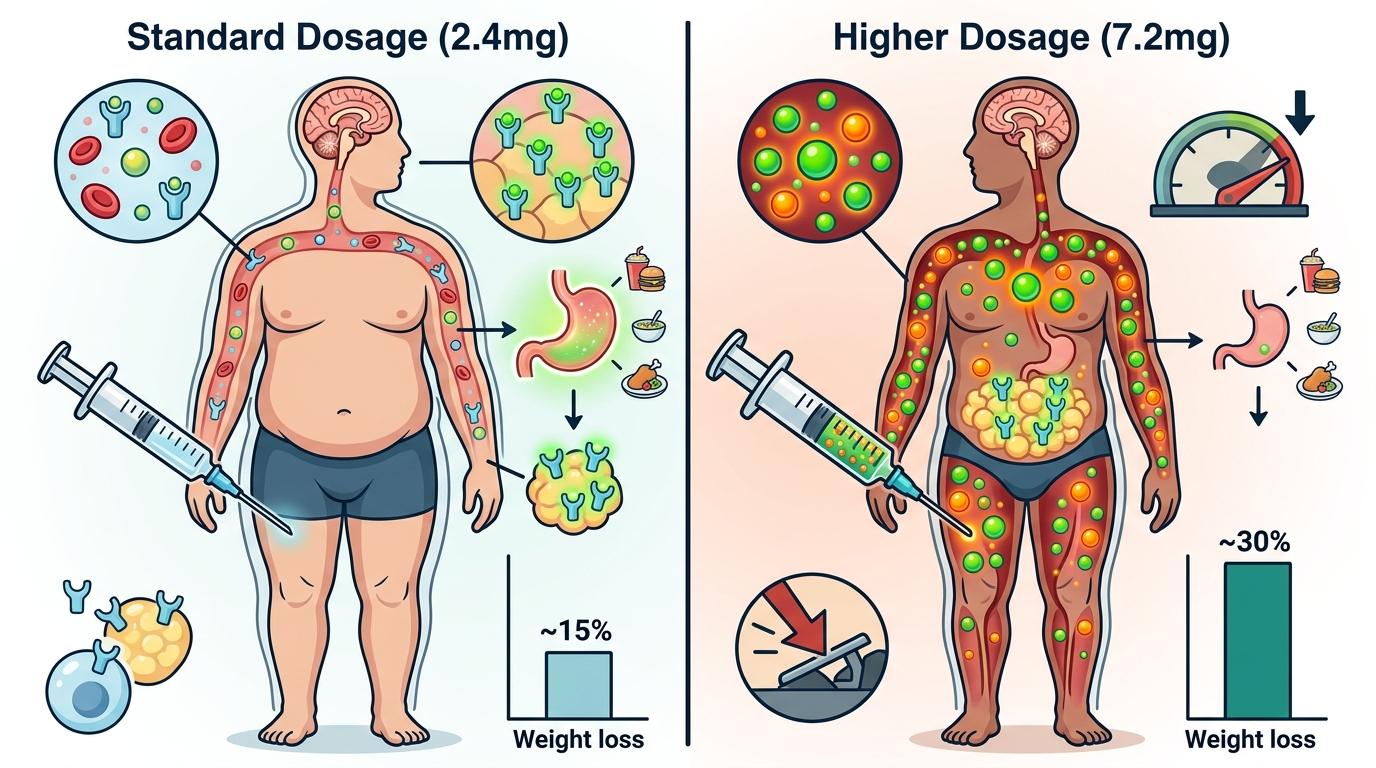
但真实的机制比这个刹车比喻更复杂:
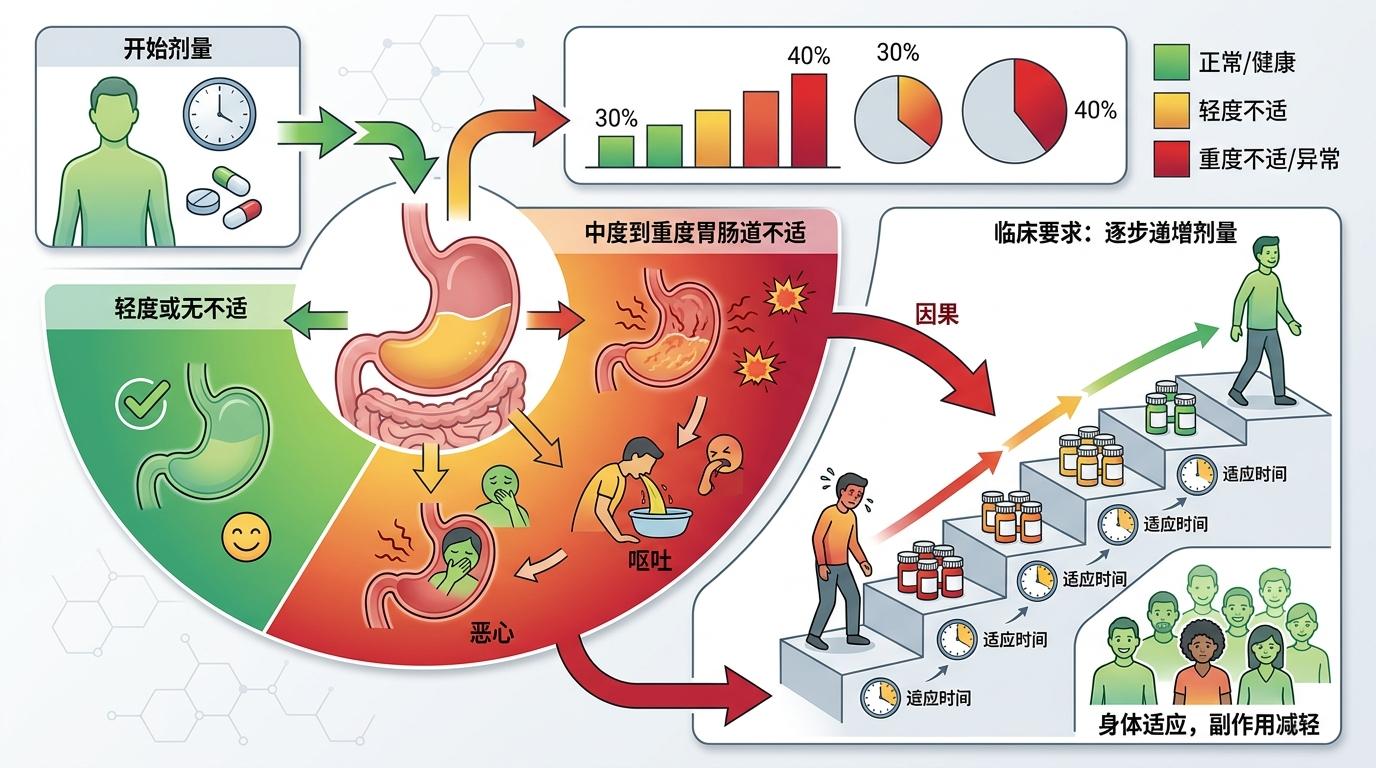
代价也很直接:约30%-40%的患者会出现中度到重度的胃肠道不适,恶心、呕吐是最常见的副作用——这也是为什么临床要求必须逐步递增剂量,给身体适应的时间。
这次高剂量Wegovy的获批速度,比以往任何GLP-1药物都快——这要归功于FDA的国家优先审评券计划。这个2024年刚推出的规则,相当于给药企发了一张“加急通行证”:只要药物针对的是美国国家健康优先事项,比如肥胖这种影响超40%成年人的慢性病,审评时间就能从常规的10个月压缩到1-2个月。
诺和诺德拿到了第一张针对GLP-1药物的通行证,背后是迫在眉睫的市场压力。此前礼来的双激动剂Zepbound凭借22.5%的平均减重效果,上市后迅速抢占了市场主导地位——它同时激活GLP-1和GIP受体,不仅减重更猛,还因为GIP的作用降低了胃肠道副作用,成了医生和患者的首选。
高剂量Wegovy的出现,把两者的减重差距从7个百分点缩小到了2个以内。但这不是简单的“剂量竞赛”:
更现实的是,美国市场80%的肥胖药物费用由患者自费,疗效的细微差距,直接决定了患者愿意掏的钱包厚度。
当所有人都在盯着减重数字时,几个关键问题还没有答案。
首先是长期安全性。目前的临床试验只跟踪了72周,也就是1年半的时间,但肥胖是需要长期管理的慢性病——高剂量药物连续使用5年、10年,会不会增加胰腺炎、甲状腺C细胞肿瘤的风险?现有的数据还不足以给出肯定答案。
其次是公平性。在美国,一支高剂量Wegovy的费用约为1300美元,年花费超过6万美元,即便有医保报销,患者自付部分也让低收入人群望而却步。而在全球范围内,只有不到10%的肥胖患者能接触到这类药物,大部分发展中国家还没有将其纳入医保。
最后是治疗的本质。GLP-1类药物能帮人快速减重,但停药后如果不改变生活方式,体重反弹的概率超过80%。医生们越来越强调,药物只是“拐杖”,真正的肥胖管理需要结合饮食、运动和行为干预——但高昂的药物费用,很容易让患者和市场陷入“唯药物论”的误区。
当我们为20%的减重数字欢呼时,其实是在为“肥胖终于能被有效治疗”这个期待买单。从2017年第一个GLP-1减重药获批,到如今剂量升级、剂型迭代,短短9年时间,肥胖治疗从“无药可用”走到了“选药难”的阶段。
疗效是底气,可及性才是根基。减重的本质,从来不是比谁减得更快,而是比谁能走得更远。未来的肥胖治疗,不该只是药企之间的剂量竞赛,更该是一场让每一个需要的人都能获得帮助的行动——毕竟,肥胖从来不是某一个人的问题,而是整个社会需要共同面对的公共健康挑战。
点击充电,成为大圆镜下一个视频选题!