22 天前
轻症新冠也留后遗症,罪魁是这种免疫细胞
你可能听过身边有人说:“我当初新冠只是嗓子疼了两天,怎么现在快一年了还总累得爬不动楼?” 这种困惑不是个例——德国每10个新冠感染者里,就有1个会发展成长期新冠,其中近七成当初只是轻症或中症。疲劳、喘不上气、脑子像蒙了一层雾,这些症状能缠上数月甚至数年,医生曾找不到任何明确的异常指标。直到最近,德国亥姆霍兹感染研究中心的团队,在患者的血液里抓住了那个躲在暗处的“捣乱者”。为什么轻症反而更留后患?这个答案藏在一种免疫细胞的异常状态里。
被误解的轻症:免疫细胞悄悄“走偏”了
过去我们总以为,新冠症状越重,后遗症风险越高——这个直觉错了。
杨立教授带领的研究团队打破了这个惯性:他们把患者按急性期病情分成轻中重三组,用单细胞多组学技术逐个拆解免疫细胞的分子状态。你可以把这种技术想象成给每个细胞做“全身体检”:不仅看细胞长什么样,还要查它内部的基因活性、蛋白质水平,甚至代谢状态,连细微的信号通路变化都逃不过。
结果在轻症转长期新冠的患者血液里,他们发现了一群“不对劲”的CD14+单核细胞——这是我们免疫系统里负责“巡逻清障”的基础兵,平时遇到病毒就会激活炎症反应,任务完成后就恢复平静。但在这些患者体内,这群细胞进入了一种被称为“LC-Mo”的异常状态:它们像忘了“下班指令”的工人,持续分泌促炎因子,激活TGF-β和WNT信号通路,而这两条通路正是诱导组织纤维化、让炎症慢性化的关键开关。
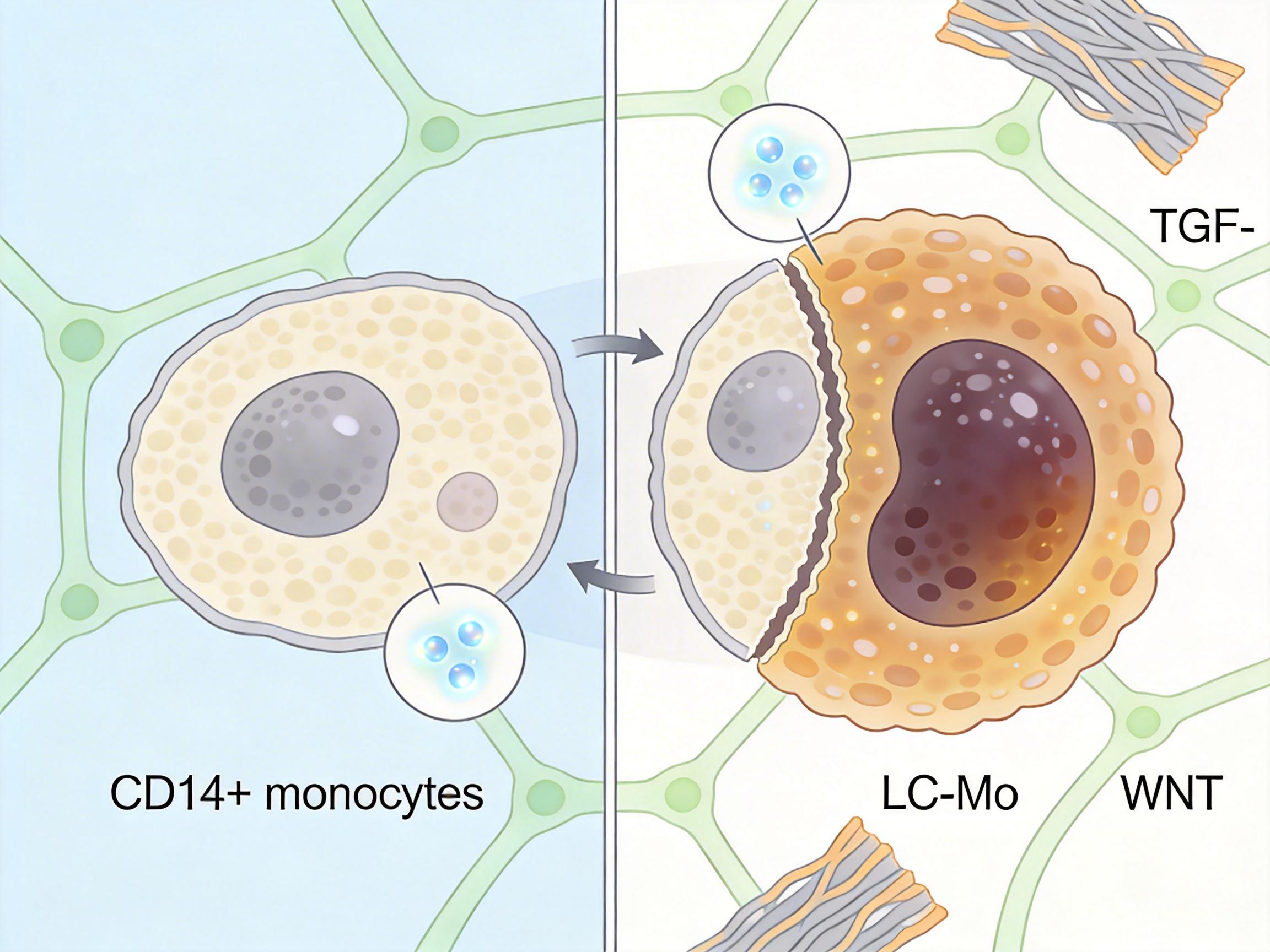
更关键的是,LC-Mo的数量和患者的疲劳程度、呼吸功能下降程度完全挂钩——细胞越活跃,患者爬两层楼就越喘,连说话都觉得累。
从血液到肺部:炎症的“连锁反应”
LC-Mo的破坏力不止停留在血液里。
研究团队在患者的肺泡灌洗液中,也找到了具有相同分子特征的巨噬细胞——它们是单核细胞进入肺部后分化来的“升级版清障工”。但此时的它们早已偏离了本职:不再清除病原体,反而持续分泌促纤维化蛋白,一点点“啃食”肺泡组织,让肺的气体交换功能越来越弱。这就是为什么很多长期新冠患者肺功能检测看似正常,一运动就喘不上气——肺的“弹性”已经被慢性炎症悄悄改变了。
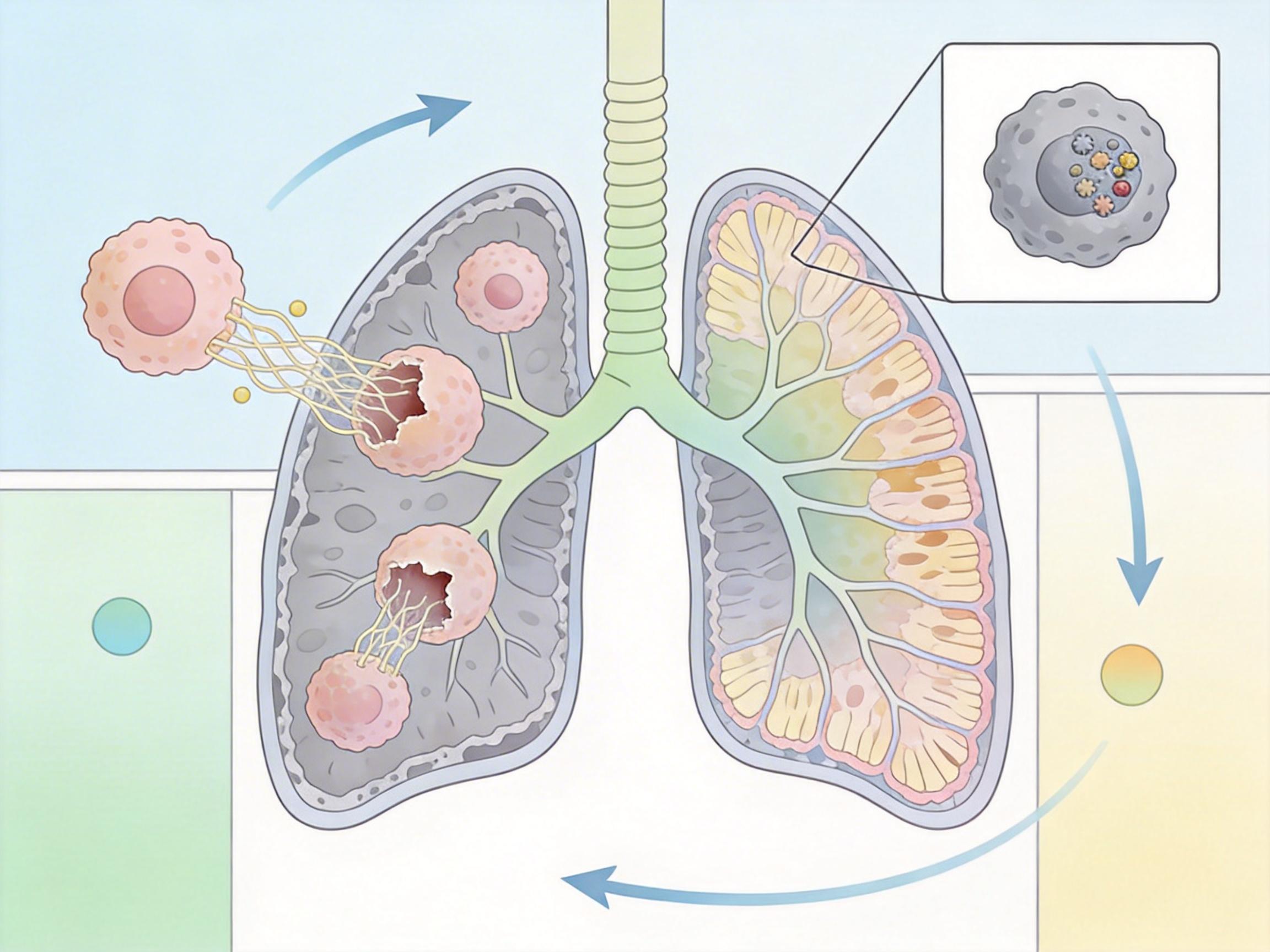
更值得关注的是,这种异常细胞状态的形成,可能和轻症患者的免疫反应“不充分”有关。重症患者的免疫系统会被病毒强力激活,产生足够的抗体和T细胞快速控制感染;但轻症患者的免疫反应强度刚好够压制病毒,却没彻底“校准”免疫细胞的状态——就像灭火时只浇了半桶水,火星没灭干净,反而慢慢闷出了持续的烟。
当然,这项研究也有局限:目前还不清楚LC-Mo是新冠感染直接诱发的,还是患者本身就存在易感的免疫基础;也没有证据表明清除这些异常细胞就能逆转症状。但它至少给了医生一个“抓手”——未来或许可以通过检测血液中LC-Mo的数量,提前识别出长期新冠的高风险人群。
从实验室到临床:我们离治疗还有多远
LC-Mo的发现,终于给长期新冠的治疗指明了一个具体方向。
现在针对长期新冠的治疗大多是“对症缓解”——疲劳就开能量补充剂,喘不上气就做康复训练,但都没触及病根。而LC-Mo相关的信号通路,比如TGF-β和WNT通路,已经有现成的药物靶点:比如治疗类风湿性关节炎的TGF-β抑制剂,或是针对WNT通路的抗癌药物,都有可能被改造来调节这些异常免疫细胞的状态。
不过,这条路并不平坦。长期新冠的异质性极强:有的患者以神经症状为主,有的以呼吸症状为主,LC-Mo只是其中一种致病机制。而且免疫调节药物本身就有风险——抑制炎症的同时,可能会削弱人体对病原体的抵抗力。研究团队也强调,未来需要基于患者的免疫分子特征进行“分层治疗”:比如对LC-Mo水平高的患者用抗炎调节药物,对免疫耗竭的患者用免疫增强疗法。
目前,已有小规模临床试验在测试JAK抑制剂(一种抗炎药)对长期新冠疲劳症状的效果,初步结果显示能缓解部分患者的症状,但还需要更大样本的验证。
当我们还在为“阳过之后会不会留后遗症”焦虑时,这项研究其实在提醒我们:病毒对人体的影响,从来不是“要么全好,要么全坏”的二元题。那些看似“无关紧要”的轻症,可能在免疫系统里留下了看不见的“暗伤”。
免疫的本质,是平衡的艺术。 新冠病毒最狡猾的地方,就是它能精准地打破这种平衡——不是把免疫系统打垮,而是让它“走偏”,变成伤害自身的武器。
LC-Mo的发现,不是长期新冠研究的终点,而是一个开始。它让我们从“对症缓解”的迷雾中走出来,第一次看到了“精准治疗”的曙光。或许在不久的将来,医生可以通过一份血液检测报告,就能明确你的长期新冠属于哪种类型,然后开出真正“对症下药”的药方——而那一天,才是所有被长期新冠困扰的人真正解脱的时刻。
点击充电,成为大圆镜下一个视频选题!