
4 个月前

4 个月前
在美国得克萨斯州,两家医院相距不到五英里,但一位低风险孕妇在这里的分娩体验可能截然不同。在山谷浸信会医疗中心(Valley Baptist Medical Center),她有**50%**的概率接受剖宫产;而在几公里外的另一家医院,这个概率会骤降一半。决定这一巨大差异的,并非产妇的健康状况或个人意愿,而仅仅是她选择了哪家医院的大门。
这并非孤例。一个看似纯粹的医学决策——是否进行剖宫产,在美国正演变为一场由医院地点决定的“分娩彩票”。这背后,究竟隐藏着怎样的医疗机制与利益结构?
这一切的揭示,源于新闻媒体 Business Insider 的一项深度调查。他们耗时数月,从美国29个州和华盛顿特区收集了1744家医院的剖宫产数据,绘制出首张可公开查询的“全美剖宫产率地图”。这张地图覆盖了全美约70%的新生儿分娩,让一个长期存在于医疗界内部的问题暴露在阳光下。
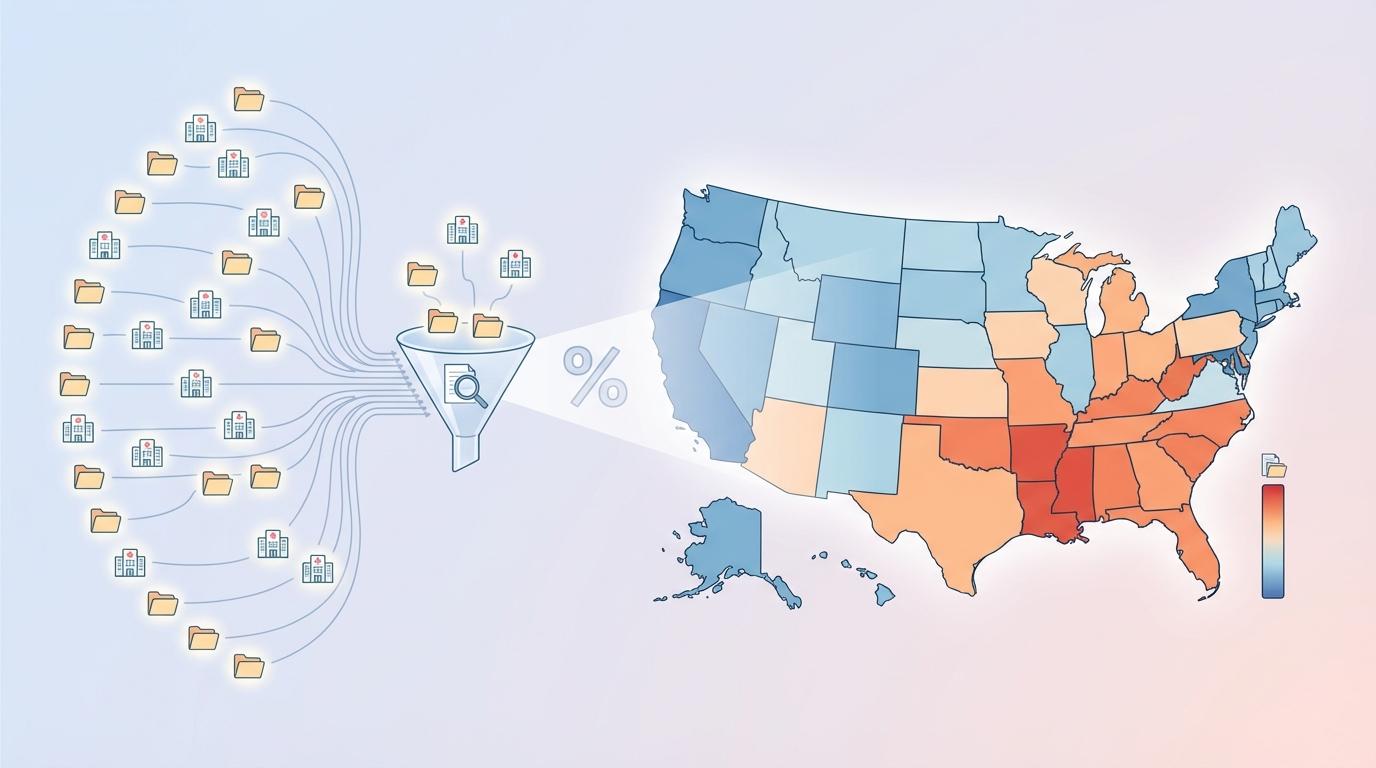
地图上的数据触目惊心:
研究明确指出,对于一位健康的孕妇而言,接受非必要剖宫产的最大风险因素之一,就是她选择分娩的医院。这个结论在剔除了产妇年龄、种族、健康状况、收入水平以及医院是否处理高危妊娠等变量后依然成立。一把手术刀的起落,似乎并非完全由医学指征决定。
数十位产科医生、助产士和护士在采访中承认,尽管剖宫产在危急时刻能挽救生命,但驱动其高使用率的,远不止母婴健康这一项考量。一张由经济、法律和系统性压力编织的无形之网,正深刻影响着产房内的每一个决策。
1. 经济账本:效率与利润的选择 剖宫产是一场预先安排、流程标准化的手术,通常在1小时内完成。而自然分娩则充满不确定性,可能持续十几个小时,需要更多医护人员的长时间监护。从医院运营效率和成本效益来看,剖宫产显然更“划算”。
2. 法律阴影:防御性医疗的“最优解” 在美国,医疗诉讼的风险是医生们挥之不去的阴影。在分娩这个高风险领域,这种压力被进一步放大。如果医生坚持顺产,一旦出现意外导致母婴受损,医院和医生可能面临巨额赔偿的诉讼。相比之下,选择剖宫产被认为是一条法律风险更低的路径。 这种“防御性医疗”的心态,使得医生在面对模棱两可的情况时,会倾向于采取更“积极”的干预措施,即剖宫产,以规避潜在的法律纠纷。产妇或家属的要求,也往往成为医生顺水推舟的理由。
3. 系统惯性:技能退化与路径依赖 随着剖宫产率的攀升,一个危险的恶性循环正在形成。越来越多的产科医生依赖手术,处理复杂阴道分娩(如臀位助产、产钳使用)的经验和技能逐渐退化。当真正需要这些技术来避免手术时,医生可能因缺乏信心或技能而直接选择剖宫产。这种技能的流失,使得剖宫产从一个“选项”变成了部分医生的“唯一解”。
数据还揭示了一个更深层次的问题:系统性的种族不平等。研究一致表明,即使在同一家医院,非裔、西班牙裔和原住民产妇的剖宫产率也显著高于白人产妇。2016年的一项数据显示,非裔新生儿的剖宫产率高达35.9%,而白人新生儿为28.0%。
这种差异无法完全用健康状况或社会经济地位来解释,它指向了医疗系统中根深蒂固的结构性偏见。少数族裔产妇的声音可能更难被倾听,她们的疼痛可能被低估,她们的自主选择权可能更少被尊重。剖宫产率的差异,成为了衡量医疗公平性的一把残酷标尺。
对于非必要的剖宫产,其“快速”、“便捷”的表象之下,是母婴双方可能付出的长期健康代价。
面对这一严峻挑战,改变的努力已在发生。一些州和医疗机构的实践证明,降低不必要的剖宫产率是完全可能的。
结语
分娩,本应是生命最自然的礼赞。然而,当手术刀的决策被利润、恐惧和系统惯性所左右时,它就偏离了医学的初衷。美国医院间悬殊的剖宫产率,不仅是一组冰冷的数字,更是对医疗体系公平性、效率和人文关怀的深刻拷问。破局的关键,在于将决策权重新交还给科学证据和产妇本身,让每一次分娩都成为基于健康而非利益的最佳选择。毕竟,对一个新生命的迎接,值得我们以最审慎、最人性的方式进行。
点击充电,成为大圆镜下一个视频选题!